Opći pojmovi zaraznih bolesti i obrasci njihovog širenja
Svrha lekcije: Uvod u zarazne bolesti
Plan: 1. Zaštita stanovništva i teritorija u slučaju epidemija
2. Protuepidemijske mjere
3. Ljudsko ponašanje u žarištu epidemije
4. Značajke organizacije protuepidemijskih mjera u raznim
Epidemijska žarišta
Zaštita stanovništva i teritorija u izvanrednim situacijama biološke, socijalne i socijalne prirode
Biološke i društvene izvanredne situacije uključuju situacije u kojima su narušeni normalni uvjeti života i djelovanja ljudi, postojanje poljoprivrednih životinja i biljaka na određenom području, postoji opasnost po život i zdravlje ljudi, gubitak poljoprivrednih životinja i određene biljke.
Ova hitna stanja su:
zarazne bolesti ljudi - epidemije (pandemije), zarazne bolesti ljudi nepoznate etiologije;
zarazne bolesti domaćih životinja - epizootije (panzootije); zarazne bolesti domaćih životinja nepoznate etiologije;
poraz poljoprivrednih biljaka bolestima i poljoprivrednim štetnicima - epifitotije (panfitotije).
1. Zaštita stanovništva i teritorija u slučaju epidemija
1.1. Opće informacije o epidemijama
Epidemije su donijele mnogo patnje čovječanstvu od davnina. Stotine tisuća ljudi umrlo je tijekom masovnog širenja bolesti poput kuge, velikih boginja, kolere, tifusa, gripe i niza drugih. Od kuge koja je zahvatila cijelu Europu, u XIV stoljeću umrlo je 25 milijuna ljudi, odnosno četvrtina stanovništva kopna. Više od 1,3 milijuna ljudi godišnje je umiralo u Europi i Aziji u 16. i 17. stoljeću. od velikih boginja. Tijekom pandemije gripe 1918.-1919. Na kugli zemaljskoj je od 500 milijuna oboljelih umrlo oko 20 milijuna ljudi, odnosno gotovo dvostruko više nego što je ubijeno tijekom cijelog Prvog svjetskog rata.
Posebno široka upotreba zarazne bolesti nastaju tijekom katastrofa, ratova i elementarnih nepogoda, kada se naglo pogoršavaju uvjeti života i života ljudi, iscrpljuju se materijalni resursi zemlje, sužavaju mogućnosti za poboljšanje zdravlja i protuepidemijski rad, stvaraju se uvjeti za širenje zaraznih bolesti zbog kontinuiranog kretanja velikih masa ljudi (vojni kontingenti, civilno stanovništvo, izbjeglice itd.). I stoga se u davnim vremenima čovječanstvo suočilo s potrebom borbe protiv zaraznih bolesti. Proučavale su se značajke nastanka, tijeka i nestanka epidemija, stjecalo se iskustvo u borbi protiv njih i nastala je doktrina epidemija - epidemiologija.
Trenutno se stalno bilježe epidemije kolere i trbušnog tifusa, malarije i krpeljnog encefalitisa, gripe i veneričnih bolesti, difterije i drugih zaraznih bolesti koje uzrokuju smrt ljudi i zahtijevaju uključivanje snaga i sredstava protuepidemijskih ustanova i populacija.
Mogućnost nastanka žarišta epidemije u područjima prirodnih katastrofa i katastrofa ovisi o mnogim novonastalim uzrocima, od kojih su glavni:
uništavanje komunalnih objekata (vodoopskrba, kanalizacija, sustavi grijanja itd.);
oštro pogoršanje sanitarno-higijenskog stanja teritorija zbog uništenja kemijskih, rafinerija nafte i drugih industrijskih poduzeća, prisutnosti ljudskih i životinjskih leševa, trulih proizvoda životinjskog i biljnog podrijetla;
masovno razmnožavanje glodavaca, pojava epizootike među njima i aktivacija prirodnih žarišta;
intenzivne migracije organiziranih i neorganiziranih kontingenata ljudi;
promjena osjetljivosti ljudi na infekcije;
kršenje učinkovitosti mreže sanitarno-epidemioloških i medicinskih ustanova koje su se prethodno nalazile u zoni katastrofe;
potreba pružanja pomoći lokalnim institucijama i provođenja aktivnosti među stanovništvom.
Zarazne bolesti se razlikuju od drugih bolesti po više načina. Za njihovu pojavu neophodna je prisutnost i interakcija sljedeća tri glavna elementa; izvor infektivnog agensa, mehanizam prijenosa, osjetljivi organizam.
Ovisno o putovima prodiranja patogena (virusa, rikecija, bakterija itd.) u ljudski organizam i njihovoj primarnoj lokalizaciji u različitim organima, sve zarazne bolesti mogu se grupirati u četiri skupine:
vodena hrana, ili crijevne infekcije;
zrakom ili infekcije dišni put;
prenosive ili krvne infekcije;
kontakt, ili infekcije vanjskog pokrova.
Uništavanje vodovodne i kanalizacijske mreže, loši sanitarni uvjeti, nepažnja i nediskrecija u korištenju otvorenih akumulacija dovode do pojave epidemija.
Kod bolesti dišnog trakta uzročnik se oslobađa zajedno sa slinom i grudima sluzi pri kihanju, kašljanju, razgovoru, ulazi u zrak, koji kroz dišne putove ulazi u tijelo i uzrokuje bolest. Infekcije koje se prenose zrakom uključuju gripu, ospice, šarlah, difteriju, cerebrospinalni meningitis, velike boginje itd. Infekcije dišnog sustava su najbrojnije i najčešće bolesti. Godišnje od njih oboli do ^5-20% ukupnog stanovništva, a tijekom epidemijskih izbijanja gripe - do 40%. Velike kapi sline ili sluzi koje sadrže patogene prilično se brzo talože, suše se, tvoreći mikroskopske jezgre. S prašinom se ponovno dižu u zrak i prenose se u druge prostorije. Kada se udahnu, dolazi do infekcije. Uz visoku vlažnost u prostorijama, nedovoljnu ventilaciju i druga kršenja sanitarnih i higijenskih pravila, patogeni dulje ostaju u vanjskom okruženju. Tijekom prirodnih katastrofa i velikih katastrofa obično dolazi do gomilanja ljudi, krše se norme i pravila hostela, što dovodi do masovne incidencije gripe, difterije, tonzilitisa, meningitisa.
Treću skupinu bolesti karakterizira činjenica da uzročnik bolesti cirkulira krvlju, ne može sam izaći iz nje i prenosi se s bolesnika na zdrave samo putem krvosisnih prijenosnika. Drugim riječima, ljudska infekcija nastaje ugrizom insekata i krpelja, u čijem tijelu postoje patogeni mikroorganizmi. Takve bolesti uključuju kugu, ušljivi i krpeljni tifus, tularemiju, krpeljni encefalitis i tako dalje.
U četvrtu skupinu spadaju zarazne bolesti kod kojih se uzročnik bolesti prenosi s bolesnika na zdravu osobu neposrednim kontaktom i prvenstveno zahvaća kožu i sluznicu osobe. To uključuje spolno prenosive bolesti, AIDS, bjesnoću, tetanus itd.
Svaka od ovih skupina ima značajke, od kojih je jedna razlika u izvorima patogena. Kod nekih bolesti (dizenterija, trbušni tifus, difterija itd.) samo je osoba izvor uzročnika bolesti, takve se bolesti nazivaju antroponoze. Ostalo (kuga, tularemija, antraks itd.) izvor uzročnika bolesti od koje dolazi do zaraze čovjeka su životinje pa se nazivaju zoonozama, odnosno antropozoonozama, budući da od njih mogu oboljeti i životinje i čovjek.
Ove četiri skupine gotovo se uklapaju (sve nam poznate zarazne bolesti, međutim, neke od njih mogu biti uključene ne u jednu, već u nekoliko skupina. Na primjer, kuga, koja se među životinjama širi uglavnom krvnom infekcijom, a prenosi se sa životinja na ljude kroz ugriz buhe, svrstava se u skupinu infekcija krvi, ali plućni oblik kuge može se prenijeti s osobe na osobu zračnim putem. Ali klasifikacija zaraznih bolesti uzima u obzir lokalizaciju patogena, najčešćih u praksi,
Neprekidni lanac uzastopnih infekcija i bolesti naziva se epidemijski proces. Karakterizira ga kontinuitet koji se izražava u izmjeni boravka uzročnika u tijelu njegovog biološkog domaćina s oslobađanjem ovog patogena u vanjsku okolinu i unošenjem u novo, neinficirano ljudsko ili životinjsko tijelo. Drugim riječima, za nastanak epidemijskog procesa neophodna su tri čimbenika: izvor uzročnika zarazni proces, mehanizam njegovog prijenosa i osobe osjetljive na bolest. Masovno širenje istoimenih zaraznih bolesti povezanih s uobičajenim izvorima zaraze naziva se epidemija i epidemije koje pokrivaju nekoliko zemalja i kontinenata - pandemija.
Kod svih zaraznih bolesti, od trenutka zaraze do pojave prvih vidljivih znakova bolesti, prolazi određeno vrijeme koje se naziva razdoblje inkubacije. Trajanje ovog razdoblja kod raznih infekcija nije isto - od nekoliko sati do nekoliko mjeseci. Duljina razdoblja inkubacije određuje trajanje utvrđene karantene, izolaciju osoba koje su bile u kontaktu s oboljelima i sl. (Stol 1).
Opasnost od osobe u razdoblju inkubacije je da već može izolirati uzročnika i zaraziti članove obitelji, zaposlene i samo ljude oko sebe, ali ni on ni oni koji su s njom u kontaktu ne znaju za opasnost i ne poduzimaju mjere za sprječavanje bolest. Kao rezultat toga, krug koji pokriva infekcija se širi i širi. Zbog prisutnosti razdoblja inkubacije, teško je pravovremeno utvrditi činjenicu pojave bolesti i poduzeti potrebne mjere.
Za širenje zaraznih bolesti, kao što je gore navedeno, treći trenutak je osjetljiv organizam.
stol 1
Trajanje razdoblja inkubacije nekih zaraznih bolesti
Naziv bolesti Trajanje
Kuga 2-3 dana
Kolera od 6 sati do 5 dana
antraks od nekoliko sati do 8 dana
Tifus od 6 do 21 dan
tularemija 2 do 6 dana
Velike boginje od 5 do 22 dana
Tifusna groznica 7 do 25 dana
salmoneloze od 6 sati do 2 dana
Botulizam od 6h do 24h
Dizenterija od I do 7 dana
Bruceloza od 1 tjedna do 50 dana
zarazni hepatitis 15 do 50 dana
Difterija od 2 do 10 dana
Ospice 7 do 17 dana
Šarlah u prosjeku 3-7 dana
Tetanus od 5 do 14 dana
Svaka osoba je osjetljiva na sve infekcije koje ljudi dobiju. Ali ta osjetljivost može biti apsolutna, kada infekciju uvijek prati razvoj bolesti kod svih zaraženih, i djelomična, kada ne obolijevaju svi zaraženi, već određeni postotak. Osoba je apsolutno osjetljiva na takve infekcije kao što su tifus, velike boginje, ospice, djelomično osjetljiva na poliomijelitis, šarlah, meningitis.
| Bolest | Metoda distribucije | Skriveno razdoblje (dan) | Trajanje gubitka radne sposobnosti (dana) | Smrtnost bez liječenja |
| Kuga | Sprej u zrak; kontaminacija vode, hrane, kućanskih predmeta; umjetna infekcija vektora. | 3 | 7 - 14 (s bubonskim oblikom) | 100 (za plućne i septičke oblike) |
| tularemija | Isti | 3 – 6 | 40 – 60 | 5 - 8 do 30 |
| antraks | Prskanje spora u zraku | 2 – 3 | 7 – 14 | Do 100 (s plućno-crijevnim oblikom) |
| ŽLJEZDA | Isti | 3 | 20 - 30 (s akutni oblik) | 90 – 100 |
| Melioidoza | Isti | 1 – 5 | 4 - 20 (s akutnim oblikom) | 95 – 100 |
| Kolera | Isti | 3 | 5 - 30 | 10 – 80 |
Govoreći o osjetljivosti osobe na zarazne bolesti, ne može se reći io drugom suprotnom svojstvu tijela - imunitetu na infekcije, odnosno imunitetu. Prihvaćeno je razlikovati. Dvije vrste imuniteta: urođeni i stečeni, "rođeni se nasljeđuje i traje cijeli život (imunitet na mnoge zarazne bolesti životinja), stečen - razvija se nakon prošlih bolesti i kod nekih bolesti može trajati nekoliko godina, kod drugih - doživotno. K Stečeni imunitet uključuje i umjetnu imunost koja se razvija nakon cijepljenja.
U slučaju masovnih bolesti važno je što prije provesti niz protuepidemijskih mjera.
2. Protuepidemijske mjere
Područje unutar kojeg se uzročnik može prenijeti s izvora infekcije na zdrav organizam naziva se žarište epidemije. Osnova za uklanjanje žarišta epidemije je utjecaj na izvor uzročnika bolesti, načine njezina prijenosa i povećanje imuniteta stanovništva na bolest.
Kompleks protuepidemijskih mjera uključuje: sanitarno-epidemiološko izviđanje i nadzor; organiziranje režimsko-restriktivnih mjera; hitna i specifična profilaksa; korištenje individualnih i kolektivnih sredstava zaštite; mjere medicinske evakuacije; dezinfekcija (dezinfekcija, dezinsekcija, deratizacija) i sanitacija osoba koje su bile u žarištu epidemije. Sanitarno-epidemiološka obavještajna djelatnost sastoji se u kontinuiranom i pravodobnom primanju pouzdanih informacija o sanitarnom i epidemijskom stanju teritorija i stupnju morbiditeta među stanovništvom. Tijekom provedbe utvrđuje se izvor širenja zaraze, njezin uzročnik i uvjeti za njezino širenje. Pod sanitarno-epidemiološkim nadzorom podrazumijeva se sustavno prikupljanje informacija o prirodi epidemijskog procesa i usporedba podataka koji dolaze iz različitih izvora. Istovremeno se izravno pregledavaju pojedini objekti, skupine stanovništva, uzimaju se uzorci iz objekata vanjskog okruženja, tamo se provode laboratorijske studije i pregledi pacijenata, te mjere provode protuepidemijske formacije zdravstvene službe.
Epidemijsko žarište otkriva se kod bolesnika s tipičnim oblikom zarazne bolesti, bolesnih glodavaca ili zaraženih kukaca ili krpelja. Tek od ovog trenutka postaje moguće provoditi ciljane mjere za uklanjanje žarišta epidemije. Uspjeh ovih mjera uvelike ovisi o vremenu otkrivanja bolesnika i brzini njihove izolacije od drugih.
Dijagnoza zarazne bolesti temelji se na kliničkim manifestacijama bolesti i mogu je postaviti samo medicinski stručnjaci. Međutim, za većinu zaraznih bolesti postoje uobičajeni znakovi koji omogućuju nepripremljenoj osobi da utvrdi njihovu prisutnost. Početni znakovi zarazne bolesti su glavobolja, slabost, zimica, groznica, sjaj očiju, crvenilo sluznice, ubrzan rad srca i disanje, bol u mišićima, au nekim slučajevima, uz to, simptomi poremećaja u radu probavnog sustava - mučnina, povraćanje, proljev.
Važno je što ranije identificirati i blokirati sve moguće načine zaraze drugih: aerogeni, vodeno-hranljivi, prenosivi (uz pomoć vektora artropoda) i kontaktni. Povećanje stope incidencije čak i za desetinke postotka dnevno služi kao pokazatelj stabilnosti epidemijskog stanja stanovništva na određenom teritoriju. Porast broja zaraznih bolesti u kratkom vremenu, grupne bolesti s posebno opasnim infekcijama, aktiviranje prirodnog žarišta kuge i pojava kuge među ljudima okarakterizirani su kao hitan slučaj.
Na intenzitet pojave i širenja zaraznih bolesti značajno utječu sanitarno-higijenski uvjeti života i stanje komunalnog sustava u zonama katastrofe i mjestima gdje se nalazi evakuirano stanovništvo. Važnija je i osjetljivost na ovu bolest određenih skupina ljudi. Tako, na primjer, kod onih koji su zračeni ionizirajućim zračenjem, zaštitna svojstva u odnosu na uzročnike zaraznih bolesti naglo su smanjena, a obnavljanje imunološke reaktivnosti događa se sporije.
Glavni zadaci ispitivanja žarišta epidemije su: analiza dinamike i strukture morbiditeta; razjašnjenje epidemijske situacije među stanovništvom koje ostaje u zoni katastrofe iu mjestima njihova prebivališta; ispitivanje i pregled bolesnih, ozlijeđenih i zdravih; vizualni i laboratorijski pregled vanjskog okruženja; utvrđivanje gospodarskih objekata koji pogoršavaju sanitarno-higijensku i epidemijsku situaciju u žarištu katastrofe i okolnim područjima zbog uništenja industrijskih i stambenih zgrada, oštećenja vodoopskrbnog i kanalizacijskog sustava te onečišćenja okoliša .
Važna značajka protuepidemijskih mjera u slučaju opasnosti od širenja zaraznih bolesti je organizacija sustava mjera restriktivnog režima.
Nakon identifikacije oboljelih u žarištu epidemije, uspostavlja se režim promatranja za cjelokupnu populaciju. Promatranje se shvaća kao sustav izolacijsko-restriktivnih i liječeno-profilaktičkih mjera usmjerenih na sprječavanje širenja zaraznih bolesti. Izolacijske i restriktivne mjere uključuju ograničavanje izlaza, ulaska i tranzita kroz izvor zaraze, zabranu izvoza bilo kakve imovine iz njega bez prethodne dezinfekcije, kao i ograničavanje liječenja nezaraženih osoba. Ako je potrebno, ljudima je dopušteno napustiti izvor zaraze, ali tek nakon hitne profilakse i potpunog posebnog tretmana.
Od medicinskih preventivne mjere u odnosu na oboljele provodi se liječnički nadzor radi pravovremenog prepoznavanja oboljelih osobnim promatranjem i svakodnevnim razgovorima, a ako se sumnja na bolest, liječničkim pregledima, termometrijom i laboratorijskim pretragama. Identificirani zarazni bolesnici se odmah izoliraju i u najkraćem mogućem roku upućuju u medicinske ustanove (zarazne bolnice ili bolnice). Također se poduzimaju mjere za identifikaciju i izolaciju nositelja infekcije. Istodobno se u žarištu provodi hitna prevencija mogućih zaraznih bolesti, a po potrebi (nakon što se utvrdi vrsta uzročnika) provodi se cijepljenje ili revakcinacija stanovništva.
Tijekom promatranja, osim toga, pojačan je protuepidemijski način rada medicinskih centara (medicinskih ustanova) i liječnički nadzor nad provođenjem sanitarno-higijenskih mjera u žarištu infekcije. Ako se utvrdi da su bolesti nezarazne (nezarazne) ili uzrokovane toksinima (primjerice, trovanje hranom), tada se nakon uklanjanja izvora zaraze i dezinfekcije stanovništva i dezinfekcije ukidaju izolacije i restriktivne mjere.
U slučaju otkrivanja pojave posebno opasnih infekcija, kao iu slučaju pojave drugih masovnih zaraznih bolesti, promatranje se zamjenjuje karantenom. Karantena je sustav medicinskih i sanitarnih i administrativnih mjera usmjerenih na potpunu izolaciju žarišta epidemije i uklanjanje zaraznih bolesti u njemu.
Najvažniji zadatak u karanteni je spriječiti širenje infekcija kako unutar žarišta tako i izvan njega. Tijekom karantene, prethodno provedene mjere promatranja pojačane su dodatnim mjerama režima. Potonji uključuju: potpunu izolaciju oboljelih od nezahvaćenog stanovništva od strane naoružanih stražara (kordona) izvora infekcije; zabrana odlaska i izvoza bilo kakve imovine iz nje; strogo ograničenje ulaska u izbijanje; razdvajanje pogođenih u male skupine; organiziranje opskrbe osoba u karanteni putem mjesta razmjene (pretovara) ili zračnim putem.
U slučaju epidemije poslovni putnici, turiste, turisti, tranzitni putnici i dr. teže napuštanju naselja koja se nalaze u zahvaćenom području. Oni predstavljaju glavnu epidemijsku opasnost kao nositelji zaraze. Kako bi spriječili širenje zaraze, stavljeni su u karantenu. područje je izolirano od okolnog područja. Izolaciju žarišta epidemije organizira lokalna uprava postavljanjem stražarskih mjesta na svim prometnicama i pravcima mogućeg kretanja ljudi i vozila, uz granicu grada, naselja ili druge upravne jedinice koja se poklapa s granicom žarište zaražene karantenske zone.
Neposredno nakon uvođenja karantene organizira se prikupljanje i promatranje osoba kojima je potreban organizirani odlazak iz epidemije kako bi se spriječilo masovno kršenje režima karantene. Osim toga, putnici koji su napustili epidemiju na svim vidovima prijevoza prije uvođenja karantene podliježu promatranju u mjestu stanovanja ili na putu.
Režim promatranja uvodi se i na administrativnim područjima uz zonu izbijanja ili karantenske zone. Istodobno se u epidemijama uspostavljaju posebna pravila ponašanja stanovništva i prometovanja, ograničena je komunikacija između pojedinih skupina stanovništva, te masovna događanja(zabavne ustanove su zatvorene, nastava studenata i školaraca obustavljena).
Komunikacija karantenske zone s drugim administrativnim područjima osigurava se putem kontrolnih točaka (kontrolnih točaka) organiziranih na glavnim autocestama pri izlasku iz žarišta; na željezničkim kolodvorima, u morskim i riječnim lukama i na zračnim lukama stvaraju se sanitarne kontrolne točke (SCP) pod čijim se nadzorom obavlja prijevoz stanovništva i narodnih gospodarskih dobara. Izlazak iz izbijanja je na organiziran način dopušten svim građanima kojima je to potrebno i u rukama imaju potvrdne dokumente o prolasku promatranja.
Prehrambeni proizvodi, industrijski i poljoprivredni proizvodi, sirovine i druga narodnogospodarska dobra izvoze se iz karantenske zone ako postoje dokumenti koji potvrđuju njihovu sigurnost i neškodljivost.
Ulazak u karantensku zonu ili fokus, kako pojedinaca tako i organiziranih skupina, provodi se putem UPC-a. Snage i sredstva upućena na provođenje protuepidemijskih i sanitarno-higijenskih mjera, kao i stanovnici koji se vraćaju kućama u naselja u kojima je proglašena karantena, mogu se pustiti u karantensku zonu. Tijekom karantene uspostavlja se jedinstvena procedura kretanja kopnenog i vodnog transporta koji se kreće kroz karantensku zonu. Tranzitni transport prolazi kroz žarište infekcije, u pravilu, bez zaustavljanja. Vozila čija je odredišna stanica karantenska zona smiju se zaustavljati na unaprijed određenim postajama s utvrđenim radnim vremenom i osiguranim osiguranjem. Istodobno, izravni kontakti tranzitnih putnika i pratitelja u dolaznom prijevozu nisu dopušteni s lokalnim stanovništvom. servisno osoblje stanice.
Protuepidemijske mjere tijekom karantene provodi medicinska služba pod nadzorom epidemiologa. Infektivne bolnice namijenjene za prihvat i liječenje bolesnika s kugom i kolerom u pravilu su raspoređene u blizini izvora infekcije. Pretovarna (razmjenjivačka) mjesta za opskrbu hranom i imovinom stanovništva u karantinu nalaze se na granici izbijanja. Poslužuju ih osobe koje nisu zaražene.
Odvajanje oboljelih u samom žarištu postiže se odvojenim smještajem grupa, koje su stalno pod liječničkim nadzorom. Grupe ne smiju međusobno komunicirati, uspostavljen je red u prehrani.
Za osiguranje navedenog režima (s izuzetkom vanjskog kordona) organizirana je zapovjednička služba koja osigurava provedbu karantenskih pravila u izbijanju; provodi zaštitu izvorišta i akumulacija vodom, skladišta hrane i izolatora; osigurava ukop leševa pod nadzorom zdravstvene službe; obavlja službu nadzora i upozorenja.
Trajanje karantene i promatranja određuje se za vrijeme trajanja inkubacije otkrivene bolesti i računa se od trenutka izolacije posljednjeg bolesnika i završetka mjera dezinfekcije u izvoru infekcije. Karantena se ukida nakon isteka maksimalnog razdoblja inkubacije u nedostatku ponovljenih bolesti tijekom tog vremena (posebno opasne infekcije- na kraju maksimalnog razdoblja inkubacije nakon oporavka i otpusta posljednjeg bolesnika iz bolnice). U slučaju da se osobe u karanteni povuku iz izvora zaraze, karantena se održava na određeno vrijeme u novom području njihova rasporeda.
Kompleks karantenskih i promatračkih mjera nužno uključuje dezinfekciju područja i svih predmeta i predmeta u žarištu infekcije, potpunu sanitaciju, kao i potpunu dezinfekciju žarišta infekcije s dezinfekcijom i deratizacijom, ako je potrebno, ako služe glodavci i člankonošci kao izvori i prijenosnici patogena.
hitan slučaj i specifična profilaksa masovne bolesti u nastajanju jedna je od glavnih mjera u provedbi režima promatranja i karantene. Ima za cilj prevenciju bolesti kod osoba koje su bile izložene uzročnicima, pa su joj izloženi svi koji su u žarištu infekcije.
Prevencija zaraznih bolesti može se provoditi serumima, gama globulinima, fagima, antibioticima i kemoterapijskim lijekovima. Međutim, antibiotici se prvenstveno koriste za hitnu prevenciju bolesti, jer se mogu koristiti protiv većine uzročnika bolesti, pa se stoga mogu koristiti čak i kada uzročnik još nije identificiran.
Nakon utvrđivanja vrste patogena koriste se antibiotici, specifični biološki proizvodi koji djeluju na patogene utvrđene vrste. Ovaj događaj se zove specifična hitna profilaksa.
Hitna prevencija zaraznih bolesti i druge mjere specifične zaštite osiguravaju potreban stupanj zaštite samo u kombinaciji s nespecifičnim mjerama zaštite - individualnim i kolektivnim.
Za zaštitu od prodora patogenih mikroorganizama u ljudsko tijelo koriste se individualna i kolektivna sredstva zaštite. Glavno sredstvo osobne zaštite od prodiranja patogena u dišni sustav, oči i lice je plinska maska za filtriranje. Aerosoli iz patogenih mikroorganizama zadržavaju se filteri protiv aerosola i dima. Osim plinske maske, za zaštitu dišnih organa od mikroba, možete koristiti respiratore i najjednostavnija sredstva: zaštitne maske od tkanine, zavoje od pamučne gaze, kao i improvizirana sredstva (rupčići, ručnici itd.).
Osobna zaštitna oprema koristi se za zaštitu kože i odjeće.
U centrima zaraznih bolesti uspostavlja se sanitarno-higijenski nadzor nad prometom prehrambenih proizvoda, stanjem objekata za opskrbu hranom i vodom, provođenjem sanitarno-tehnoloških pravila za pripremu, skladištenje i transport proizvoda, pripremljene hrane, korištenje vode, kao i cjelovitost mjera dezinfekcije.
Zaraza hranom i vodom u prirodnim uvjetima vrlo je čest način prenošenja zaraznih bolesti. Stoga se u slučaju opasnosti od epidemije stanovništvo opskrbljuje vodom iz posebno opremljenih i zaštićenih izvora vode. U svim slučajevima potrebno je vodu prokuhati ili dezinficirati na druge načine.
Za skladištenje i transport vode koriste se posebni zatvoreni spremnici, cisterne i drugi spremnici.
Značajke medicinske i evakuacijske potpore zaraznih bolesnika iz žarišta određene su potrebom rješavanja dva glavna zadatka: sprječavanja bolničkih infekcija i sprječavanja uklanjanja infekcije tijekom medicinske evakuacije u zdrave skupine.
Identificirani zarazni bolesnici odmah se smještaju u izolaciju, gdje se postavlja preliminarna dijagnoza i pruža kvalificirana pomoć. Bolesnici s nezaraznim infekcijama (tularemija, bruceloza, botulizam, Q groznica itd.) šalju se u terapijske bolnice ili bolnice; bolesnika sa zaraznim infekcijama (tifus, dizenterija, difterija, plućni i crijevni oblici antraks, psitakoza i dr.) - u bolnice za zarazne bolesti ili bolnice, te bolesnike s vrlo zaraznim ili posebno opasnim infekcijama (kuga, kolera, velike boginje) - u bolnice za zarazne bolesti ili bolnice za bolesnike s posebno opasnim infekcijama. No, budući da su moguće kombinirane lezije (ozljede i zarazne bolesti, lezije od kemikalija i infektivnih agensa u isto vrijeme itd.), a te zdravstvene ustanove trebaju biti „evakuacijski slijepa ulica” za zarazne bolesnike, takve zdravstvene ustanove trebaju uključivati kirurške i terapijske skupine za pojačanje.
Evakuacija (prijevoz) zaraznih bolesnika obavlja se na sanitarnom prijevozu zarazne bolnice (bolnice) ili prijevozu posebno prilagođenom za tu namjenu. Zabranjeno je prevoziti infektivne bolesnike u nasumičnim vozilima ili u željezničkim vagonima (na prolazima) zajedno s putnicima. Također je nemoguće istovremeno prevoziti bolesnike s različitim infekcijama ili infektivne i somatske (tj. neinfektivne) pacijente istim vozilom.
Za pratnju zaraznog bolesnika određuje se prateće medicinsko osoblje (bolničar ili sanitarni instruktor) koje mora nositi lijekove potrebne za pružanje hitne pomoći, posteljinu, kantu za skupljanje i dezinfekciju izlučevina bolesnika i dezinfekcijska sredstva. Dezinfekcija transporta kojim je prevezen zarazni bolesnik provodi se u bolnici.
Hospitalizacija infektivnih bolesnika treba biti rana, odnosno provesti u prvom danu od trenutka identificiranja i izolacije bolesnika. Svi zarazni bolesnici ili osobe za koje se sumnja da imaju infekcija, iz izolacije moraju biti evakuirani u zaraznu bolnicu.
Mjere dezinfekcije koje se provode stalno su od velike važnosti u uvjetima protuepidemijskog režima. U svim prostorijama svakodnevno se provodi mokro čišćenje i ventilacija, a podovi se, osim toga, brišu (ili navodnjavaju) 0,5% otopinom izbjeljivača, namještaj i ručke brišu se krpama navlaženim 5% otopinom lizola, naftalizola ili 5% - otopina kloramina. Posuđe i pribor za čaj se kuhaju. Posteljina i donje rublje bolesnika, kao i kućni ogrtači pratitelja, prije pranja natopljeni su 3% otopinom lizola ili 5% otopinom naftalizola. Izlučivanje crijevnih bolesnika nužno se dezinficira bjelilom, a oni se bore protiv muha.
Za borbu protiv vektora patogena artropoda koriste se različita kemijska sredstva - insekticidi (klorofos, karbofos, piretroidi itd.). Borba protiv glodavaca – prijenosnika zaraznih agensa – vodi se i raznim kemijskim sredstvima (raticidima) te uz pomoć otrovanih mamaca i mehaničkih zamki.
Za uklanjanje žarišta epidemije i mogućih posljedica epidemije provodi se djelomična i potpuna posebna obrada. U žarištu se provodi djelomični specijalni tretman, a na izlazu iz njega potpuni specijalni tretman. U prvom slučaju to je obrada improviziranim i standardnim sredstvima, kao i djelomična dezinfekcija odjeće, obuće, opreme i vozila. Potpuni poseban tretman provodi se nakon uklanjanja lezije. Obuhvaća potpunu sanitaciju ljudi na sanitarnom punktu uz dezinfekciju odjeće i posteljine, te dezinfekciju opreme i osobne zaštitne opreme.
Zadaća medicinske službe u žarištu epidemije je organizirati potpunu sanitaciju bolesnika, ranjenika, potpunu dezinfekciju sanitetskog prijevoza, kao i laboratorijsku kontrolu kvalitete dezinfekcije, sanitacije i kontrolu načina čišćenja i voda za dezinfekciju.
Za dezinfekciju u nastalim žarištima zaraznih bolesti koriste se posebna sredstva tehničke i kemijske zaštite. Od potonjih najvažnije su tvari za otplinjavanje s dezinfekcijskim svojstvima: dvije trećine soli kalcijevog hapoklorida (DTS GK), monokloramin B, otopina br. 1 (10% otopina dikloramina DT-2 ili 5% otopina heksakloromelamina- na DT-6 u dikloretanu). Zimi se za dezinfekciju raznih terenskih objekata koriste otopine DTS GK, kloramin i dr. koje ne smrzavaju, kao i iste otopine s dodatkom antifriza (kalcij klorid, magnezij ili natrij).
Epidemijsko žarište se smatra eliminiranim kada su neutralizirani svi izvori zaraze, provedena konačna žarišna dezinfekcija i proteklo maksimalno razdoblje inkubacije nakon izolacije, a u slučaju posebno opasnih infekcija nakon otpusta posljednjeg bolesnika iz bolnice. . Iza eliminiranog žarišta epidemije uspostavlja se dugotrajni (tijekom nekoliko inkubacijskih razdoblja određene infekcije) epidemiološki nadzor koji ima za cilj spriječiti ponovnu pojavu epidemije.
Pod strogu kontrolu stavljaju se svi higijenski značajni objekti, uništeni i oštećeni u žarištu katastrofe, a nastavljaju funkcionirati i izvan njega.
To uključuje vodoopskrbne i kanalizacijske sustave; objekti prehrambene industrije, javne ugostiteljstva i trgovine; komunalne usluge; predškolske i školske ustanove; stambeni fond (pogođeni i nezahvaćeni); zdravstvene ustanove u kojima se hospitaliziraju ozlijeđeni i bolesni; mjesta preseljenja pristiglih spasilaca; objekti vanjskog okruženja; industrijski objekti koji mogu postati izvori sekundarne štete kemijski opasnim i radioaktivnim tvarima itd.
Za procjenu sanitarno-higijenske situacije razjašnjava se priroda oštećenja na navedenim objektima i utvrđuju mogući izvori pogoršanja sanitarno-higijenske situacije. U tijeku je rad na otklanjanju mogućnosti sekundarnih žarišta oštećenja na objektima narodnog gospodarstva u kojima se koriste različite kemikalije.
3. Ljudsko ponašanje u žarištu epidemije
potrebno
Za njegu bolesne osobe nužno se koriste kućni ogrtač, šal i zavoj od pamučne gaze, pacijentu se daje poseban krevet, ručnik, posuđe. Prostorija u kojoj se nalazi bolesnik podvrgava se mokrom čišćenju uz korištenje dezinficijensa najmanje dva puta tjedno.
Osobama koje komuniciraju s pacijentima strogo je zabranjeno ići na posao, posjećivati druge stanove.
Kada je pacijent hospitaliziran u stanu, provodi se dezinfekcija: posteljina i posuđe kuhaju se 15 minuta u 2% otopini sode ili natopljene 2 sata u 2% otopini dezinficijensa. Zatim se posuđe ispere toplom vodom, posteljina se glača, prostorija se ventilira.
Značajke organizacije protuepidemijskih mjera u različitim žarištima epidemije
Za svaku skupinu zaraznih bolesti primjenjuju se specifične protuepidemijske mjere.
Kada se pojavi epidemija crijevnih infekcija:
hospitalizacija bolesnika, dezinfekcija i dezinsekcija u izbijanju;
epidemiološko ispitivanje žarišta bolesti;
liječnički nadzor osoba u kontaktu s bolesnicima;
aktivno otkrivanje novih slučajeva i njihova izolacija;
bakteriološki pregled osoba koje su bile u kontaktu s bolesnicima, te im izdavanje dizenterijskog bakteriofaga;
jačanje kontrole sanitarno-higijenskih mjera;
sanitacija ljudi i dezinfekcija odjeće i posteljine koji su bili u žarištu epidemije;
uvođenje kontrole obvezne dezinfekcije i pranja ruku prije jela i nakon odlaska na toalet za vrijeme epidemije;
neplanirana cijepljenja;
organizacija promatranja ili karantene, ako je potrebno;
kontrola dezinfekcije vode i pripreme hrane; jačanje sanitarno-prosvjetnog rada.
aktivna identifikacija i izolacija pacijenata;
mokro čišćenje prostora korištenjem 0,5% otopine izbjeljivača ili kloramina;
dezinfekcija posuđa;
imunizacija prema epidemijskim indikacijama;
maksimalno ograničenje kontakata među ljudima;
bakteriološki pregled svih onih koji su u kontaktu s bolesnicima;
organizacija promatranja ili karantene prema indikacijama, a u slučaju velikih boginja obavezno.
aktivno otkrivanje, izolacija i hospitalizacija slučajeva;
potpuna sanitacija tima u kojem je pacijent identificiran;
epidemiološki pregled slučajeva bolesti;
liječnički nadzor osoba u kontaktu s bolesnom osobom;
jačanje preventivnih mjera;
uspostavljanje karantenskih i režimskih mjera u slučaju masovnih bolesti;
dezinsekcija: uništavanje vektora artropoda patogena (kukci i grinje);
provođenje liječenja malarije protiv relapsa;
sanitarni i prosvjetni rad.
Zaključak: Kako bi se spriječila infekcija zaraznim bolestima, potrebno je strogo poštivati pravila osobne i javne higijene, temeljito, osobito prije jela, prati ruke sapunom i vodom. Vodu treba koristiti iz provjerenih izvora i piti samo prokuhanu. Sirovo povrće i voće nakon pranja potrebno maziti. Tijekom promatranja i karantene nemoguće je napustiti mjesto stanovanja bez posebne dozvole i napustiti kuću bez nužde. Treba izbjegavati gužve, mjeriti temperaturu sebi i članovima obitelji dva puta dnevno. Ako je porasla i pojavili su se znakovi bolesti, potrebno je izolirati se od drugih u zasebnoj prostoriji ili ograditi ekranom, hitno prijaviti bolest medicinskoj ustanovi. Trebali biste nositi zavoj od pamučne gaze, obavezno svakodnevno mokro čišćenje prostorije pomoću dezinfekcijskih otopina. Potrebno je spaliti nagomilano smeće i uništiti glodavce i insekte - moguće prijenosnike bolesti.
Test pitanja:
1. Što je osnova za postavljanje dijagnoze zarazne bolesti?
2. Kako shvaćate epidemiološku povijest?
3. Kako se zarazne bolesti mogu širiti?
Književnost:
Materijali preuzeti s interneta
Pretraživanje cijelog teksta:
Početna > Sažetak >Medicina, zdravlje
OPĆI POJMOVI O ZARAZNIM BOLESTIMA I PRAVILNOSTI NJIHOVE DISTRIBUCIJE
Zarazne ili zarazne su bolesti koje uzrokuju patogeni. Njihova glavna razlika od ostalih bolesti je u tome što se mogu prenijeti s bolesne osobe na zdravu i pod određenim uvjetima zahvaćati velike skupine ljudi.
U procesu evolucije razvili su se određeni odnosi između mikroba i ljudi. Mnogi mikrobi koji žive u ljudskom tijelu čine njegovu normalnu mikrofloru. Neki od njih stvaraju nepovoljno okruženje za razvoj patogeni mikrobi, drugi doprinose procesima probave. Međutim, neki od tih mikroba pod određenim uvjetima (na primjer, smanjenje otpornosti tijela) mogu steći patogena svojstva. Takvi se mikroorganizmi obično nazivaju oportunističkim patogenima.
Patogeni mikroorganizmi su oni koji uzrokuju zarazne bolesti. Patogene mikroorganizme karakterizira stroga specifičnost, odnosno svaki patogen može uzrokovati određenu bolest, na primjer, bacil tifusa - trbušni tifus, dizenterija - dizenterija.
Karakteristična biološka značajka patogenih mikroba je njihova sposobnost proizvodnje toksina i drugih štetnih tvari koje imaju patogeni učinak na tijelo. Patogeni mikrobi proizvode dvije vrste toksina: egzotoksine i endotoksine. Egzotoksini se oslobađaju u okoliš tijekom života mikroorganizama, a endotoksini se oslobađaju tek nakon njihove smrti i uništenja.
Proces interakcije patogenog mikroorganizma i makroorganizma (ljudskog tijela) obično se naziva infekcija. Oblici infekcije mogu se manifestirati na različite načine i ovise o vrsti, stupnju virulencije i broju mikroba koji su upali u tijelo, o stanju reaktivnosti organizma u ovoj fazi.
U jednom slučaju uspostavlja se takav oblik interakcije između osobe i patogena koji je u njega ušao, u kojem se tijelo uklanja iz stanja ravnoteže s okolinom, zbog čega je njegovo fiziološke funkcije i razvija se zarazna bolest.
U drugom slučaju, proces interakcije između osobe i mikroorganizma teče povoljnije, a znakovi bolesti se ne pojavljuju oštro.
Vrlo često takve bolesti osoba prenosi "na noge". Takvi oblici infekcija nazivaju se atipičnima, odnosno izbrisanima.
Treći oblik interakcije je asimptomatska "skrivena" infekcija ili tzv. U ovom slučaju nema vanjskih znakova bolesti.
Uz visoku imunobiološku reaktivnost organizma, mikrobi koji su u njega ušli ne nalaze povoljne uvjete za razvoj i umiru.
Pojava i širenje bilo koje zarazne bolesti moguće je samo kada patogen pronađe povoljne uvjete za svoje postojanje i razvoj u tijelu. Jednom u vanjskom okruženju, patogen zadržava svoju vitalnu aktivnost, sposobnost prodiranja u tijelo zdrava osoba i uzrokovati bolest.
Mnoge zarazne bolesti pogađaju samo ljude, takve se infekcije nazivaju antroponoze (od grčkog "anthropos" - osoba i "nosos" - bolest).
To uključuje, na primjer, dizenteriju, trbušni tifus, koleru, ospice, difteriju itd. Glavni izvor infekcije u ovom slučaju je bolesna osoba.
Zarazne bolesti koje pogađaju samo životinje obično se nazivaju zoonozama (od grčkog "zoon" - životinja, "nosos" - bolest).
Bolesti koje pogađaju ljude i životinje nazivaju se "zooantroponozama" (tuberkuloza, bruceloza, antraks, slinavka i šap, tularemija itd.). Glavni izvor ovih infekcija je bolesna životinja.
Proces širenja zaraze (epidemijski proces) je kontinuirani lanac sukcesivno razvijajućih, međusobno povezanih slučajeva zaraze koji se javljaju u skupini ljudi u određenim prirodnim, a posebno društvenim uvjetima.
Pojavu bolesti u timu određuju tri bitne karike: prisutnost izvora infekcije, načini njezina širenja i osjetljivost stanovništva.
Uvjet za nastanak jednog slučaja zarazne bolesti ili epidemije je obvezna prisutnost izvora zaraze.
Bolesna osoba je jedan od najopasnijih izvora zaraze, jer oslobađa bakterije u velikim količinama, štoviše, u najvirulentnijem stanju, što povećava rizik od zaraze drugih i okoline.
Posebnu opasnost predstavljaju pacijenti s atipičnim, izbrisanim oblicima bolesti, jer te osobe mogu biti u kontaktu s drugima dulje vrijeme, zaraziti ih i objekte okoliša, uključujući hranu (ako rade u prehrambenim poduzećima).
Osim bolesnih ljudi i životinja, kao izvori infekcije mogu poslužiti i prijenosnici bakterija. Bakterionositeljica se često javlja nakon prijenosa zaraznih bolesti, kada i osoba i životinja neko vrijeme ispuštaju mikroorganizme u okoliš. To su takozvani nositelji - rekonvalescenti (koji su bili bolesni).
Bakterionositeljstvo može nastati i kao posljedica infekcije zdravih osoba od strane bolesnika ili rekonvalescenta. Takvi se nositelji smatraju zdravim.
Epidemiološki značaj bakterionositelja kao izvora infekcije iznimno je velik, jer se ne otkrivaju na vrijeme zbog odsutnosti vidljivih znakova bolesti; od posebnog su značaja nosioci bakterija koji rade u proizvodnji i prodaji prehrambenih proizvoda.
Stoga je prisutnost izvora infekcije preduvjet za nastanak zaraznih bolesti.
Međutim, prisutnost izvora infekcije uopće ne znači da infekcija nužno nastaje i širi se među ljudima u svojoj sferi djelovanja. Drugi nužni uvjet za nastanak i širenje zaraznih bolesti je prisutnost u okolišu određenih čimbenika putem kojih se infekcija prenosi.
Elementi okoliša, preko kojih dolazi do prijenosa mikroorganizama iz zaraženog organizma u zdrav, nazivaju se čimbenicima prijenosa infekcije. To uključuje vodu, tlo, zrak, prehrambene proizvode, predmete za kućanstvo, aparate, opremu, pribor, kao i glodavce, kukce itd. Ovisno o čimbenicima, voda, hrana, zrakom, tlo, kontaktni, prenosivi načini prijenosa zaraznih bolesti .
Najčešći put prijenosa infekcije, koji se javlja kod gotovo svih zaraznih bolesti, je kontakt, odnosno prijenos kontaktom. Razlikovati izravni kontakt - prijenos infekcije izravnim dodirom kože i sluznice s izvorom infekcije i neizravni kontakt - putem kućanskih i industrijskih predmeta.
Kada se infekcija prenosi zrakom, uzročnik se prenosi kapljicama sluzi koje se oslobađaju iz dišnih puteva bolesnika ili nositelja (ospice, hripavac, gripa, difterija, tuberkuloza itd.). Brojne infekcije (kolera, trbušni tifus, dizenterija i dr.) mogu se prenijeti vodom pijenjem kontaminirane vode, kupanjem u njoj, korištenjem za kućanske potrebe, pranjem povrća, posuđa, opreme i sl.
Način širenja zaraze hranom razlikuje se od gore navedenih po tome što prehrambeni proizvodi ne samo da mogu prenijeti infekciju, već služe i kao povoljan hranjivi medij za razmnožavanje i nakupljanje mikroba.
Kontaminacija prehrambenih proizvoda događa se na različite načine: izravno od bolesne životinje od koje je ovaj proizvod dobiven (mlijeko, meso, jaja), od bolesne osobe ili prijenosnika bakterije tijekom pripreme ili prerade proizvoda, putem opreme, pribora, vode. , zrak itd.
Prenosivi - to je put prijenosa putem prenositelja insekata (komarac - kod malarije, uš - kod tifusa itd.).
Tlo može biti faktor prijenosa. Za neke infekcije tlo je samo mjesto manje-više kratkotrajnog boravka uzročnika (crijevne infekcije), odakle on potom može prodrijeti u izvore vode, hranu za druge infekcije, tlo je mjesto za dugo vremena. -vremenski boravak uzročnika (mikrobi koji nose spore - antraks, botulizam itd.).
Međutim, za širenje zaraznih bolesti još uvijek nije dovoljna prisutnost izvora infekcije (bolesnik ili bakterionositelj) i čimbenika prijenosa (voda, hrana, predmeti iz okoliša i sl.), budući da su neosjetljive osobe u kontaktu sa zaraženim okolišem predmeti, hrana, voda ili izravno s pacijentima ili nositeljima možda neće oboljeti.
Obvezni treći uvjet koji utječe na nastanak i širenje zaraznih bolesti je prisutnost osoba podložnih ovoj bolesti. Osjetljivost je sposobnost ljudskog tijela da se razboli kada naiđe na patogen.
Intenzitet i priroda epidemije ovisi o stupnju osjetljivosti stanovništva na infekciju.
Imunitet organizma u cjelini određen je nespecifičnom otpornošću (opći zaštitni čimbenici) i specifičnom imunošću. Pod rezistentnošću podrazumijeva se nespecifična otpornost organizma na djelovanje različitih čimbenika.
Nespecifična rezistencija uključuje, na primjer, sposobnost kože i sluznica da se u prisutnosti baktericidnih tvari (lizozim, interferon, antitijela) odupru prodiranju uzročnika mnogih bolesti u organizam, bez obzira na karakteristike svaki od njih. Drugim riječima, nespecifični čimbenici nemaju izražen selektivni učinak na patogena. Među nespecifičnim čimbenicima je fagocitoza, koju je otkrio ruski znanstvenik I. I. Mechnikov. Bit ovog fenomena povezana je sa sposobnošću bijelih krvnih stanica (leukocita) i stanica nekih tkiva tijela da hvataju i probavljaju mikrobe koji ulaze u tijelo. Takve stanice nazvale su I.I. Mečnikov fagociti (stanice žderača).
Specifična imunost pruža zaštitu samo od jedne infekcije i ne utječe na stupanj osjetljivosti na druge infekcije.
Na primjer, imunitet razvijen na uzročnika trbušnog tifusa ne štiti od dizenterije. Specifični imunitet može biti urođen ili stečen. Zauzvrat, razlikovati vrstu urođenog imuniteta i nasljednu (individuu). Imunitet vrsta temelji se na potpunoj imunosti ljudskih ili životinjskih tkiva i organa na određene patogene. Na primjer, osoba je imuna na kugu pasa i svinjsku kugu, životinje su imune na koleru, dizenteriju, trbušni tifus itd.
Stečeni imunitet formira se tijekom života - nakon prijenosa zaraznih bolesti ili kao rezultat umjetne imunizacije, tj. cijepljenja. Aktivni imunitet nastaje unošenjem cjepiva u organizam (žive oslabljene ili ubijene bakterije ili neutralizirani produkti njihove vitalne aktivnosti); pasivni imunitet nastaje unošenjem gotovih imunoloških seruma (antitijela) u organizam.
Posljedično, ako se iz lanca epidemije isključi barem jedna od tri karike – izvor infekcije, put prijenosa, osjetljiva skupina – cirkulacija uzročnika prestaje, a bolest se ne širi dalje.
Međutim, osjetljivost organizma na zarazne bolesti, oblici njezine manifestacije uvelike ovise o društvenim čimbenicima - radnim uvjetima, životu, ishrani, klimatskim uvjetima itd. Društveni uvjeti značajno utječu na rasprostranjenost i aktivnost izvora infekcije (bolesnika i nositelja bolesti). ), mogućnost prijenosa i širenja infekcije raznim objektima vanjskog okruženja te stupanj osjetljivosti stanovništva na infekciju.
Posljedično, načelo jedinstva tijela i okoliša odražava se u epidemiologiji i pomaže u otkrivanju i razumijevanju obrazaca koji su u osnovi zaraznog procesa koji se događa u pojedincu iu timu, što je važno za razvoj mjera utemeljenih na dokazima. suzbijanje i prevencija zaraznih bolesti.
OPĆA NAČELA ZA PREVENCIJU ZARAZNIH BOLESTI
Kao što je već spomenuto, važna uloga u epidemijskom procesu - nastanku i širenju zaraznih bolesti - pripada društvenim čimbenicima.
U našoj zemlji se velika pažnja poklanja mjerama usmjerenim na prevenciju zaraznih bolesti.
Prevencija zaraznih bolesti je kompleks različitih mjera, među kojima su najvažnije:
podizanje razine sanitarne kulture stanovništva;
provođenje državnih mjera u cilju otklanjanja uzroka koji doprinose nastanku i širenju zaraznih bolesti;
obavljanje medicinske djelatnosti.
Povećanje razine sanitarne kulture stanovništva. Stupanj sanitarne kulture stanovništva značajno utječe na razinu svih zaraznih bolesti, posebno oštro - na širenje crijevnih infekcija.
Značajno smanjenje ovih infekcija pridonosi ovladavanju higijenskim navikama među stanovništvom. Primjerice, promicanje zdravlja u području higijene hrane, kako među općom populacijom, tako i među radnicima u prehrambenim poduzećima, doprinosi prevenciji bolesti koje se prenose hranom, odnosno bolesti koje se mogu prenijeti hranom.
Državne mjere uključuju stalno poboljšanje uvjeta rada i života stanovništva, podizanje njegovog materijalnog blagostanja i kulturne razine. Smanjenje incidencije mnogih zaraznih bolesti ovisi o stambenoj i stambeno-komunalnoj izgradnji, izgradnji vodovoda i kanalizacije, pravilnom i pravodobnom odvozu kanalizacije i otpada itd. Stambeni uvjeti mogu utjecati ne samo na širenje izvora zaraze. te mogućnost njegovog intenzivnog prijenosa, ali i stanje opće i specifične otpornosti stanovništva na infekciju. Dakle, širenje crijevnih infekcija uvelike ovisi o dostupnosti kanalizacije, vodovodnih cijevi.
Mjere suzbijanja zaraznih bolesti dijele se na preventivne, odnosno preventivne i protuepidemijske, koje se provode u vezi s već nastalim bolestima.
Preventivne i protuepidemijske mjere medicinske prirode usmjerene su na neutralizaciju izvora infekcije, razbijanje puteva prijenosa infekcije i povećanje razine imuniteta stanovništva na ovu infekciju.
Prehrambeni uvjeti i kvaliteta hrane također su od velike važnosti u širenju zaraze: konzumiranje kontaminirane hrane može dovesti do širenja jedne ili druge infekcije; pothranjenost i pothranjenost (osobito nedostatak vitamina i bjelančevina) mogu doprinijeti širenju zaraznih bolesti smanjujući otpornost pothranjenih osoba na to.
Neutralizacija izvora infekcije (pacijenta ili nositelja) važna je preventivna mjera za mnoge bolesti. Postoje različiti oblici neutralizacije izvora. Dakle, zaražena osoba, kao izvor infekcije, izolirana je kod kuće ili hospitalizirana. Kako bi se spriječile, primjerice, crijevne infekcije i druge bolesti (tuberkuloza, kožne bolesti, spolne bolesti itd.), prehrambena poduzeća, uključujući i javne ugostiteljstvo, osiguravaju obvezni bakteriološki i medicinski pregled osoba i zaposlenika koji stupaju na posao radi pravodobne identifikacije , izolaciju i liječenje bolesnika i nositelja bakterija.
Borba protiv načina širenja infekcije sastoji se u poboljšanju vanjskog okruženja, čiji objekti mogu poslužiti kao čimbenici prijenosa infekcije.
Za poboljšanje vanjskog okoliša primjenjuju se opće sanitarne i dezinfekcijske mjere kako bi se spriječila mogućnost prenošenja zaraza kontaktom i kućanstvom putem vode, tla, hrane i drugih objekata okoliša, kao i poboljšanja cjelokupnog spektra životnih uvjeta za podizanje ukupnog otpor organizma (kolektiv).
Među mjerama za razbijanje puteva zaraze važnu ulogu ima sanitarni nadzor pravovremenog i racionalnog čišćenja naselja, vodoopskrbe i kanalizacije, sanitarni režim u ugostiteljskim objektima, dječjim ustanovama, industrijskim poduzećima itd. Ova skupina mjera uključuje dezinfekcijske radove u žarištima infekcije i na raznim objektima.
Mjere dezinfekcije usmjerene su izravno na uništavanje zaraznog principa (uzročnika zaraznih bolesti), a prema predmetu utjecaja dijele se na:
dezinfekcija-uništenje infektivnog principa;
dezinsekcija - uništavanje insekata - prenositelja infekcije;
deratizacija-uništenje štetnih glodavaca koji su prijenosnici zaraze.
Sve mjere dezinfekcije dijele se na tekuću dezinfekciju, koja se provodi u okruženju bolesnika ili nositelja bakterije radi neutralizacije izlučevina, i preventivnu (profilaktičku) koja se provodi prema rasporedu, bez obzira na prisutnost bolesti; predmet ove dezinfekcije su uglavnom javna mjesta (prehrambena poduzeća, prijevoz, željezničke stanice).
Specifičnom profilaksom i kemoterapijom povećava se imunitet stanovništva na infekcije.
S aktivnom imunizacijom formira se imunitet na ovu zaraznu bolest. Provođenje kemoprevencije ljudi pridonosi stvaranju određene koncentracije antibakterijskog lijeka u njihovom tijelu, što osigurava smrt patogena.
Važnu ulogu u stvaranju imuniteta stanovništva ima povećanje nespecifične rezistencije, poboljšana prehrana, obogaćivanje hrane, otvrdnjavanje organizma itd. Sve mjere usmjerene na eliminaciju i prevenciju zaraznih bolesti provode se istovremeno u svim tri od gore navedenih smjerova - izolacija izvora infekcije; poremećaj prijenosnog puta; stvaranje otpornosti stanovništva.
CRIJEVNE INFEKCIJE I NJIHOVA PREVENCIJA
Akutne crijevne infekcije uključuju trbušni tifus, paratifus A i B, dizenteriju, koleru, infektivni hepatitis itd.
Ovu skupinu bolesti karakterizira ista lokalizacija uzročnika (crijeva), isti mehanizmi i putevi infekcije (fekalno-oralni, kontaktno-kućanski), slične crijevne manifestacije bolesti (poremećaj funkcije crijevni trakt), kao i generalni principi borbu i prevenciju.
Izvori infekcije su samo bolesna osoba i bakterionositelj; s izuzetkom paratifusa B čiji izvor, osim ljudi, mogu biti i neke životinje (goveda, svinje, ptice).
Posebnu ulogu u širenju crijevnih infekcija imaju hrana i vodeni putovi, što je povezano s dugotrajnim preživljavanjem uzročnika bolesti u vodi i hrani. Uvjeti preživljavanja uzročnika crijevnih infekcija u prehrambenim proizvodima navedeni su u tablici. 1. U pravilu se prehrambeni proizvodi inficiraju uzročnicima crijevnih infekcija kroz prljave ruke nositelja ili pacijenata s izbrisanim oblicima bolesti, najveću opasnost predstavljaju ljudi koji rade u prehrambenim poduzećima. Hrana se može kontaminirati kroz kontaminiranu vodu koja se koristi za pranje hrane, pribora za jelo i kuhinjskog pribora
Kontaminacija prehrambenih proizvoda moguća je i prijenosom uzročnika crijevnih infekcija muhama i glodavcima. Veliku opasnost u prijenosu zaraze predstavljaju zaraženi prehrambeni proizvodi koji prije upotrebe nisu podvrgnuti toplinskoj obradi (vinaigreti, povrće, voće, bobičasto voće i sl.) ili se zaraze nakon toplinske obrade (mlijeko, mliječni proizvodi, svježi sir, kiselo vrhnje). , razni kulinarski proizvodi).
Na temelju općih obrazaca širenja zaraznih bolesti, suvremeni sustav suzbijanja crijevnih infekcija uključuje mjere usmjerene na neutralizaciju izvora infekcije, razbijanje puteva njezina širenja i povećanje imuniteta stanovništva. U prevenciji ovih infekcija najvažnije su mjere:
1. sanitarno poboljšanje stanova, poduzeća, racionalizacija vodoopskrbe, uklanjanje i neutralizacija kanalizacije i otpada;
2. pravodobno otkrivanje u prehrambenim poduzećima i izolacija nositelja bakterija;
3. strogo poštivanje pravila osobne higijene od strane zaposlenika ovih poduzeća, poboljšanje njihove sanitarne kulture i pismenosti;
4. poštivanje sanitarno-higijenskih zahtjeva za održavanje prostorija, opreme, inventara, posuđa, posuda, sustavno praćenje učinkovitosti njihove sanitacije;
5. poštivanje utvrđenih higijenskih zahtjeva u svim fazama prerade, skladištenja i prodaje prehrambenih proizvoda;
6. sustavno suzbijanje glodavaca i muha;
7. provođenje profilaktičkog cijepljenja protiv crijevnih infekcija prema epidemijskim pokazateljima.
Tifusna groznica, paratifus A i B
Trbušni tifus i paratifus A i B su akutne zarazne bolesti bakterijske prirode. Uzročnici tifusa i paratifusa A i B pripadaju obitelji crijevnih bakterija iz roda Salmonella. U morfologiji se malo razlikuju jedni od drugih, ne tvore spore i kapsule, pokretni su. Prema vrsti disanja su fakultativni anaerobi.
Optimalna temperatura za razvoj tifusnih bakterija je 37 °C, ali mogu rasti i na 25-40 °C. Podnose zagrijavanje do 50 °C 60 minuta, do 58-60 °C-30 minuta, na Na 100°C umiru odmah. Otopine 5% fenola i 3% kloramina ubijaju ove patogene unutar 2-3 minute.
Iz tijela bolesne osobe uzročnici ovih infekcija oslobađaju se u vanjsko okruženje zajedno s izmetom, urinom i slinom. Najveća opasnost u raspršivanju bakterija je urin, u kojem broj bakterija može doseći i do 180 milijuna mikrobnih tijela po 1 ml.
Ove infekcije karakteriziraju kontaktno-kućanski, vodeni i prehrambeni putevi infekcije.
U vanjskom okruženju tifoparatifusne bakterije mogu dugo opstati. Lako podnose sušenje i niske temperature; držao na ledu nekoliko mjeseci. U tekućoj vodi bakterije tifusa i paratifusa preživljavaju 5-10 dana, u stajaćoj vodi oko mjesec dana, u mulju akumulacije nekoliko mjeseci.
Uzročnici tifusa i paratifusa ostaju održivi u namirnicama relativno dugo (vidi tablicu). Ove bakterije, ovisno o vrsti hrane i određenim uvjetima, mogu ostati održive u hrani nekoliko dana, mjeseci, pa čak i godina (sladoled). Infekcija uzročnicima trbušnog tifusa i paratifusa iznimno je opasna, budući da u nekim proizvodima ti patogeni mogu ne samo dugo trajati, već se i razmnožavati. Tifusne i paratifusne bolesti karakterizira sezonalnost: najveći broj slučajeva bilježi se u ljetno-jesenskom razdoblju. To se objašnjava činjenicom da su u tom razdoblju najpovoljniji uvjeti za "opstanak i razmnožavanje bakterija u vanjskom okruženju, uključujući" u prehrambenim proizvodima.
Razdoblje inkubacije za trbušni tifus može trajati od 7 do 28 dana, a za paratifus - od 2 dana do 2 tjedna. Izolacija patogena iz tijela bolesnika počinje na kraju inkubacije na vrhuncu bolesti. Bolest počinje postupno: pojavljuju se umor, malaksalost, glavobolja. Temperatura također postupno raste i do kraja prvog tjedna bolesti doseže 39-40 ° C. Počevši od četvrtog tjedna, temperatura postupno pada, a pacijent se počinje oporavljati. Ponekad bolest napreduje više blagi oblik(češće s paratifusnom groznicom ili ponekad u osoba cijepljenih protiv trbušnog tifusa). Većina oboljelih oslobađa se od patogena, ali 3-5% ostaju nositelji dulje vrijeme, a neki ostaju doživotno (kronični nositelji).
Kronični prijenosnici bakterija glavni su izvori infekcije.
Dizenterija
Dizenterija je zarazna bolest bakterijske prirode.
Trenutno su poznate mnoge neovisne vrste bacila dizenterije, među kojima su najčešći uzročnici Grigoriev-Shiga, Flexner i Sonne.
Prevalencija ovih patogena na području naše zemlje u različitim vremenskim razdobljima nije bila ista. Dakle, početkom XX.st. Prevladala je dizenterija Grigoriev-Shiga. U 1930-im i 1940-im godinama, udio Flexnerovog patogena posvuda se povećao. Od 1950-ih do danas prevladava cirkulacija štapova Sonne.
Uzročnici dizenterije pripadaju rodu Shigella. Sve vrste dizenterijske bakterije različite su po biokemijskoj aktivnosti, što je uz ostale znakove (tvorba toksina, antigena struktura) temelj njihove diferencijacije. Bakterije Grigoriev-Shiga proizvode egzotoksin, druge vrste sadrže endotoksin. Štapići od dizenterije su nepokretni, ne stvaraju spore i kapsule, fakultativni su anaerobi, optimalna temperatura za njihov razvoj je 37°C. Međutim, Sonne štapići se mogu razviti na temperaturi od 40-45°C.
Valja napomenuti da stabilnost različitih vrsta bacila dizenterije u vanjskom okruženju nije ista. Dizenterijski bacil Sonne spada u otpornije. Dakle, ostaje održiv u riječnoj vodi 6-35 dana, u bunarskoj vodi - do 26, u vodi iz slavine - do 92 dana. Na površini tijela muhe iu crijevima, štap je održiv 2 do 5 dana.
Za razliku od drugih vrsta uzročnika dizenterije, Sonneov bacil ne samo da može preživjeti dugo vremena, već se i razmnožavati u prehrambenim proizvodima (vidi tablicu 1). Osim toga, uzročnik dizenterije Zonne manje je patogen od ostalih vrsta, pa stoga uglavnom uzrokuje blage i atipične oblike bolesti, koji često ostaju nerazjašnjeni i predstavljaju opasnost za druge.
Posebno su opasni takvi pacijenti ili nosioci bakterija koji rade u prehrambenim poduzećima.
Razdoblje inkubacije dizenterije je od 7 do 48 sati, a bolest uzrokovana Sonneovim bacilom dizenterije relativno lako prolazi.
Obično temperatura lagano raste ili uopće ne raste. Kada se bolest pojavi bol u trbuhu, rijetka stolica (učestalost stolice ne prelazi 2-5 puta), ponekad s primjesom sluzi i krvi. U lakšim oblicima bolest traje od 3 do 8 dana, u teškim oblicima do nekoliko tjedana.
Trovanje hranom
Za razliku od uzročnika crijevnih infekcija, uzročnici toksikoinfekcija karakteriziraju umjerenu patogenost za ljude.
Stoga je preduvjet za njihovu pojavu konzumacija hrane i namirnica koje su obilno zasijane ovim mikroorganizmima. Drugim riječima, toksikoinfekcije nastaju samo u onim slučajevima kada se stvore povoljni uvjeti za razmnožavanje i obilno nakupljanje tih mikroorganizama u prehrambenom proizvodu i unos s hranom u ljudski organizam.
Infekcije koje se prenose hranom uključuju salmonelozu (prema klasifikaciji
K.S. Petrovsky) i trovanja uzrokovana oportunističkim patogenima.
salmoneloze
Uzročnici salmonele pripadaju obitelji crijevnih bakterija iz roda Salmonella. Do danas, rod Salmonella ima preko 2000 vrsta salmonele, od kojih je oko 100 tipova patogeno za ljude.
Vodeću ulogu u nastanku bolesti imaju S.thyphi murium, Senteriditis, S.cholerae. Najčešći uzročnik toksičnih infekcija je S.thyphi murium (oko 65-75% slučajeva trovanje hranom priroda salmonele). Salmonele su kratki štapići bez spora, prema načinu disanja - fakultativni anaerobi. Dobro se razmnožavaju na sobnoj temperaturi, ali najintenzivnije na 37°C. Neke vrste ne umiru kada su smrznute na -48 ... -82 ° C i dobro podnose sušenje. Salmonele su otporne na kuhinjsku sol i ostaju održive u mesnoj salamuri (29% soli) 4-8 mjeseci. na temperaturi od 6-12°C. U vodi i na raznim predmetima na sobnoj temperaturi preživljavaju do 45-90 dana.
Kada se zagrije na 60°C, salmonele prežive sat vremena, na 75°C - 5 minuta, na 80°C umiru trenutno. Relativno dugo vremena salmonele opstaju u prehrambenim proizvodima, te ne samo da ostaju održive, već se i razmnožavaju bez promjene organoleptičkih svojstava proizvoda.
Salmonela je rasprostranjena u prirodi. Glavni rezervoar ovih uzročnika su životinje (goveda, svinje, ovce, konji), ptice, posebno vodene ptice (guske, patke) i golubovi, kao i mačke, psi, štakori, miševi. Izvor salmonele mogu biti bolesni ljudi ili nositelji bakterija koji su imali ovu infekciju. Nošenje u oporavljenih bolesnika može trajati od nekoliko dana do nekoliko godina.
Uzročnici salmoneloze izlučuju se u vanjski okoliš s izmetom, urinom, mlijekom, slinom.
Najčešći uzročnik bolesti je meso zaraženo tijekom života životinje (endogeno) – bolesnika ili bakterionositelja. Prije klanja, kao posljedica slabljenja imunološko-biološkog stanja organizma, organi i tkiva bivaju kontaminirani salmonelom. Ako se krše sanitarno-higijenska pravila, meso se može zaraziti i tijekom klanja, rezanja trupova, transporta, skladištenja i kuhanja.
Utvrđeno je da je u 75-80% slučajeva uzrok salmoneloze konzumacija raznih mesnih jela pripremljenih uglavnom od goveđeg mesa, rjeđe od svinjskog i peradi. Često je uzročnik salmoneloze meso prisilno zaklanih životinja, posebice meso koje nije podvrgnuto odgovarajućoj sanitarnoj i veterinarskoj kontroli.
Proizvodi od mljevenog mesa (mljeveno meso) predstavljaju veliku opasnost, jer se u procesu mljevenja salmonele, koje su se nalazile u limfnim čvorovima, šire po masi mljevenog mesa, a ako se nepravilno čuvaju, intenzivno se razmnožavaju.
Prilikom jedenja želea može doći do salmoneloze.
Zasijavanje želea salmonelom obično se događa kada se krši tehnologija njegove proizvodnje: kuhani i zdrobljeni supstrati se ponovno ne kuhaju; kuhano meso se drobi na inventaru koji se koristi za sirovo meso; žele se polako hladi u toploj prostoriji; temperatura skladištenja želea nije dovoljno niska.
Uzrok nastanka prehrambene salmoneloze može biti korištenje jetrenih, krvavih i drugih kuhanih kobasica, tjestenine s mljevenim mesom, pripremljenih "na pomorski način" itd.
Toksične infekcije salmonelom mogu se pojaviti i pri jedenju jaja i mesa peradi, posebno ptica močvarica. Infekcija jaja ptica vodarica je ponekad 30-40% (V. A. Kilesso). Uzrok infekcije salmonelozom mogu biti jaja u prahu i melanž, u čijoj je proizvodnji prekršen sanitarni režim.
Mlijeko i mliječni proizvodi su od velike važnosti kao čimbenik u prijenosu salmoneloze. Salmonela može dospjeti u mlijeko kada je kravlje vime kontaminirano crijevnim mikrobima. Također su opisane bolesti koje su nastale upotrebom takvih kulinarskih proizvoda kao što su salate, vinaigreti itd.
Razdoblje inkubacije salmoneloze traje od 10 do 48 sati.
Bolest počinje akutno: temperatura raste na 38-40 ° C, pojavljuju se glavobolja, slabost, gubitak apetita, bolovi u zglobovima, ponekad zimica, bol u trbuhu, mučnina, povraćanje, rijetka stolica. Bolest traje od 3 do 7 dana.
Otrovanje hranom uzrokovano oportunističkim patogenima.
Mikroorganizmi koji mogu uzrokovati toksične infekcije, osim salmonele, uključuju Escherichia i Proteus coli, streptokoke, perfringens bacile, cereus, patogene halofile i druge slabo proučavane bakterije.
Prema literaturi, oko 10% ukupnog broja toksičnih infekcija uzrokovano je oportunističkim patogenima. Ove toksične infekcije javljaju se uz značajno nakupljanje patogena u hrani zbog kršenja sanitarnih pravila za obradu, skladištenje i uvjete prodaje prehrambenih proizvoda.
Escherichia coli
U prirodi je rasprostranjena skupina Escherichia coli. Žive u crijevima ljudi, ptica i drugih toplokrvnih životinja, s čijim izmetom ulaze u vanjski okoliš. Escherichia coli su fakultativni anaerobi bez spora, vrlo su otporni i mogu dugo opstati u vodi, tlu i drugim objektima okoliša. Na temperaturi od 55°C ugibaju tek nakon sat vremena, na temperaturi od 600C, nakon 15 minuta. Tijekom toplinske obrade poluproizvoda (temperatura 65-70 ° C), umiru nakon 10 minuta. Najintenzivnije se Escherichia coli razvija na temperaturi od 37°C. Međutim, mogu se razmnožavati i na sobnoj temperaturi.
Glavni izvor toksičnih infekcija uzrokovanih bakterijama iz skupine Escherichia coli je osoba.
Najčešće se bolesti javljaju kada se koriste gotovi kulinarski proizvodi kontaminirani ovim mikrobima: meso, riba, a posebno mljeveno meso.
Salate, vinaigrete, pire krumpir, mlijeko i mliječni proizvodi također mogu uzrokovati bolest.
Toksikoinfekcije uzrokovane bakterijama crijevne skupine karakteriziraju kratko razdoblje inkubacije (4 sata), brzi tijek i brza manifestacija gastrointestinalnih poremećaja. Oporavak se javlja 2-3 dana.
Bakterije iz roda Proteus su široko rasprostranjene u prirodi i poznate su kao truležne bakterije. Proteus bakterije su pokretni, fakultativni anaerobi bez spora. Optimalna temperatura za njihov razvoj je od 20 do 370C, no do razmnožavanja može doći i na temperaturama od 6 do 43°C. Ovi se mikroorganizmi mogu razmnožavati pri pH 3,5-12; izdržati zagrijavanje do 65 ° C 30 minuta; otporan na sušenje i visoku koncentraciju soli. Organoleptička svojstva proizvoda ne mijenjaju se tijekom masovne kontaminacije bakterijama iz roda Proteus. Među mnogim predstavnicima skupine proteina, samo su određene vrste sposobne uzrokovati trovanje hranom. Najčešći uzrok trovanja hranom je Proteus mirabitis. Proteus vulgaris nalazi se uglavnom u trulim supstratima.
Proteus bacil ostaje održiv dugo vremena u vanjskom okruženju, uključujući i prehrambene proizvode.
Ljudski i životinjski izmet može poslužiti kao izvor kontaminacije hrane. Prisutnost proteina u hrani ukazuje na kršenje sanitarnog režima i uvjeta njegovog skladištenja. Sirova hrana, poluproizvodi i gotovi proizvodi također mogu biti kontaminirani. Prema G. P. Smorodovu (1974.), na temelju ankete 499 bolesnika s infekcijom proteusa, utvrđena je povezanost između bolesti i konzumacije mesa i mesnih prerađevina u 33,4% bolesnika, voća i povrća u 18, ribe i riblji proizvodi u 15,4, mliječni proizvodi - u 7,6%, salate - u 3,2%, ostali proizvodi (gljive, kolači i dr.) - u 18,6% slučajeva.
Kod pojave toksičnih infekcija proteinske etiologije od velike je važnosti kontaminacija gotovih jela koja su već podvrgnuta toplinskoj obradi, odnosno hladnih zalogaja koji se jedu bez dodatne toplinske obrade. Kontaminacija može nastati pri rezanju kuhanog ili prženog mesa, povrća i drugih pripremljenih jela na istim stolovima i daskama, istim noževima i strojem za mljevenje mesa koji su korišteni za rezanje sirove hrane, osobito ako se kuhinjski pribor i oprema drže u nehigijenskom stanju.
Bolest teče prema vrsti trovanja uzrokovanom Escherichia coli.
streptokoke
U prirodi su široko rasprostranjene. Streptokoki se nalaze na koži, sluznicama i crijevima zdravih ljudi, kao i u vanjskom okruženju - zraku, vodi, tlu. Streptokoki su fakultativni anaerobi, gram-pozitivni. Poznato trovanje hranom uzrokovano hemolitičkim, zelenkastim i nehemolitičkim sojevima streptokoka.
Izvor kontaminacije hrane i hrane streptokokom su bolesni ljudi i nositelji streptokoka, posebno među osobljem prehrambenih poduzeća. Stoga je glavna stvar u prevenciji ovih trovanja poboljšanje sanitarnog režima poduzeća, kao i prevencija bolesti gornjih dišnih puteva i poštivanje pravila osobne higijene od strane zaposlenika prehrambenih poduzeća.
Enterokoki
Ova skupina uključuje mnoge varijante bakterija koje imaju proteolitička svojstva i, ako se nakupe u hrani, mogu uzrokovati trovanje hranom.
Enterokoki su rasprostranjeni u prirodi, stalni su stanovnici crijeva ljudi i toplokrvnih životinja. Vrlo su stabilni u vanjskom okruženju, mogu se dugo čuvati u prehrambenim proizvodima. Na primjer, nakon pasterizacije mlijeka, enterokoki ostaju održivi (do 80% sve preostale mikroflore).
Istraživanja (A. P. Kuprin, 1967) otkrila su da se enterokoki mogu masovno nakupljati u raznim namirnicama na sobnoj temperaturi i dosegnuti maksimalnu koncentraciju unutar 24 sata.
U kobasicama, gotovim jelima i poluproizvodima autor je pronašao enterokoke u 31% slučajeva u titrima 10-1 - 10-3.
Glavne preventivne mjere su iste kao kod trovanja uzrokovanih streptokokom.
Perfringens bacillus jedan je od najčešćih mikroorganizama u prirodi. Nalazi se u tlu, vodi, hrani i proizvodima za životinje, ljudskom i životinjskom izmetu. Perfringens štap je obvezni anaerob koji nosi spore. Trenutno je poznato šest patogenih tipova perfringena: A, B, C, D, E i F. Trovanje hranom uzrokuju sojevi otporni na toplinu tipa A i F, čije spore mogu izdržati ključanje od 1 do 6 sati. tih patogena perzistiraju na komadima mesa
(u 20-25% slana otopina) u roku od 1,5 mjeseca. Bacil perfringens najaktivnije se razmnožava na temperaturi od 45-46°C. U prehrambenim proizvodima razmnožava se na temperaturi ne nižoj od 15-20°C. U kiseloj sredini (pH ispod 4) se ne razvija; toksin nastaje pri pH 5,5 i više. Pod povoljnim uvjetima, ovaj se patogen može brzo razmnožavati, dosežući stotine milijuna po 1 g proizvoda.
Toksikoinfekcije su najčešće povezane s konzumacijom mesa i mesnih prerađevina (prženo, kuhano meso, mesne konzerve) koji se dugo čuvaju na sobnoj temperaturi. U istraživanju različitih proizvoda iz distribucijske mreže i javnih ugostiteljskih objekata Cl.perfringens je pronađen u 33% uzoraka sirovog mesa, 48% polugotovih mesnih proizvoda, 100% mljevenog mesa i 19% uzoraka sirovog mlijeka ( Yu. I. Pivovarov).
Kada se mikroorganizmi razmnožavaju u hrani izgled hrana i organoleptička svojstva "hrane se mijenjaju neprimjetno. Iznimka su mlijeko koje se zgrušava pod utjecajem perfringens štapića, te mesna juha, soda, sokovi koji se zamuti zbog rasta mikroba. Veliku opreznost treba paziti na konzerve i dimljenomesnati proizvodi pripremljeni kod kuće, budući da značajan postotak trovanja hranom uzrokovanih perfringens bacilom pada na ovu kategoriju proizvoda.
Zbog činjenice da patogen pripada spornim oblicima, otporan je na toplinske učinke i intenzivno se razmnožava na relativno visokim temperaturama (45-46 ° C), glavne preventivne mjere su najstrože poštivanje režima tehnoloških procesa obrade, temperature uvjeti skladištenja (ne niže od 60 ° C) gotovih jela i njihova pravovremena provedba (ne kasnije od 3 sata).
Toksične infekcije uzrokovane bacilom perfringens tipa A obično su blage; razdoblje inkubacije traje 6-12 sati; bolest je popraćena poremećajima gastrointestinalnog trakta i završava unutar jednog dana. Otrovanja uzrokovana drugim vrstama toksina smrtonosna su u 30-40% slučajeva.
Cereus bakterije su gram-pozitivne štapiće, aerobe koje nose spore. Optimalna temperatura za njihovu reprodukciju je 30°C. Oblici spora cereusa mogu izdržati zagrijavanje do 105-125°C 10-13 minuta.
Spore klijaju već na 3-5°C. Ove bakterije su stalni stanovnik tla, stoga su široko rasprostranjene u objektima okoliša. Cereus bacillus se nalazi u vodi iz slavine u 43% slučajeva.
Spore oblici vas. cereus izdržati zagrijavanje na 70-80°C 30 minuta i ključanje na 100°C 10 minuta.
Cereus štapić je otporan na niske temperature, njegove spore podnose duboko smrzavanje. Otporan je i na visoke koncentracije soli (10-15%) i šećera (30-60%). Cereus štapić, koji se razmnožava u prehrambenim proizvodima životinjskog i biljnog podrijetla, ne uzrokuje promjenu njihovih organoleptičkih svojstava.
Opisano trovanje zbog upotrebe mesa, ribe, povrća i konditorskih proizvoda.
Razdoblje inkubacije za toksičnu infekciju uzrokovanu bacilom cereusa je 4-16 sati.Bolest je popraćena bolovima u trbuhu, mučninom, povraćanjem, rijetkim stolicama. Trajanje bolesti je 1-2 dana.
Patogeni galofili
Uzročnik trovanja hranom je vibrio – gram-negativni, fakultativni anaerob koji osjemenjuje morske ribe i rakove. Optimalna temperatura rasta je 30-37°C, pH 7,5-8,8.
Bolesti uzrokovane ovim mikroorganizmom najčešće se povezuju s jedenjem morskih plodova sirovih ili nedovoljno zagrijanih. Prvi put je patogeni halofilni vibrio pronađen 1953. u Japanu; Trenutno je ovaj mikroorganizam izoliran iz uzoraka morske ribe sa svih kontinenata. Mikrobi se množe uglavnom u mrtvoj ribi i, pod povoljnim uvjetima, brzo se nakupljaju u njoj.
Bolest se javlja samo uz obilno zasijevanje hrane vibrionima (više od 106 u "1 g). Kada se bolest pojavi, gastrointestinalni trakt je poremećen. Oporavak nastupa nakon 1-2 dana.
Prevencija trovanja hranom
Mjere za sprječavanje mikrobne kontaminacije prehrambenih proizvoda životinjskog podrijetla usmjerene su na otklanjanje intravitalne i postmortem infekcije mesa i mlijeka, kao i na osiguranje potrebnog sanitarnog režima tijekom njihove proizvodnje i prerade. U tu svrhu u poduzećima za preradu mesa provode se stalni veterinarski i sanitarni nadzor nad životinjama za klanje, uvjetima za klanje stoke, primarnu preradu i rezanje trupova. Provodi se temeljit veterinarsko-sanitarni pregled mesa.
U poduzećima prehrambene industrije, javne prehrane i trgovine moraju se strogo poštivati higijenski zahtjevi za održavanje prostorija, opreme, inventara, pribora i posuda. Posebna se pozornost posvećuje postavljanju reznih linija; treba isključiti protuprotokove sirovina, poluproizvoda, gotovih proizvoda, otpada od hrane. Važno je osigurati samostalne linije za preradu mesa peradi, posebno ptica močvarica, kao i poštivanje sanitarnih zahtjeva za održavanje inventara i tablica ovih linija.
Za zaštitu gotovih proizvoda od infekcije bakterijama potrebno je dodijeliti posebno osoblje, inventar i opremu. Ništa manje važno za zaštitu proizvoda od infekcije je strogo poštivanje pravila osobne higijene od strane osoblja, poboljšanje njegove opće sanitarne pismenosti i kulture.
Od velike važnosti su mehanizacija i automatizacija proizvodnih procesa, što omogućuje olakšavanje rada, poboljšanje kvalitete proizvoda i poboljšanje sanitarnog stanja poduzeća.
Širokom uporabom hladnoće i topline u procesu prerade i skladištenja proizvoda i proizvoda stvaraju se uvjeti koji ograničavaju vitalnu aktivnost patogena toksične infekcije ili uzrokuju njihovu smrt.
Poznato je da i uz dobro organiziranu veterinarsko-sanitarnu kontrolu nije isključena mogućnost puštanja živih zaraženih trupova ili zaraze tijekom obrade i transporta. Stoga su korištenje hladnoće tijekom skladištenja hrane, kao i poštivanje režima toplinske obrade, najučinkovitije mjere za prevenciju toksičnih infekcija. Iste mjere uključuju poštivanje rokova za prodaju prehrambenih proizvoda, posebice brzu prodaju gotovih proizvoda. Posebnu pozornost treba posvetiti mljevenim proizvodima, u kojima je, u slučaju kršenja tehnološkog načina obrade i vremena provedbe, moguć obilan razvoj mikroflore.
Zbog moguće kontaminacije salmonelom, jaja vodenih ptica se dostavljaju javnim ugostiteljskim objektima samo tvrdo kuhana; namijenjeno za pripremu okroshka, salata i za prodaju u bifeima. Kuhaju se na posebnim mjestima za kuhanje: pačja jaja - 13 minuta, guščja - 14 minuta od trenutka kada voda proključa. Razdoblje provedbe kuhanih jaja: u prisutnosti hladnoće - do 5 dana, au odsutnosti - 3 dana.
Kolera
Kolera je akutna zarazna bolest. Kolera je klasificirana kao posebno opasna infekcija, jer je sposobna zaraziti velike kontigente stanovništva u kratkom vremenu.
Uzročnici kolere su dvije vrste mikroorganizama - Kochov vibrio cholerae (klasični) i El Tor vibrio. Prema glavnim morfobiokemijskim svojstvima, ti se vibriji malo razlikuju jedan od drugog. Međutim, kolera uzrokovana patogenom El Tor ima niz epidemioloških značajki povezanih s manjom patogenošću. Kod kolere uzrokovane Vibrio El Torom dolazi do značajnog broja izbrisanih atipičnih oblika i formiranja dužeg nositelja nakon bolesti, ali i zdravog nositelja. Osim toga, El Tor vibrio je otporniji na čimbenike okoliša. Sve to može utjecati na pravovremenu identifikaciju i izolaciju bolesnika.
Vibriji imaju izgled blago zakrivljenih šipki, ne stvaraju spore ili kapsule. Po vrsti disanja - obvezni aerobi. Vibrio cholerae se može razmnožavati na temperaturi od 16-40 ° C. Optimalna temperatura razvoja je 25-38 ° C. Nestabilne su na visoke temperature i dezinfekcijska sredstva. U vlažnom okruženju na temperaturi od 80 °C umiru nakon 5 minuta, kada se zagrije na 60 °C, umiru nakon 30 minuta, a kada se prokuhaju, nakon minute. Brzo odumiru pri koncentraciji aktivnog klora od 0,3 mg na 2 litre vode. Vibrio cholerae vrlo je osjetljiv na djelovanje kiselina, što se uzima u obzir prilikom dezinfekcije predmeta u žarištima i neutralizacije okoliša. Međutim, uzročnici kolere mogu dugo preživjeti u vanjskom okruženju. U izmetu ostaju živi više od 3 dana, u tlu - od 8 do 91, u tekućoj vodi - 3-5, u rezervoarima ili bunarima 7-13, u morskoj vodi - od 10 do 60 dana. Vibrio cholerae dobro čuva vitalnost u hrani. Ovisno o vrsti proizvoda i uvjetima skladištenja, Vibrio cholerae može ostati održiv do mjesec dana (vidi tablicu 1).
Razdoblje inkubacije traje od nekoliko sati do 5 dana.
Bolest obično počinje iznenada. Pojavljuju se povraćanje, česte labave stolice. Gubitak tekućine prvog dana može doseći 10-15 litara ili više. Ponekad postoje takozvani fulminantni oblici koji se javljaju bez proljeva i povraćanja, ali s brzim smrtnim ishodom. Često postoje blagi oblici kolere, za koje je karakterističan samo crijevni poremećaj, dok se bolesnik brzo oporavlja. Takve oblike kolere češće uzrokuje vibrio El Tor. Vrijeme izolacije vibrija kolere u rekonvalescenta i vibrionositelja rijetko prelazi 3 tjedna, a samo u iznimnim slučajevima izolacija traje do 48-56 dana. Međutim, postoje slučajevi kada su ljudi koji su imali bolest periodično izolirali vibrio koleru tijekom 1-3 godine.
TROVANJE HRANOM
Trovanje hranom uključuje bolesti različite prirode koje nastaju pri konzumiranju hrane koja sadrži patogene ili njihove toksine ili druge nemikrobne tvari koje su otrovne za tijelo.
Za razliku od crijevnih infekcija, trovanje hranom nije zarazno, ne prenosi se s bolesne osobe na zdravu.
Te se bolesti mogu javiti u obliku masovnih epidemija, koje pokrivaju značajan broj ljudi, kao i grupnih i pojedinačnih slučajeva. Trovanje hranom karakterizira iznenadni početak, kratki tijek. Pojava trovanja često je povezana s konzumacijom jednog prehrambenog proizvoda koji sadrži štetni princip. U slučajevima dugotrajne konzumacije prehrambenih proizvoda koji sadrže štetne tvari (pesticidi, olovo) može doći i do trovanja hranom kao kronične bolesti.
Kliničke manifestacije trovanja češće su u prirodi poremećaja gastrointestinalnog trakta. Međutim, u nekim slučajevima ovi simptomi su odsutni (s botulizmom, trovanjem spojevima olova itd.). Najosjetljiviji na trovanje hranom su djeca, starije osobe i bolesnici s gastrointestinalnim bolestima. Njihovo trovanje često teče u težem obliku.
Prema novoj klasifikaciji koju je odobrilo Ministarstvo zdravlja Ruske Federacije (koju je sastavila "skupina stručnjaka za higijenu hrane - I. A. Karplyuk, I. B. Kuvaeva, K. S. Petrovsky, Yu. I. Pivovarov), trovanje hranom dijeli se na tri etiološke skupine kriterija:
mikrobno trovanje;
nemikrobno trovanje;
trovanja nepoznate etiologije.
Uloga mikroorganizama u izazivanju trovanja hranom rasvijetljena je krajem 19. i početkom 20. stoljeća. Godine 1888. Gertner je uspio izolirati iz tijela osobe koja je umrla od trovanja hranom i iz mesa prisilno zaklane životinje koja je izazvala bolest, isti uzročnik, koji je nazvan Gertnerov štapić. Trenutno, u ovoj skupini bolesti, trovanja hranom mikrobnog podrijetla čine 85-95%.
Trovanje hranom bakterijskog porijekla odvija se prema vrsti toksičnih infekcija i toksikoze (otrovanja). Do trovanja hranom dolazi kada se jede hrana koja sadrži ogromne količine živih mikroorganizama koji se u njoj razmnožavaju. Toksikoza hrane povezana je s djelovanjem na organizam toksina (egzotoksina) određenih mikroorganizama koji su se namnožili u hrani.
Kontaminacija prehrambenih proizvoda mikroorganizmima i njihovim toksinima događa se na različite načine. Dakle, proizvodi se mogu zaraziti zbog sanitarnih i tehnoloških kršenja proizvodnje, transporta, skladištenja i prodaje proizvoda. Proizvodi životinjskog podrijetla (meso, jaja, riba) mogu biti zahvaćeni i tijekom života životinje (u slučaju zaraznih bolesti ili bakterija kod životinja). Međutim, konzumiranje hrane kontaminirane mikrobima ne uzrokuje uvijek trovanje hranom. Proizvod postaje uzrok bolesti samo kada u njemu postoji masivno umnožavanje mikroorganizama ili značajno nakupljanje toksina. To objašnjava najveći broj trovanja hranom u toplom razdoblju godine, kada se stvaraju optimalni uvjeti za razvoj mikroorganizama.
Na temelju obrazaca širenja i pojave bolesti koje se prenose hranom, njihova prevencija u poduzećima prehrambene industrije svodi se na tri glavne skupine mjera:
sprječavanje kontaminacije hrane patogeni mikroorganizmi;
stvaranje uvjeta koji ograničavaju vitalnu aktivnost patogena trovanja hranom;
Pružanje uvjeta koji imaju štetan učinak na uzročnika bolesti koje se prenose hranom.
Praksa je pokazala da se strogim provođenjem skupa veterinarsko-sanitarnih i sanitarno-higijenskih mjera u svim fazama prerade hrane - od trenutka kada se ona primi u prodaju - osigurava zaštita prehrambenih proizvoda od kontaminacije patogenim mikroorganizmima, te raširenost korištenje hladnoće tijekom skladištenja i toplinske obrade proizvoda stvaraju uvjete koji ograničavaju razvoj mikroorganizama ili uzrokuju njihovu smrt.
Toksikoza hrane (opijanje)
Toksikoza hrane je bolest koja se javlja kada se jede hrana koja sadrži bakterijske toksine. Ova skupina bolesti uključuje stafilokoknu toksikozu, botulizam i mikotoksikozu.
Stafilokokne intoksikacije (toksikoze).
Ulogu stafilokoka u nastanku trovanja hranom prvi je odredio P. N. Laschenkov (1901). Iz kolača s kremom izolirao je stafilokoke od kojih su ljudi oboljeli.
Među velikom skupinom stafilokoka razlikuju se patogeni i nepatogeni.
Patogeni stafilokoki iz roda Staphylococcus uzrokuju upalu kože, potkožnog tkiva, nazofarinksa (tonzilitis, rinitis, katar gornjih dišnih puteva i dr.). Neke vrste patogenih stafilokoka, kada se unose hranom, mogu proizvesti enterotoksin koji uzrokuje trovanje hranom. Trenutno je identificirano šest seroloških tipova stafilokoknih enterotoksina, označenih slovima A, B, C, D, E, F. Većina ovih bakterija tvori zlatni pigment.
Stafilokoki su fakultativni anaerobi bez spora. Njihovo optimalno razmnožavanje događa se na temperaturi od 25-37°C. No, mogu se razmnožavati i na temperaturi od 20-22°C, na temperaturi od 10°C njihov rast usporava, a na 4-6°C prestaje. Stafilokoki su otporni na čimbenike okoliša. Mogu izdržati temperaturu od 700C više od sat vremena, na 80°C umiru za 20-30 minuta; na istoj temperaturi u vlažnom okruženju, stafilokoki umiru za 1-3 minute. Neki sojevi podnose zagrijavanje do 100°C pola sata (G. A. Noskova). U smrznutoj hrani ostaju održivi nekoliko mjeseci. Pri normalnim temperaturama skladištenja hrane ostaju održive više od 4 mjeseca. Stafilokoki dobro podnose visoke koncentracije šećera i soli; razvoj stafilokoka je odgođen pri koncentracijama šećera u vodenoj fazi od više od 60%, natrijevog klorida - više od 12%. Stafilokoki su osjetljivi na kiselinu. Dakle, s aktivnom kiselošću (pH 4,5 i ispod), njihov rast prestaje.
Optimalni uvjeti za stvaranje toksina stvaraju se pri temperaturi od 28-37°C i pH 6,8-9,5. Sporo stvaranje enterotoksina događa se čak i na temperaturi od 12-15°C. Toksin se najaktivnije akumulira u alkalnom okruženju. S povećanjem kiselosti (pH 5,0 i ispod) ne dolazi do stvaranja toksina. Istodobno, već nakupljeni toksin dobro se čuva u kiselom (pH 4,5-4,8) i alkalnom okruženju; ne uništava ga i želučani sok. Ne utječe na aktivnost toksina i 10% natrijevog klorida 10-21 dan. Enterotoksin je vrlo otporan na visoke temperature. Kada se zagrije na 100 ° C, sruši se u roku od 1,5-2 sata (A. I. Stolmakova).
U povoljnim uvjetima moguć je intenzivan razvoj stafilokoka i stvaranje toksina u raznim proizvodima (mliječni proizvodi, meso, riba, povrće).
Najpovoljnije okruženje za razvoj stafilokoka je mlijeko. To potvrđuje i učestalost pojave intoksikacija uzrokovanih mlijekom i proizvodima njegove prerade. Na temperaturi od 35-37°C enterotoksin nastaje u mlijeku nakon 5-12 sati, a na sobnoj temperaturi skladištenja (18-20°C) nakon 8-18 sati.
Često je uzrok opijenosti svježi sir i skuta od nepasteriziranog mlijeka, sirila, kiselog vrhnja, mladog sira. Utvrđeno je da se enterotoksin inaktivira u zrelom siru (N. D. Trofimova). Također je moguće stvaranje enterotoksina u kuhanom i pasteriziranom mlijeku, u skutinoj masi kada su ti proizvodi kontaminirani nakon toplinske obrade. Poznati su slučajevi trovanja sladoledom od mlijeka kontaminiranog stafilokokom i enterotoksinima. Posebno povoljno okruženje za razmnožavanje stafilokoka i stvaranje enterotoksina je slastičarstvo s kremastom kremom koja u relativno malim koncentracijama sadrži puno vlage, škroba i šećera. U kremi se enterotoksin stvara na temperaturi od 30 ° C nakon 12 sati, a na 37 ° C nakon 4 sata. Slastičarstvo s kremom od maslaca, u kojoj je tijekom proizvodnje smanjena koncentracija šećera, također može uzrokovati trovanje hranom.
Meso i mesne prerađevine dobro su okruženje za razvoj stafilokoka i nakupljanje enterotoksina. Infekcija mesa stafilokokom može se dogoditi tijekom života životinja kao posljedica upalne bolesti(E. A. Avdeeva). Međutim, češće se toksikoza hrane javlja kada jedete mesne proizvode kontaminirane enterotoksičnim varijantama stafilokoka. Enterotoksin u mljevenom mesu i porcioniranom mesu (sirovom i kuhanom) nakuplja se na temperaturi od 35-37 ° C nakon 14-16 sati; u pašteti nakon 10-12; Linnik).
Stafilokokno trovanje hranom može se pojaviti tijekom jedenja ribljih proizvoda. Okus i miris konzervirane hrane osjemenjene stafilokokom se ne mijenjaju, bombardiranje se ne opaža (Yu. A. Ravich-Shcherbo, L. P. Krivoruchenko).
Možda intenzivna proizvodnja enterotoksina u proizvodima biljnog podrijetla. Dakle, u pire krumpiru enterotoksin se nakuplja nakon 5-8 sati na sobnoj temperaturi. Treba napomenuti da hrana koja je podvrgnuta toplinskoj obradi i bez mikroba antagonista ima veću vjerojatnost da će uzrokovati stafilokoknu intoksikaciju nego sirova neprerađena hrana.
Izvori kontaminacije prehrambenih proizvoda patogenim stafilokokom su ljudi i životinje. Najčešći put kontaminacije hrane je zračnim putem, budući da ih bolesnici sa stafilokoknim bolestima gornjih dišnih puteva (tonzilitis, rinitis, faringitis) aktivno ispuštaju u okoliš prilikom disanja, kašljanja, kihanja.
Jedan od opasnih izvora kontaminacije proizvoda su pacijenti sa stafilokoknim lezijama kože (gnojne posjekotine, opekline, abrazije, apscesi itd.). U tom slučaju dolazi do kontaminacije proizvoda kada dođu u izravan kontakt sa zahvaćenim organima ili putem opreme, inventara i pribora kontaminiranih stafilokokom.
Od velike epidemiološke važnosti u širenju stafilokoknih bolesti koje se prenose hranom imaju ljudi – nositelji bakterija. U nazofarinksu gotovo svake druge zdrave osobe nalazi se patogeni staphylococcus aureus. Jednako je važan i epidemiološki značaj crijevnog oblika prijenosa stafilokoka.
Čest izvor zaraze stafilokokom su i životinje oboljele od mastitisa, gnojnih bolesti jetre, mišića i dr. Životinjski proizvodi se mogu zaraziti stafilokokom tijekom života životinja (mlijeko s mastitisom vimena) ili prilikom rezanja leševa.
Razdoblje inkubacije za stafilokoknu intoksikaciju obično je 2-4 sata.Naglo se javljaju mučnina, povraćanje, proljev, bol u trbuhu, slabost. Tjelesna temperatura rijetko raste. Trajanje bolesti je 1-2 dana.
Prevencija stafilokokne toksikoze svodi se na poduzimanje mjera koje isključuju mogućnost ulaska patogena u prehrambene proizvode i stvaranje uvjeta koji usporavaju razvoj stafilokoka i nakupljanje enterotoksina u proizvodima.
Mjere za sprječavanje kontaminacije prehrambenih proizvoda patogenim stafilokokom uključuju pravovremeno prepoznavanje osoba s gnojnim upalnim procesima kože, gornjih dišnih putova i njihovo uklanjanje s posla s pripremljenom hranom. U tu svrhu u prehrambenim poduzećima provode se pregledi ruku i kože. Osobe koje pate od izražene kratkovidnosti i zbog toga se nisko saginjaju nad hranom ne smiju izrađivati kremaste proizvode, gotovu hranu, kobasice itd.
Posebno mjesto u prevenciji toksikoze zauzimaju mjere za poboljšanje sanitarnog režima poduzeća i poštivanje pravila osobne higijene (osobito onih koji se bave proizvodnjom gotovih kulinarskih i kremastih proizvoda), kao i sustavno povećanje higijensko znanje o prevenciji trovanja hranom. Jednako važno u prevenciji stafilokokne toksikoze je osiguranje visoke sanitarne razine, poboljšanje i mehanizacija proizvodnih procesa.
Izuzetno je važno stvoriti uvjete koji sprječavaju stvaranje enterotoksina u hrani:
proizvode i gotove proizvode čuvati na hladnom i pridržavati se rokova za njihovu provedbu.
Botulizam.
Spada u najteža trovanja hranom. Botulizam se javlja kada se jede hrana koja sadrži toksine botulinum bacila. Trenutno su uzroci botulizma dobro proučeni, a razvijene su i provode mjere za borbu protiv ove bolesti. Kao rezultat raširenih preventivnih mjera, učestalost botulizma naglo je pala.
Uzročnik botulizma je široko rasprostranjen u prirodi; živi u crijevima toplokrvnih životinja, riba, ljudi, glodavaca, ptica, mačaka, u tlu, u blatu rezervoara itd. Cl. botulum je bacil koji nosi spore koji je strogi anaerob. Postoji šest vrsta bacila botulina (A, B, C, D, E, F). U SSSR-u su najčešće varijante A, B, E. Najtoksičniji je tip A. Toksine svake vrste neutralizira samo odgovarajući antitoksični serum. Spore bacila botulina izrazito su otporne na različite čimbenike okoliša. Uočeno je potpuno uništenje spora na temperaturi od 100°C 5-6 sati, na temperaturi od 105°C 2 sata, na temperaturi od 120°C spore umiru za 10-20 minuta. Spore bacila botulina vrlo su otporne na niske temperature i razne kemijske agense. Ostaju održive više od godinu dana u hladnjacima na temperaturi od -16°C, dobro podnose sušenje, ostaju održive oko godinu dana.
Visoke koncentracije kuhinjske soli (8%) i šećera (55%) usporavaju klijanje spora. Uzročnik botulizma je osjetljiv na kiselu okolinu; njegov razvoj je odgođen pri pH 4,5 i niže. Ovo svojstvo štapića naširoko se koristi u proizvodnji konzervirane hrane, budući da u kiselom okruženju, botulinum bakterija ne oslobađa toksin.
Optimalni uvjeti za razvoj i stvaranje toksina botulinum bacila stvaraju se pri temperaturi od 25-30°C. Međutim, stvaranje toksina događa se prilično intenzivno na temperaturi od 37°C. Na nižim temperaturama (15-20°C) razmnožavanje mikroba i stvaranje toksina odvijaju se sporije i potpuno prestaju na temperaturi od 4°C (iznimka je botulinum tipa B koji otpušta toksin). Toksin - uzročnik botulizma u smislu toksičnog učinka na tijelo je najmoćniji od svih poznatih bakterijskih toksina; smrtonosna doza za osobu - stotinke miligrama po 1 kg tjelesne težine. U kiseloj sredini toksin je stabilan, a u slabo lužnatom (pH 8,0) gubi aktivnost za 90%. Dugotrajno skladištenje toksina u smrznutom stanju ne smanjuje njegovu aktivnost. Na temperaturi od -79°C ostaje aktivan 2 mjeseca. Kuhinjska sol, čak i u visokim koncentracijama, ne inaktivira toksin. Stvaranje toksina se odgađa samo kada je sadržaj NaCl u prehrambenom proizvodu 11% (F. M. Belousskaya).
Stoga, ako se toksin već nakupio u prehrambenom proizvodu, onda ga konzerviranje proizvoda - soljenje, zamrzavanje, kiseljenje - ne inaktivira.
Otpornost toksina na visoke temperature je relativno niska: kada se prokuha, uništava se u roku od 15 minuta, kada se zagrije na 80 ° C - nakon 30 minuta i do 58 ° C - unutar 3 sata. Stoga je visoka temperatura jedna od najvažniji načini borbe protiv botulizma . Obično se toksin inaktivira kuhanjem komada mesa, ribe i drugih proizvoda 50-60 minuta.
Uzročnik botulizma sposoban je, pod povoljnim uvjetima, za reprodukciju i stvaranje toksina u svim proizvodima životinjskog i biljnog podrijetla. Utvrđeno je da su najčešći uzročnici botulizma konzervirana hrana. Obično se razvojem mikroba organoleptička svojstva proizvoda ne mijenjaju primjetno, ponekad se osjeća samo blagi miris užegle masti, puno rjeđe proizvod omekšava i mijenja mu se boja. Kao rezultat razvoja mikroba i hidrolize bjelančevina i drugih tvari, plinovi se mogu nakupljati u konzerviranoj hrani, uzrokujući trajno oticanje dna limenke (bombardiranje).
Posljednjih godina bilježi se značajan porast slučajeva botulizma uzrokovanog konzumacijom konzervirane domaće hrane. U tom slučaju najveću opasnost predstavljaju gljive i povrće niske kiselosti u smotanim staklenkama. Postoje slučajevi bolesti kao rezultat upotrebe konzerviranog mesa, šunke, šunke, kao i slane, sušene domaće ribe. To je zbog činjenice da način obrade konzervirane hrane kod kuće ne osigurava smrt spora bacila botulina.
Botulizam je izuzetno ozbiljna bolest koju karakterizira visoka smrtnost (60-70%). Razdoblje inkubacije je 12-24 sata, rjeđe nekoliko dana, au nekim slučajevima može se smanjiti na 2 sata.
Prvi znakovi bolesti su malaksalost, slabost, glavobolja, vrtoglavica i često povraćanje. Zatim se javljaju simptomi oštećenja vida (slabljenje vida, dvoslike, drhtanje očnih jabučica, spuštanje kapaka). Glas postaje slab, otežano je gutanje i žvakanje. Trajanje bolesti je različito, u prosjeku - od 4 do 8 dana, ponekad do mjesec dana ili više.
Anti-botulinum serum je visoko učinkovito terapeutsko sredstvo, čije pravodobno davanje sprječava smrt.
Prevencija botulizma.
U našoj zemlji, zahvaljujući provođenju sanitarno-zdravstvenih mjera u svim sektorima prehrambene industrije, botulizam uzrokovan konzumacijom industrijskih proizvoda iznimno je rijetka pojava. Široka primjena hlađenja i zamrzavanja namirnica sprječava klijanje spora i nakupljanje toksina te je najvažnija mjera u borbi protiv botulizma. Učinkovita mjera za sprječavanje razvoja uzročnika botulizma u prehrambenim proizvodima je brza obrada sirovina i pravodobno uklanjanje iznutrica, na primjer, iz ribe. Uz strogo poštivanje režima sterilizacije konzervirane hrane, patogen se uništava u njima. Konzervirani proizvodi koji podliježu sterilizaciji, ali imaju znakove bombardiranja, smatraju se posebno opasnim u odnosu na moguća trovanja i nisu dopušteni za prodaju bez laboratorijskih ispitivanja. Proizvod koji bi trebao sadržavati botulinum toksin intenzivno se zagrijava sat vremena na temperaturi od 1000C.
Kako bi se spriječio botulizam uzrokovan domaćim proizvodima za konzerviranje, važno je pojačati sanitarnu propagandu među stanovništvom, informiranjem o pravilima berbe ovih proizvoda. Ne preporuča se pripremati hermetički zatvorene konzerve od mesa, ribe i gljiva kod kuće. U konzerviranu hranu s niskom kiselinom treba dodati octenu kiselinu.
mikotoksikoze
Prehrambene mikotoksikoze su bolesti koje nastaju upotrebom proizvoda prerade žitarica kontaminiranih otrovnim tvarima mikroskopskih gljiva. Mikotoksikoze uključuju ergotizam, fuzariotoksikozu i aflotoksikozu. Trenutno su mikotoksikoze iznimno rijetke.
Ergotizam se javlja kada se jedu proizvodi od žitarica koji sadrže primjesu ergota. Za prevenciju ergotizma važno je temeljito čišćenje sjemena i zrna hrane od ergota. Sadržaj ergota u brašnu i žitaricama ne smije biti veći od 0,05%.
U fuzariotoksikoze spadaju alimentarno-toksična aleukija i trovanja "pijanim kruhom".
Alimentarno-toksična aleukija, ili septički tonzilitis, nastaje kao posljedica konzumacije proizvoda od žitarica prezimljenih u polju, onečišćenih toksinima iz gljiva roda Fusarium. Otrovna tvar ovih gljiva otporna je na toplinu i ne gubi aktivnost tijekom toplinske obrade proizvoda od žitarica.
Do trovanja "pijanim kruhom" dolazi i pri jedenju proizvoda od žitarica zahvaćenih otrovnom gljivom Fusarium graminearum. Znakovi ove bolesti podsjećaju na stanje opijenosti i karakteriziraju ih stanje uzbuđenja, euforije (smijeh, pjevanje i sl.), poremećena koordinacija pokreta (teturajući hod). Često postoje poremećaji gastrointestinalnog trakta - proljev, mučnina, povraćanje.
Glavna mjera prevencije fuzariotoksikoza je zabrana uporabe proizvoda od žitarica koje je prezimilo u polju.
Mjere za sprječavanje ovog trovanja hranom također uključuju poštivanje potrebnih uvjeta vlažnosti i temperature za skladištenje žitarica, isključujući njegovu vlagu i plijesan.
Aflotoksikoza je bolest koja se javlja dugotrajnom upotrebom proizvoda od žitarica zahvaćenih gljivicama iz roda Penicillium i Aspergillus.
Sažetak >> Medicina, zdravlje
B.N. Jeljcin OPĆENITO KONCEPTI ETIOLOGIJA, ... Općenito uzorci u pozadini tipičnih patoloških procesa ili pojedinih kategorija bolesti(nasljedno, rak, zarazna... nastava oko Općenito patogeneza... ih u akutnom. Protivno raširena ...
koncept načela prava socijalnog osiguranja i ih klasifikacija
Sažetak >> Država i pravoobjektivno utvrđeno pravilnost razvoj društva; ... : koncept, Općenito karakterističan i ih sadržaj.. zakon „O prevenciji od širenje u Ruskoj Federaciji... 3 Savezni zakon " Oko imunoprofilaksa zarazna bolesti" 17. rujna...
Karakteristično bolest bjesnoća kod životinja
Sažetak >> Medicina, zdravljeTočno. Doktrina oko zarazna bolesti(infektologija) je mnogo šira od znanstvene pojmova epizootologija. ... znanost oko cilj uzorci pojava, manifestacija, širenje, prekid zarazna bolesti među životinjama i načinima ih ...
Općenito ekologija složenih prirodnih sustava
Sinopsis >> Ekologija... pojmova matematičkih modela, te vođenje s ih korištenje analize okolišnih situacija u svrhu istraživanja uzorci ... Općenito količina unutar ekosfere je oko 1014 tona Kisik na Zemlji je prvi prevalencija ... zarazna bolest ... "Oko ...
Zarazne ili zarazne su bolesti koje uzrokuju patogeni. Njihova glavna razlika od ostalih bolesti je u tome što se mogu prenijeti s bolesne osobe na zdravu i pod određenim uvjetima zahvaćati velike skupine ljudi.
U procesu evolucije razvili su se određeni odnosi između mikroba i ljudi. Mnogi mikrobi koji žive u ljudskom tijelu čine ga normalna mikroflora. Neki od njih stvaraju nepovoljno okruženje za razvoj patogenih mikroba, dok drugi pridonose procesima probave. Međutim, neki od tih mikroba pod određenim uvjetima (na primjer, smanjenje otpornosti tijela) mogu steći patogena svojstva. Takvi se mikroorganizmi obično nazivaju oportunističkim patogenima.
Patogeni mikroorganizmi su oni koji uzrokuju zarazne bolesti. Patogene mikroorganizme karakterizira stroga specifičnost, odnosno svaki patogen može uzrokovati određenu bolest, na primjer, bacil tifusa - trbušni tifus, dizenterija - dizenterija.
Karakteristična biološka značajka patogenih mikroba je njihova sposobnost proizvodnje toksina i drugih štetnih tvari koje imaju patogeni učinak na tijelo. Patogeni mikrobi proizvode dvije vrste toksina: egzotoksini i endotoksini . Egzotoksini ispuštaju u okoliš tijekom života mikroorganizama, i endotoksini pušteni tek nakon njihove smrti i uništenja.
Proces interakcije patogenog mikroorganizma i makroorganizma (ljudskog tijela) obično se naziva infekcija. Oblici infekcije mogu se manifestirati na različite načine i ovise o vrsti, stupnju virulencije i broju mikroba koji su upali u tijelo, o stanju reaktivnosti organizma u ovoj fazi.
U jednom slučaju uspostavlja se oblik interakcije između osobe i patogena koji je u nju ušao, u kojem se tijelo uklanja iz stanja ravnoteže s okolinom, zbog čega su poremećene njegove fiziološke funkcije i dolazi do zarazne bolest se razvija.
U drugom slučaju, proces interakcije između osobe i mikroorganizma teče povoljnije, a znakovi bolesti se ne pojavljuju oštro. Vrlo često takve bolesti osoba prenosi "na noge". Takvi oblici infekcija nazivaju se atipičnima, odnosno izbrisanima.
Treći oblik interakcije je asimptomatska "skrivena" infekcija ili tzv. U ovom slučaju nema vanjskih znakova bolesti.
Uz visoku imunobiološku reaktivnost organizma, mikrobi koji su u njega ušli ne nalaze povoljne uvjete za razvoj i umiru.
Pojava i širenje bilo koje zarazne bolesti moguće je samo kada patogen pronađe povoljne uvjete za svoje postojanje i razvoj u tijelu. Jednom u vanjskom okruženju, patogen zadržava svoju vitalnu aktivnost, sposobnost da napadne tijelo zdrave osobe i izazove bolest.
Mnoge zarazne bolesti pogađaju samo ljude, takve se infekcije nazivaju antroponoze (od grčkog "anthropos" - osoba i "nosos" - bolest). To uključuje, na primjer, dizenteriju, trbušni tifus, koleru, ospice, difteriju itd. Glavni izvor infekcije u ovom slučaju je bolesna osoba.
Zarazne bolesti koje pogađaju samo životinje obično se nazivaju zoonozama (od grčkog "zoon" - životinja, "nosos" - bolest). Bolesti koje pogađaju ljude i životinje nazivaju se "zooantroponozama" (tuberkuloza, bruceloza, antraks, slinavka i šap, tularemija itd.). Glavni izvor ovih infekcija je bolesna životinja.
Proces širenja zaraze (epidemijski proces) je kontinuirani lanac sukcesivno razvijajućih, međusobno povezanih slučajeva zaraze koji se javljaju u skupini ljudi u određenim prirodnim, a posebno društvenim uvjetima.
Pojavu bolesti u timu određuju tri obvezne poveznice: prisutnost izvora infekcije, načini njezina širenja i osjetljivost stanovništva.
Uvjet za nastanak jednog slučaja zarazne bolesti ili epidemije je obvezna prisutnost izvora zaraze.
Bolesna osoba je jedan od najopasnijih izvora zaraze, jer oslobađa bakterije u velikim količinama, štoviše, u najvirulentnijem stanju, što povećava rizik od zaraze drugih i okoline.
Posebnu opasnost predstavljaju pacijenti s atipičnim, izbrisanim oblicima bolesti, jer te osobe mogu biti u kontaktu s drugima dulje vrijeme, zaraziti ih i objekte okoliša, uključujući hranu (ako rade u prehrambenim poduzećima).
Osim bolesnih ljudi i životinja, kao izvori infekcije mogu poslužiti i prijenosnici bakterija. Bakterionositeljica se često javlja nakon prijenosa zaraznih bolesti, kada i osoba i životinja neko vrijeme ispuštaju mikroorganizme u okoliš. To su takozvani nositelji - rekonvalescenti (koji su bili bolesni).
Bakterionositeljstvo može nastati i kao posljedica infekcije zdravih osoba s bolesnicima ili rekonvalescentima. Takvi se nositelji smatraju zdravim.
Epidemiološki značaj bakterionositelja kao izvora infekcije iznimno je velik, jer se ne otkrivaju na vrijeme zbog odsutnosti vidljivih znakova bolesti; od posebnog su značaja nosioci bakterija koji rade u proizvodnji i prodaji prehrambenih proizvoda.
Stoga je prisutnost izvora infekcije preduvjet za nastanak zaraznih bolesti.
Međutim, prisutnost izvora infekcije uopće ne znači da infekcija nužno nastaje i širi se među ljudima u svojoj sferi djelovanja. Drugi nužni uvjet za nastanak i širenje zaraznih bolesti je prisutnost u okolišu određenih čimbenika putem kojih se infekcija prenosi.
Elementi okoliša, preko kojih dolazi do prijenosa mikroorganizama iz zaraženog organizma u zdrav, nazivaju se čimbenicima prijenosa infekcije. To uključuje vodu, tlo, zrak, prehrambene proizvode, predmete za kućanstvo, aparate, opremu, pribor, kao i glodavce, kukce itd. Ovisno o čimbenicima, voda, hrana, zrakom, tlo, kontaktni, prenosivi načini prijenosa zaraznih bolesti .
Najčešći put prijenosa infekcije, koji se javlja kod gotovo svih zaraznih bolesti, je kontakt, odnosno prijenos kontaktom. Razlikovati izravni kontakt - prijenos infekcije izravnim dodirom kože i sluznice s izvorom infekcije i neizravni kontakt - putem kućanskih i industrijskih predmeta.
Kada se infekcija prenosi zrakom, uzročnik se prenosi kapljicama sluzi koje se oslobađaju iz dišnih puteva bolesnika ili nositelja (ospice, hripavac, gripa, difterija, tuberkuloza itd.). Brojne infekcije (kolera, trbušni tifus, dizenterija i dr.) mogu se prenijeti vodom pijenjem kontaminirane vode, kupanjem u njoj, korištenjem za kućanske potrebe, pranjem povrća, posuđa, opreme i sl.
Način širenja zaraze hranom razlikuje se od gore navedenih po tome što prehrambeni proizvodi ne samo da mogu prenijeti infekciju, već služe i kao povoljan hranjivi medij za razmnožavanje i nakupljanje mikroba.
Kontaminacija prehrambenih proizvoda događa se na različite načine: izravno od bolesne životinje od koje je ovaj proizvod dobiven (mlijeko, meso, jaja), od bolesne osobe ili prijenosnika bakterije tijekom pripreme ili prerade proizvoda, putem opreme, pribora, vode. , zrak itd.
Prenosiv je put prijenosa putem prenositelja insekata (komarac - kod malarije, uš - kod tifusa itd.).
Tlo može biti faktor prijenosa. Za neke infekcije tlo je samo mjesto manje-više kratkotrajnog boravka uzročnika (crijevne infekcije), odakle on potom može prodrijeti u izvore vode, hranu za druge infekcije, tlo je mjesto za dugo vremena. -vremenski boravak uzročnika (mikrobi koji nose spore - antraks, botulizam itd.).
Međutim, za širenje zaraznih bolesti još uvijek nije dovoljna prisutnost izvora infekcije (bolesnik ili bakterionositelj) i čimbenika prijenosa (voda, hrana, predmeti iz okoliša i sl.), budući da su neosjetljive osobe u kontaktu sa zaraženim okolišem predmeti, hrana, voda ili izravno s pacijentima ili nositeljima možda neće oboljeti. Shema mehanizma prijenosa crijevnih infekcija prikazana je na sl. jedan.
Riža. 1 Shema mehanizma prijenosa crijevnih infekcija
1 - zaraženi organizam; 11 - zdravo tijelo; 1 - uklanjanje patogena; 2 - boravak patogena u vanjskom okruženju; 3 - unošenje patogena u tijelo
Obvezni treći uvjet koji utječe na nastanak i širenje zaraznih bolesti je prisutnost osoba podložnih ovoj bolesti. Osjetljivost je sposobnost ljudskog tijela da se razboli kada naiđe na patogen.
Intenzitet i priroda epidemije ovisi o stupnju osjetljivosti stanovništva na infekciju.
Imunitet organizma u cjelini određen je nespecifičnom otpornošću (opći zaštitni čimbenici) i specifičnom imunošću. Pod rezistentnošću podrazumijeva se nespecifična otpornost organizma na djelovanje različitih čimbenika.
Nespecifična rezistencija uključuje, na primjer, sposobnost kože i sluznica da se u prisutnosti baktericidnih tvari (lizozim, interferon, antitijela) odupru prodiranju uzročnika mnogih bolesti u tijelo, bez obzira na karakteristike svake od njih. ih. Drugim riječima, nespecifični čimbenici nemaju izražen selektivni učinak na patogena. Među nespecifičnim čimbenicima je fagocitoza, koju je otkrio ruski znanstvenik I. I. Mechnikov. Bit ovog fenomena povezana je sa sposobnošću bijelih krvnih stanica (leukocita) i stanica nekih tkiva tijela da hvataju i probavljaju mikrobe koji ulaze u tijelo. Takve stanice nazvale su I. I. Mechnikov fagociti (stanice proždera).
Specifična imunost pruža zaštitu samo od jedne infekcije i ne utječe na stupanj osjetljivosti na druge infekcije. Na primjer, imunitet razvijen na uzročnika trbušnog tifusa ne štiti od dizenterije. Specifični imunitet može biti urođen ili stečen. Zauzvrat, razlikovati vrstu urođenog imuniteta i nasljednu (individuu). Imunitet vrsta temelji se na potpunoj imunosti ljudskih ili životinjskih tkiva i organa na određene patogene. Na primjer, čovjek je imun na kugu pasa i svinjsku kugu, životinje - na koleru, dizenteriju, trbušni tifus i sl. Stečeni imunitet se formira tijekom života - nakon što je prebolio zarazne bolesti ili kao rezultat umjetne imunizacije, tj. cijepljenja. Aktivni imunitet nastaje unošenjem cjepiva u organizam (žive oslabljene ili ubijene bakterije ili neutralizirani produkti njihove vitalne aktivnosti); pasivni imunitet nastaje unošenjem gotovih imunoloških seruma (antitijela) u organizam.
Posljedično, ako se iz lanca epidemije isključi barem jedna od tri karike – izvor infekcije, put prijenosa, osjetljiva skupina – cirkulacija uzročnika prestaje, a bolest se ne širi dalje.
Međutim, osjetljivost organizma na zarazne bolesti, oblici njezine manifestacije uvelike ovise o društvenim čimbenicima - radnim uvjetima, životu, ishrani, klimatskim uvjetima itd. Društveni uvjeti značajno utječu na rasprostranjenost i aktivnost izvora infekcije (bolesnika i nositelja bolesti). ), mogućnost prijenosa i širenja infekcije raznim objektima vanjskog okruženja te stupanj osjetljivosti stanovništva na infekciju.
Posljedično, načelo jedinstva tijela i okoliša odražava se u epidemiologiji i pomaže u otkrivanju i razumijevanju obrazaca koji su u osnovi zaraznog procesa koji se događa u pojedincu iu timu, što je važno za razvoj mjera utemeljenih na dokazima. suzbijanje i prevencija zaraznih bolesti.
n1.doc
OPĆE PRAVILNOSTI NASTANKA, DISTRIBUCIJE I PRESTANKAZARAZNE BOLESTI U DJECE
Karakterizacija patogenih mikroorganizama
Svi mikroorganizmi uobičajeni u prirodi dijele se na patogene (patogene), sposobne uzrokovati razne bolesti, i nepatogene (saprofitne), koji ne uzrokuju bolesti.
Postoje i oportunistički patogeni, izazivaju bolesti samo pod određenim uvjetima, uz smanjenje stabilnosti (otpora) tijela pod utjecajem nepovoljnih čimbenika.
Ovisno o obliku, sve se bakterije dijele na štapiće (bacile), koke okruglog oblika (streptokoke, stafilokoke), viruse, gljive, protozoe itd.
Među najvažnijim svojstvima mikroorganizama su patogenost i virulencija.
Patogenost se shvaća kao sposobnost mikroorganizma da izazove zaraznu bolest, a virulentnost je mjera patogenosti koja je različita za određene patogene.
Ova ili ona vrsta mikroorganizama uzrokuje strogo definiranu specifičnu vrstu bolesti, a pritom oslobađa toksine (egzo- i endotoksin).
Egzotoksin se oslobađa tijekom života stanice (bakterije tetanusa, difterije, botulizma). Mogu biti specifični po svom djelovanju na ljudski organizam. Neki od njih uglavnom djeluju na središnji živčani sustav (toksini botulizma, tetanusa), dok drugi - na određene sustave tijela.
Endotoksin se oslobađa kada se mikrobna stanica uništi i uzrokuje opću intoksikaciju.
Patogeni mikroorganizmi u prirodnim uvjetima hrane se hranjivim tvarima koje se nalaze u stanicama i međustaničnim tekućinama makroorganizma.
Svi mikroorganizmi prema vrsti disanja dijele se u dvije skupine: 1) aerobi koji se dobro razvijaju u prisutnosti kisika (bakterije dizenterije, vibrio kolere, itd.) i 2) anaerobi, koji se dobro razmnožavaju samo u nedostatku kisika (uzročnici tetanusa, botulizma, plinske gangrene itd.).
Varijabilnost mikroorganizama
Pod utjecajem nepovoljnih čimbenika (fizičkih i kemijskih) za mikroorganizme, u procesu života mogu se promijeniti brojni njihovi znakovi i svojstva, koja se u nekim slučajevima mogu fiksirati i naslijediti. Dakle, otpor prema lijekovi i drugi štetni učinci mikroorganizama koji imaju niz novih značajki u odnosu na izvorne oblike: promijenjenu antigensku strukturu, smanjenu virulentnost itd.
Varijabilnost je od velike praktične važnosti: mijenja se klinička slika bolesti, otežava se dijagnoza, liječenje i prevencija; promjene rezistencije na lijekove. Ovu varijabilnost moguće je kontrolirati, usmjeravati kako bi se dobili antigenski sojevi s određenim svojstvima. Ovo se koristi u pripremi cjepiva.
Infektivni proces i njegov razvoj
Infekcija u biološkom smislu je odnos između mikro- i makroorganizama koji je nastao u procesu evolucije, u kojem mikroorganizam živi u makroorganizmu. U odnosu na ljude i više životinje, pojam "infekcije" znači stanje infekcije, koje se očituje u obliku bolesti ili prijenosa.
Uzročnik (patogeni mikrob), nakon što je prodro u ljudsko tijelo, pronalazi u njemu optimalne uvjete za prehranu, rast i reprodukciju. Zauzvrat, ljudsko tijelo, koristeći obrambene mehanizme, nastoji spriječiti prodor mikroba u svoje unutarnje okruženje, organe, tkiva i bori se protiv patogena - bolest se ne pojavljuje. Ako je patogen prodro u unutarnje okruženje tijela, ali je obrana tijela spriječila razvoj patološki proces, kočija se razvija.
Dakle, bit zaraznog procesa je antagonistički sukob između dva živa sustava - ljudskog tijela s patogenim mikrobima. U slučajevima kada je snaga mikrobnog djelovanja velika, a zaštitni i adaptacijski mehanizmi čovjeka ne mogu izdržati njihovo štetno djelovanje, dolazi do oštećenja anatomskih struktura i poremećaja normalnog funkcioniranja organizma u cjelini, tj. razvija se klinička slika bolesti.
Tijekom zarazne bolesti razlikuju se sljedeća razdoblja razvoja: 1) inkubacija (skrivena); 2) početni, ili prodromalni; 3) razdoblje glavnih manifestacija bolesti; 4) razdoblje oporavka (rekonvalescencija).
Razdoblje od trenutka prodiranja mikroba u tijelo do vidljive manifestacije bolesti naziva se inkubacija (skriven). Ovo razdoblje, ovisno o prirodi patogena i stanju tijela, može trajati od nekoliko sati do nekoliko mjeseci. Tijekom tog razdoblja mikrobi se množe u ljudskom tijelu bez izazivanja vanjskih bolnih manifestacija. Poznavanje trajanja razdoblja inkubacije različitih bolesti potrebno je za određivanje vremena izolacije osoba u kontaktu s bolesnikom (karantena). Osnovna, ili predosjećajno, razdoblje karakteriziran općim manifestacijama bolesti, uzrokovanim simptomima intoksikacije: slabost, groznica, zimica, glavobolja itd. U pravilu, tijekom tog razdoblja nema specifičnih simptoma bolesti. Početak bolesti može biti akutan ili postupan.
Razdoblje major manifestacije Bolest je karakterizirana pojavom specifičnih simptoma bolesti. Dakle, priroda tjelesne temperature (temperaturna krivulja) u mnogim bolestima je tipična i važna je dijagnostička značajka. S mnogima zarazne bolesti pojavljuje se osip. Priroda osipa, njegova lokalizacija i vrijeme pojave također su važne dijagnostičke značajke. labava stolica, njegove karakteristike, vrijeme pojave, kašalj, karakter ispljuvka, prisutnost konvulzija itd. - važni simptomi u dijagnostici zarazne bolesti.
Razdoblje rekonvalescencija- to je razdoblje u kojem dolazi do postupnog poboljšanja dobrobiti bolesnika, nestanka simptoma bolesti i vraćanja radne sposobnosti.
Epidemijski proces, njegovi glavni čimbenici i obrasci
Epidemijski proces je proces širenja zaraznih bolesti u ljudsko društvo. Sastoji se od tri međusobno povezane poveznice: izvora infekcije, mehanizma prijenosa uzročnika zarazne bolesti i osjetljivosti stanovništva. Bez ovih poveznica ne mogu nastati novi slučajevi zaraze.
izvor infekcije je zaražena osoba ili zaražena životinja. Mogu biti izvor infekcije tijekom cijele bolesti, tijekom perioda oporavka (rekonvalescencije) i tijekom porođaja. Objekti vanjskog okruženja ne može biti izvori infekcije, budući da na njima patogeni opstaju ograničeno vrijeme, a ljudsko ili životinjsko tijelo za patogene mikrobe je jedino i optimalno okruženje za razmnožavanje.
Mehanizam prijenos Uzročnik zarazne bolesti je način prelaska patogena iz zaraženog organizma u neinficirani. Postoje tri faze kretanja patogena: oslobađanje iz izvora u vanjski okoliš, boravak u vanjskom okruženju i unošenje u novi organizam.
Postoje četiri glavna mehanizma prijenosa zaraznih bolesti, od kojih je svaki određen primarnom lokalizacijom patogena u određenom tjelesnom sustavu: fekalno-oralni, kapati (aerogena), kontakt i kontakt s krvlju(transfuzija krvi).
Elementi okoliša koji osiguravaju prijelaz patogena iz jednog organizma u drugi nazivaju se putevi i čimbenici prijenosa.
Na fekalno-oralni mehanizam patogeni se oslobađaju u okoliš s izmetom. Putevi prijenosa su voda, kontakt s hranom i kućanstvo, a čimbenici prijenosa su kontaminirana hrana, voda, prljave ruke, kućanski predmeti i njega bolesnika.
kapati mehanizam prijenos patogena ostvaruje se dvama glavnim putem prijenosa - zračnim i zračnim putem. Čimbenici prijenosa uključuju mikroskopske kapljice praha sluzi bolesnika na kojima su se naselili patogeni otporni na sušenje.
Na kontakt mehanizam prijenos i uzročnik se prenosi izravnim kontaktom bolesne osobe sa zdravom osobom (izravni kontakt) ili preko predmeta iz okoliša kontaminiranih patogenim mikroorganizmima (posredni kontakt) Prijenosni čimbenici mogu biti zaražene stvari bolesnika ili proizvodi izrađeni od kože i vune bolesnih životinja
Hemokontakt mehanizam prijenos se ostvaruje kada uzročnik uđe izravno u krv zdrave osobe.Putevi prijenosa mogu biti transfuzijom krvi ili njenih komponenti, a čimbenici prijenosa mogu biti inficirani instrumenti, insekti koji sišu krv u tijelu kojih se uzročnik dalje razmnožava (uši , komarci, buhe, krpelji),
Treća karika u procesu epidemije je osjetljivost na zarazne bolesti. Ona karakterizira indeks zaraznost- omjer broja slučajeva i broja kontakata koji nisu imali ovu infekciju. Indeks zaraznosti je izražen decimal ili kao postotak. Dakle, kod ospica ovaj pokazatelj je jednak ili se približava 1 ili 100%, što ukazuje na stupanj vjerojatnosti bolesti nakon kontakta s izvorom infekcije. Treba uzeti u obzir da imunizacija stanovništva dovodi do smanjenja indeksa zaraznosti.
Epidemija naziva se značajan (3-20 puta) porast incidencije na određenom području ili pojava više slučajeva bolesti koje se na određenom području ranije nisu javljale. Možemo govoriti o epidemiji dizenterije ako na svakih 1000 stanovnika grada oboli 25-30 ljudi, a o epidemiji kolere ili kuge ako se u gradu pojavi barem jedan slučaj ove bolesti.
Zove se neobično velika epidemija koja pokriva mnoga područja, zemlje i kontinente pandemija . Primjerice, poznate su pandemije gripe, tifusa 1918-1920, kolere 70-ih godina prošlog stoljeća.
Za upozorenje širenje zaraznih bolesti, potrebno je poznavati specifične uvjete za nastanak svakog pojedinog slučaja bolesti. To se postiže evidentiranjem i evidentiranjem svih slučajeva zaraznih bolesti. Po primitku obavijesti (kartica hitne obavijesti, telefonska poruka), epidemiolog organizira epidemiološki pregled žarišta i izrađuje plan djelovanja za sprječavanje širenja zarazne bolesti. Obuhvaća: utvrđivanje svih izvora infekcije, mehanizam prijenosa ove bolesti i moguće načine njezina daljnjeg širenja, specifične aktivnosti za dan neutralizacije izvora infekcije, razbijanje puteva prijenosa infekcije i zaštitu osjetljive zajednice 37 .
Nespecifični zaštitni čimbenici. Imunitet
Ljudsko tijelo ima niz sredstava koja ga štite od patogenih mikroba. Zdrava koža, sluznice dišnog trakta, prekrivene posebnim stanicama koje se neprestano pomiču prema van (cilijarni epitel), mehanički hvataju mikrobe na svojoj površini. Osim toga, imaju štetan učinak kemijske tvari izlučuju koža i sluznice. Jedna takva tvar je lizozim. Dobro je proučen i nalazi se na koži, u nosnoj sluzi, slini, suznoj tekućini, crijevnom soku, majčinom mlijeku. Želučani i crijevni sokovi štetno djeluju na brojne mikrobe. U usnoj šupljini, nosu, crijevima i rodnici stalno su prisutni mikrobi koji su bezopasni za čovjeka, koji također sprječavaju razmnožavanje patogenih mikroba, a ako i kroz ovu barijeru probiju mikrobi, ulaze u krvotok. Međutim, ni ovdje tijelo ne ostaje nenaoružano, jer je posebna zaštitna tvar alexin stalno prisutna u krvnom serumu (od grč. aleksin- štitim) - posebne krvne stanice, posebice limfociti, koji hvataju i probavljaju mikrobe itd. Ovu sposobnost limfocita prvi je uočio izvanredni ruski znanstvenik I. I. Mečnikov. Te stanice nazvao je fagocitima (prožderima), a sam fenomen hvatanja i proždiranja mikroba - fagocitoza.
Imunitet - imunitet organizma na zarazne i nezarazne agense i tvari koje imaju strane - antigenski- Svojstva. Imunitet je vrlo složen proces u čijem stvaranju sudjeluju brojni organi i tkiva: timusna žlijezda (timus), Koštana srž, slezena, limfni čvorovi, limfoidne formacije u crijevima, brojni stanični elementi krvi itd.
Imunitet koji nastaje u tijelu kao odgovor na prodiranje patogenih mikroba ili njihovih otrova u njega naziva se prirodnim, aktivnim. Ostvaruje se složenim sustavom međusobno povezanih obrambenih mehanizama organizma. Jedan od tih osnovnih mehanizama je formiranje tzv antitijela kao odgovor na prodor patogenih mikroba ili njihovih otrova (toksina) u tijelo. Protutijela su bjelančevine (globulini), pa je njihovo stvaranje usko povezano s cjelokupnim metabolizmom bjelančevina u tijelu, na koji utječu funkcionalno stanje pojedinih organa i tkiva, hormoni, živčani sustav, prehrana, čimbenici okoliša. To objašnjava različite stupnjeve sposobnosti borbe protiv bolesti kod različitih ljudi.
Bore se samo s onim mikrobima, kao odgovor na čiju prisutnost u tijelu su nastali. Dolazi do neutralizacije mikroba antitijelima različiti putevi: lijepljenje, taloženje, otapanje. Kao rezultat toga, mikrobi i njihovi otrovi su neutralizirani, osoba se oporavlja, dobivajući post-infekciju prirodnim imunitet (imunitet), koji ga naknadno dugo, a ponekad i doživotno štiti od ove bolesti. Ponekad zdravi, okorjeli ljudi, izloženi maloj količini mikroba ili njihovih otrova, a da ne obole, stječu domaći imunitet .
Može se stvoriti imunitet na određenu zaraznu bolest i Umjetna kroz, uvođenje u tijelo zdrave osobe cjepivo(ubijeni ili oslabljeni mikrobi), toksoid(oslabljeni otrov mikroba), serum krv životinje prethodno cijepljene protiv određene bolesti ili osobe koja se oporavila od ove bolesti.
Tijekom cijepljenja - unošenje oslabljenih ili ubijenih mikroba, kao i njihovih otrova, tijelo, bez da se razboli od tipične bolesti, aktivno proizvodi antitijela protiv nje. Ova vrsta umjetnog imuniteta tzv aktivan.
Uz uvođenje krvnog seruma koji sadrži gotova antitijela, tijelo ne sudjeluje aktivno u njihovoj proizvodnji. Ova vrsta imuniteta tzv pasivno.
Za razvoj aktivnog imuniteta potrebno je nekoliko tjedana; pasivni imunitet pojavljuje se nekoliko sati nakon uvođenja seruma. Aktivni imunitet traje dugo, a pasivni samo 2-3 tjedna nakon primjene seruma. Serumi se najčešće daju za brzu neutralizaciju mikroba i njihovih toksina kada je osoba već bolesna ili je bila u kontaktu s bolesnom osobom.
Imunoprofilaksa
Za prevenciju najopasnijih i najčešćih bolesti u djece ranog i predškolske dobi na bazi poliklinika i predškolskih ustanova provodi se cijepljenje radi stvaranja umjetnog (stečenog) imuniteta.
Sva primijenjena cjepiva podijeljena su u 2 skupine. Prvi uključuje materijale za cijepljenje: žive, ali oslabljene mikroorganizme, lišene virulentnih svojstava (protiv tuberkuloze, poliomijelitisa, zaušnjaka, ospica), drugi - pripravke koji se nazivaju ubijenim cjepivima (pertusis, difterijski toksoid). Pripravak cjepiva napravljen na bazi jedne vrste mikroorganizama ili jednog toksina naziva se monovakcina. Zovu se složeni pripravci koji se sastoje od dvije, tri ili više monovakcina povezane cjepiva. To uključuje adsorbirano cjepivo protiv hripavca-difterije-tetanusa (DPT) koje se široko koristi za imunizaciju protiv hripavca, difterije i tetanusa.
Trenutno je izdana naredba Ministarstva zdravstva Ruske Federacije od 27. lipnja 2001. br. 229 „0 nacionalnom kalendaru preventivnog cijepljenja i kalendaru preventivnog cijepljenja prema indikacijama epidemije”. U skladu s nacionalnim rasporedom cijepljenja u Ruskoj Federaciji, cijepljenje protiv sljedeće bolesti: virusni hepatitis B, tuberkuloza, hripavac, difterija, tetanus, poliomijelitis, ospice, zaušnjaci, rubeola 38.
Sve komplikacije nakon cijepljenja dijele se na lokalne i opće.
Općenito reakcija karakterizira slabost i groznica: reakcija ponekad podsjeća na simptome bolesti protiv koje su cijepljene.
lokalni reakcija Izražava se pojavom otekline, crvenila i bolnosti na mjestu cijepljenja, ponekad oteknu i susjedne limfne žlijezde.
I opće i lokalne reakcije obično prolaze brzo i lako se podnose, međutim, ako se nakon cijepljenja u djeteta pojave bolni simptomi, svakako ga treba pokazati liječniku. Neophodna je i konzultacija s liječnikom jer se pod utjecajem cijepljenja mogu pogoršati kronične bolesti koje postoje u djeteta - žarišne reakcija(upala srednjeg uha, bubrega itd.).
Cjepiva se daju jednom ili više puta, ovisno o vrsti lijeka. Za održavanje stabilnog imuniteta, sukladno rasporedu cijepljenja, materijal za cijepljenje se ponovno unosi (revakcinacija).
Tijekom razdoblja masovnog cijepljenja, edukatori bi trebali aktivno pomagati medicinskom osoblju. U svakoj skupini potrebno je voditi razgovore s djecom o važnosti cijepljenja za prevenciju zaraznih bolesti.
PREVENCIJA ZARAZNIH BOLESTI
Prevencija zaraznih bolesti provodi se u tri smjera. Prvi od njih povezan je s identifikacijom i izolacijom izvora infekcije, drugi je usmjeren na uklanjanje mehanizama prijenosa, a treći je povećanje otpornosti djeteta na zarazne bolesti.
Kako bi se spriječilo širenje infekcije u predškolskoj ustanovi, važno je pravovremeno identificirati bolesno dijete.
Voditelj, odgajatelj, koji, poznavajući individualne karakteristike svakog djeteta, uz pažljiv odnos prema njemu, može pravodobno uočiti svako odstupanje u njegovom ponašanju i dobrobiti te pozvati medicinsko osoblje na dijagnozu i izolaciju.
Svaka predškolska ustanova treba imati prostoriju za izolaciju u koju se privremeno smješta bolesno dijete prije odlaska kući ili u bolnicu.
Kako bi se spriječilo širenje zaraze, dezinfekcija - mjere usmjerene na uništavanje uzročnika bolesti.
Dezinfekcija se razlikuje od sterilizacije, koja uništava ne samo aktivne oblike mikroorganizama, već i njihove spore. dezinfekcija se dijeli na preventivnu, tekuću i završnu.
Trenutna dezinfekcija se koristi u žarištima bolesti dok se dijete ne hospitalizira, au kućnom liječenju - do oporavka.
Preventivno dezinfekcija provodi se svakodnevno i uključuje dezinfekciju pitke vode prokuhavanjem, mokro čišćenje prostora, ventilaciju itd.
Trenutno dezinfekcija provodi se u okruženju zaraznog bolesnika ili bakterionositelja do njegove izolacije.
Završno dezinfekcija provodi se nakon oporavka djeteta.
Ovisno o uvjetima i objektu koji se neutralizira, dezinfekcija se provodi mehaničkim (mokro čišćenje, korištenje usisavača, provjetravanje), fizičkim (vodena para, vatra i sl.) metodama ili kemijskim (“Lyolit”, “Katolit”). ” , Belor, Domestos, natrijev hipoklorit itd.).
Za borbu protiv infekcije, Kontrola štetočina - uništavanje insekata, prijenosnika bolesti (uši, muhe, komarci, krpelji) i deratizacija - istrebljenje glodavaca. U tu svrhu koriste se i razne fizikalne, kemijske, mehaničke metode borbe.
U slučaju zarazne bolesti provodi se niz mjera uz sudjelovanje liječnika i područnog epidemiologa - utvrđuju karantena . Obuhvaća restriktivne mjere: upravne, medicinsko-sanitarne, veterinarske i druge mjere usmjerene na sprječavanje širenja zaraznih bolesti. Što se tiče predškolskih ustanova, radi se o odvajanju djece koja su imala kontakt s bolesnim djetetom od druge zdrave djece u razdoblju jednakom razdoblju inkubacije bolesti, zabrani primanja nove djece, prelasku djece iz jedne grupe u drugu. drugi, a gdje je potrebno, rade preventivna cijepljenja te provesti pasivnu imunizaciju (uvođenje imunoglobulina, seruma).
Privremeno zatvaranje dječje ustanove je krajnja mjera i indicirano je u iznimnim slučajevima, kod ponovljenih bolesti. Ako se pretpostavi da se zaraza dogodi u dječjoj ustanovi, ona se zatvara u dogovoru s okružnim i gradskim odjelima za zdravstvo i školstvo.
Jedan od glavnih razloga širenja zaraznih bolesti u dječjim skupinama je nepoštivanje higijenskih zahtjeva. Također igra ulogu da bliska i dugotrajna komunikacija djece među sobom u zatvorenim prostorima doprinosi prijenosu infekcije s jednog djeteta na drugo. Stoga je u dječjim ustanovama, posebice zatvorenim, potrebno redovito provoditi preventivne mjere. Prevenciju infekcije ne treba provoditi epizodično, već sustavnim provođenjem sustava mjera za sprječavanje ulaska infekcije u tim i njezina širenja, kao i mjera kojima se povećava opći i specifični imunitet. tijelo djeteta.
Pravilno planiranje i rad prostorija, striktno pridržavanje dnevne rutine, racionalna prehrana djece s dovoljnim unosom vitamina u jelovnik, tjelesni odgoj i posebno kaljenje, kao i dobra postavka opće medicinske njege i odgojno-obrazovnog rada povećavaju otpornost djetetovog tijela na razne štetne utjecaje okoliša, uključujući i patogene mikrobe.
Važna mjera u sustavu suzbijanja infekcije u dječjim ustanovama je pravilna organizacija prijema djece.
Prije slanja u dječju ustanovu, dijete treba pažljivo pregledati poliklinički liječnik, ispitati na bakterionositelj difterije i crijevnih bolesti. Liječnik mora utvrditi ima li zaraznih bolesti u kući i stanu u kojem dijete živi, te razjasniti koje je zarazne bolesti prethodno imalo.
Na temelju podataka pregleda liječnik izdaje odgovarajuću potvrdu. Dječjoj ustanovi potrebno je dostaviti potvrdu sanitarne i epidemiološke stanice da dijete i oni koji žive u njegovom susjedstvu nemaju zarazne bolesti.
U predškolskoj dobi potrebno je svakodnevno provoditi “jutarnji filtar”. U predškolskim skupinama provode ga odgajatelji koji intervjuiraju roditelje o zdravstvenom stanju djece. Medicinska sestra, prema indikacijama, pregleda grlo, kožu, termometriju. U jasličke grupe primaju se djeca medicinska sestra: svakodnevno pregledava ždrijelo, kožu, mjeri tjelesnu temperaturu. Bolesnici i djeca sa sumnjom na bolest utvrđenu tijekom jutarnjeg "filtra" ne primaju se u predškolu; bolesni ljudi su izolirani tijekom dana. Ako postoje znakovi bolesti, dijete se ne pušta u grupu (vidi Dodatak 9).
Nakon ljetovanja u dječjim ustanovama provodi se preventivni pregled sve djece, uključujući i novopridošle.
Medicinska sestra pregleda novousvojenu djecu, kao i dijete koje se vratilo nakon bolesti, provjerava dostupnost medicinske dokumentacije i daje dopuštenje za prijem u grupu. To dijete tada nužno pregledava liječnik. U slučaju zarazne bolesti (kao što su hripavac, zaušnjaci, šarlah, rubeola), uz dopuštenje epidemiološke stanice, organizira se karantenska skupina od djece koja su imala kontakt s oboljelim djetetom. Medicinski radnici, kao i svo osoblje, osiguravaju strogu izolaciju ove skupine i pažljivo poštivanje protuepidemijskog režima (posuđe se tretira i kuha odvojeno, posteljina se posebno natapa u dezinfekcijskim otopinama). Jednom tjedno medicinski radnici pregledati djecu na pedikulozu. Rezultati pregleda bilježe se u posebnom dnevniku. U slučaju otkrivanja djece oboljele od pedikuloze, šalju se kući (na sanitarije).
Nakon bolesti, kao i izbivanja dulje od 3 dana, djeca se primaju u predškolsku ustanovu samo ako postoji potvrda mjesnog pedijatra u kojoj se navodi dijagnoza, trajanje bolesti, provedeno liječenje, podatak o izostanku kontakta sa zaraznim bolesnika, kao i preporuke o individualnom režimu rekonvalescentnog djeteta u prvih 10-14 dana.
Važniji je sanitarni nadzor nad zapošljavanjem kadrova, posebice u dječjim ustanovama zatvorenog tipa. Osobe koje stupaju na posao u prehrambene jedinice dječjih ustanova i na radna mjesta koja se odnose na neposrednu službu djece (skrbnici) podliježu potpunom liječničkom pregledu, temeljitom ispitivanju o prošlim bolestima; saznati ima li zaraznih bolesti u njihovom mjestu prebivališta. Ove osobe treba pregledati na prijenos bakterija (crijevne infekcije). Ako se zarazne bolesti koje se prenose preko trećih osoba javljaju u obitelji osobe koja radi u predškolskoj ustanovi, na posao može doći tek nakon izolacije bolesnika i potpune kemijske dezinfekcije cijelog stana.
Od velike je važnosti sanitarno-obrazovni rad koji se provodi s polaznicima dječjih ustanova, s djecom, kao i s njihovim roditeljima.
S ranoj dobi djeca trebaju naučiti održavati tijelo i odjeću uvijek čistima, pokrivati usta i nos maramicom ili nadlanicom kada kašlju i kihaju itd.
Međusobno obavještavanje dječjih i zdravstvenih ustanova (poliklinika, bolnica, sanitarno-epidemiološka organizacija) o prisutnosti zaraznih bolesnika i djece koja su s njima bila u kontaktu najvažnije je sredstvo prevencije zaraze u jaslicama i vrtićima 39 . Treba osigurati da roditelji o bolesti djeteta, članove obitelji i sustanare odmah obavijeste djelatnike vrtića. Važno je pažljivo bilježiti pojavu zaraznih bolesti kod djece i osoblja ustanova za skrb o djeci.
Tijekom ljetnog rekreacijskog rada u zemlji potrebno je provesti niz posebnih preventivnih mjera. Od velike važnosti je sanitarna higijensko stanje mjesta gdje ide dječja ustanova. O prikladnosti mjesta i prostorija za ljetni odmor djece odlučuje sanitarno-epidemiološka organizacija. Bez vize organa sanitarnog nadzora, odlazak ustanove nije dopušten.
Prije nego što odvedete djecu na dachu, najbolje je osigurati da ostanu u predškolskoj ustanovi 2-3 tjedna non-stop. U ovom položaju kontakt sa zaraznim bolesnicima bit će ograničeniji.
Djeca koja idu na ljetne praznike moraju imati potvrde sanitarno-epidemiološke stanice koje potvrđuju odsutnost zaraznih bolesti u mjestu prebivališta.
BOLESTI SA ZRAČNIM PRIJENOSOM
Šarlah
Šarlah je oblik streptokokne infekcije. Šarlah je karakteriziran porazom ždrijela s upalom grla, malim točkastim osipom na pocrvenjelom tijelu i općim pojavama trovanja skarlatinalnim otrovom. Šarlah uglavnom pogađa djecu u dobi od 1 do 9 godina.
Izvor infekcije su oboljeli od šarlaha tijekom razdoblja kliničkih manifestacija bolesti i prvih 5-6 dana nakon njihovog nestanka. Prijenos bolesti s bolesnog djeteta na zdravo dijete događa se kapljicama u zraku. Zaraza je moguća i putem trećih osoba, igračaka, kućanskih predmeta koje koristi bolesno dijete (vidi Dodatak 12).
Ulazna vrata infekcije su ždrijelo, nazofaringealna šupljina, a također nije isključeno prodiranje patogena kroz oštećenu kožu i sluznicu.
Inkubacija razdoblje sa šarlahom traje od nekoliko sati do 12 dana (prosječno 2 do 7 dana).
Početak bolesti je akutni, iznenadni. Tjelesna temperatura naglo raste na 38-40 ° C, ponekad s zimicama, općim pogoršanjem zdravlja, mučninom, povraćanjem, glavoboljom i grloboljom. 18-24 sata nakon pojave bolesti na zacrvenjenoj koži pojavljuje se crveni osip sitnih točkica, najprije na vratu, ramenima i prsima (slika 28, a).
Posljednjih godina zbog prisutnosti djelotvorna sredstva liječenje, kao i mijenjanje toksična svojstva uzročnik bolesti kod većine djece je blag, osipa na tijelu, a posebno na licu, možda nema. Nakon završetka akutnog razdoblja, češće 8. dana, na koži se javlja ljuštenje karakteristično za šarlah (sitno ljuskavo po tijelu, krupno lamelasto na dlanovima i plantarnim površinama ekstremiteta, počevši od vrhova prstiju). Ako se ne razviju rane komplikacije šarlaha (upala srednjeg uha - upala srednjeg uha, limfni čvorovi, pluća itd.), zatim do kraja 1. tjedna završava akutni period bolesti.
Promatranja posljednjih godina pokazuju da se pravilnim liječenjem do 10-12 dana od početka bolesti većina djece potpuno oporavi. U 2.-4. tjednu bolesti mogu se javiti kasne komplikacije: najčešće su ponavljani tonzilitis, upala srednjeg uha, pijelonefritis 40 . Neka djeca doživljavaju privremeno zatajenje srca ("zarazno srce"). Bolno stanje, u pravilu, nestaje nakon 2-3 tjedna, ali ponekad se povuče i nekoliko mjeseci. Šarlah također može doprinijeti nastanku ili pogoršanju reumatoidnih bolesti.
Sve se to mora uzeti u obzir prilikom vraćanja djece oboljele od šarlaha u predškolsku ustanovu.
Nakon izolacije oboljelog od šarlaha, dezinficiraju se sve njegove stvari, posteljina, posuđe, knjige i igračke koje je koristio.
Djeca koja pohađaju predškolske ustanove, a nisu oboljela od šarlaha, ne smiju u te ustanove u roku od 7 dana od trenutka izolacije bolesnika. Punoljetnim osobama koje su bile u kontaktu s bolesnicima i koje rade u predškolskoj ustanovi dopušten je rad, ali su u istom razdoblju pod liječničkim nadzorom.
Ozdravljena djeca dolaze u predškolske ustanove 12 dana nakon kliničkog oporavka.
Ospice
Ospice su akutna zarazna bolest virusne etiologije, praćena karakterističnom groznicom, lezijama sluznice dišnog trakta i osebujnim osipom..
Uzročnik ospica je virus koji se može filtrirati, vrlo hlapljiv i izvan ljudskog tijela nije održiv. Izvor virusa ospica je bolesna osoba koja virus širi kapljicama u zraku: pri kašljanju, kihanju, vrišti, razgovoru, smijehu. Virus ospica također se može proširiti na znatne udaljenosti, u susjedne prostorije, pa čak i prodrijeti kroz pukotine sa strujom zraka na druge podove. Prijenos ospica putem trećih osoba i kućanskih predmeta općenito se ne opaža zbog niske postojanosti virusa (vidi Dodatak 13).
Treba napomenuti vrlo visoku osjetljivost na ospice, koja doseže 100%.
Bolesnici od ospica posebno su zarazni u zadnjim danima inkubacije i na početku bolesti. 2-3. dana nakon pojave osipa rizik od prijenosa infekcije značajno je smanjen i nestaje do kraja 1. tjedna.
Inkubacija razdoblje- 9-11 dana (rijetko 14-17), u djece koja su primila gama globulin - 21 dan.
Prodromalno razdoblje (razdoblje prekursora) traje 3-5 dana i praćeno je porastom tjelesne temperature (38-39°C), pogoršanjem općeg stanja (letargija, pospanost, glavobolja, gubitak apetita) i upala sluznice. Dijete ima curenje iz nosa, konjuktivitis (upala sluznice očnih kapaka), opsesivni suhi kašalj.Simptom karakterističan za ovo razdoblje bolesti je pojava na pocrvenjele sluznice obraza, najčešće nasuprot donjem dijelu. kutnjaci, male bjelkaste mrlje, nazvane po imenima znanstvenika koji su ih otkrili, Belskyjeve mrlje - Filatov-Koplik. Razdoblje prekursora vrlo je zarazno, a bez karakterističnih simptoma vidljivih drugima, ospice su u tom razdoblju opasne za dječji tim.
4-6. dana bolesti počinje razdoblje osipa od ospica (slika 29. Osip izbija na koži (obično unutar 3 dana): prvo na licu, zatim na trupu i na kraju na rukama i noge. Isprva osip izgleda kao male, blijedoružičaste mrlje koje se lagano uzdižu iznad kože, koje se zatim povećavaju, spljoštavaju i pretvaraju u pjegavu tamnosmeđu pigmentaciju. Nakon 3 dana osip počinje nestajati i na njegovom mjestu može primijetiti ljuštenje, osobito vidljivo na licu (vidi Dodatak 11).
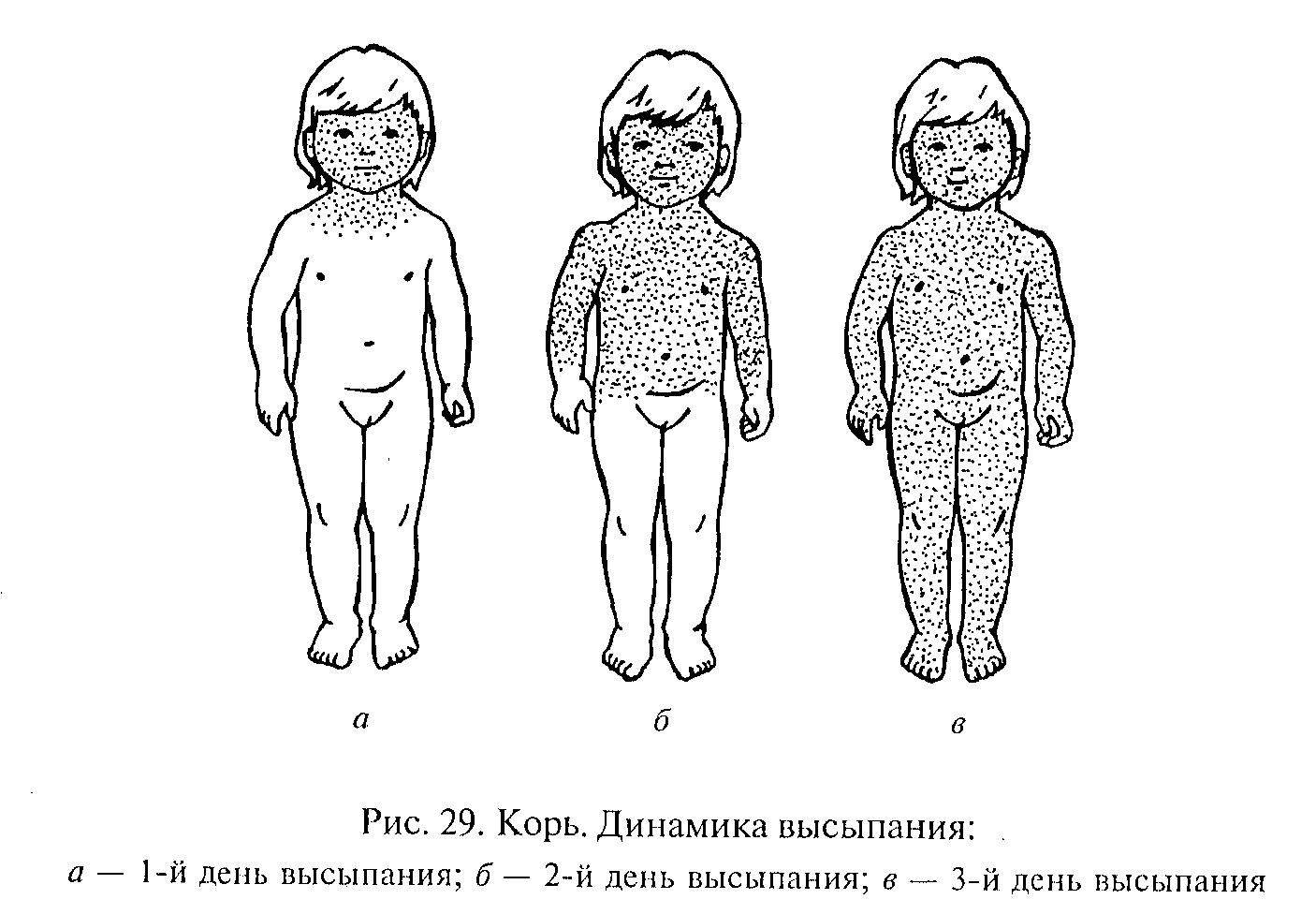
Nakon nestanka osipa i upale na sluznicama, bolest, u nedostatku komplikacija, jenjava i dijete se brzo oporavlja. Međutim, značajno smanjujući imunobiološka svojstva tijela, ospice često izazivaju komplikacije,
Najteža i najčešća je upala pluća. Ponekad ospice prate laringitis ili sapi ospica (upalno oticanje grkljana), stomatitis, kolitis, oštećenje oka. Nije rijetkost da djeca koja su preboljela ospice razviju tuberkulozu.
Za prevenciju bolesti kod djece u kontaktu s oboljelima od velike je važnosti rano otkrivanje ospica u oboljele osobe (u razdoblju prekursora). Pacijent je izoliran, češće kod kuće, gdje stvaraju uvjete za maksimalno odvajanje od drugih.
U skladu s službene upute izolacija bolesnika se prekida nakon 5 dana, au prisutnosti komplikacija - nakon 10 dana od pojave osipa.
Kemijska dezinfekcija za ospice se ne provodi zbog niske otpornosti uzročnika, ali prostoriju u kojoj se nalazi bolesnik treba dobro prozračiti i očistiti mokrim načinom.
Trenutno su sva zdrava djeca koja su navršila 12 mjeseci dužna primiti jedno cijepljenje protiv ospica. Drugo cijepljenje protiv ospica provodi se u dobi od 6 godina (rudivax).
rubeola
Rubeola je akutna zarazna bolest koju prati osip i oštećenje limfnog tkiva.. Rubeola je virus koji se može filtrirati. Osjetljivost na ovu bolest u djece je manja nego na ospice (vidi Dodatak 14).
Prijenos bolesti događa se samo od pacijenta izravnim kontaktom, ili kapljicama u zraku; Postoji intrauterini put prijenosa virusa s majke na fetus. Prema WHO-u, ako majka razvije simptome rubeole tijekom prvih 12 tjedana trudnoće, infekcija fetusa dolazi u 90% slučajeva. Najopasnije za dijete su prva 3 mjeseca trudnoće, jer se u tim razdobljima razvijaju fetalni organi: za mozak - 3-4. tjedan, za organ vida i srce - 4-7. za organe sluha 7-12. tjedan . Učestalost pobačaja povezanih s rubeolom doseže 40%. Zarazno razdoblje počinje u trenutku pojave osipa (vidi sliku 28, 6) i nastavlja se dok ne nestane, u prosjeku oko 3 dana. Djeca od rubeole obolijevaju u predškolskoj dobi i mlađa školske dobi, do 10-12 godina. Nakon oboljele od rubeole, ostaje doživotni imunitet.
Inkubacija razdoblje traje 11-22 dana i prosječno 17 dana. Ne postoji prethodni period. Bolest počinje porastom tjelesne temperature na 37,4-38°C i pojavom osipa na licu, trupu, rukama i nogama.Osip kod rubeole je manji, pravilniji nego kod ospica, zaobljenog ili ovalnog oblika, gotovo ne strši iznad kože; najintenzivniji osip s rubeolom izlijeva se na leđa, stražnjicu i na ekstenzorne površine udova. Katari sluznice su mnogo manje izraženi nego kod ospica, nema mrlja Belsky-Filatov-Koplik. Do 3-4. dana bolesti, osip nestaje, tjelesna temperatura se vraća u normalu. Pigmentacija i ljuštenje nakon završetka bolesti ne ostaju.
Tijek rubeole je obično blag, nema komplikacija. Bolesnom djetetu preporučuje se mirovanje u krevetu do nestanka svih akutnih pojava; izolacija kod kuće završava 4 dana nakon pojave osipa. Djeca se prate 17 dana od 1. dana kontakta.
Trenutno se, sukladno kalendaru cijepljenja, prvo cijepljenje daje djeci s 12 mjeseci, a drugo sa 6 godina. Učinkovitost zaštite od rubeole nakon cijepljenja doseže 95%.
Difterija
Difterija je akutna zarazna bolest koju prate simptomi opće intoksikacije, fibrozne upale krajnika, ždrijela, grkljana, nosa, te očiju, uha i genitalnih organa.. Tijek bolesti karakterizira lokalna upala pretežno sluznice s izljevom eksudata koji sadrži fibrinogen, pojave opće intoksikacije tijela. Uzročnik difterije je corynebacterium diphtheria ( S.difterije), koji proizvodi toksin koji štetno djeluje na organe i tkiva tijela.
Difterija se najčešće javlja tijekom jesenskih i zimskih mjeseci, kada djeca većinu vremena provode u zatvorenom prostoru, bez dovoljno svježeg zraka i sunca. Djeca u dobi od 1 do 5 godina, ponekad i tinejdžeri, pa čak i odrasli obolijevaju.
Infekcija difterijom obično se događa kapljicama iz zraka direktnim kontaktom s oboljelim od difterije, oporavljenim ili zdravim nositeljem, rjeđe putem predmeta koje bolesnik ili nositelj koristi, kao i putem hrane (mlijeka). Inkubacija razdoblje s difterijom od 2 do 7 dana. Simptomi bolesti su vrlo raznoliki i uvelike ovise o mjestu nastanka. upalni proces(Vidi Dodatak 15).
Difterija ždrijelo počinje, u pravilu, akutno s groznicom, glavoboljom, općom slabošću, laganom upalom grla. Unatoč blagom porastu tjelesne temperature, postoji izražena opća intoksikacija (trovanje) tijela: dijete je vrlo blijedo, letargično, pospano, slabo jede; postoji lagana bolnost pri gutanju, umjerena hiperemija (crvenilo) krajnika i napadi na njih. U prvih 1-2 dana, napadi poprimaju oblik filma s glatkom površinom, slabo se uklanjaju. U toksičnim oblicima bolesti, racije se brzo šire kroz sluznicu na tvrdo nepce, stražnju stijenku ždrijela i nazofarinks.
Difterija grkljan , u pravilu, počinje od ždrijela i postupno prelazi u grkljan. Difterija larinksa i dišnih puteva, poznatija kao "pravi sapi", javlja se najčešće u djece u dobi od 1 do 3 godine. Ovaj oblik bolesti karakterizira postupno povećanje glavnih simptoma: pojava grube lajući kašalj, promuklost. Dišni putevi mogu biti zahvaćeni samostalno ili u kombinaciji s difterijom ždrijela ili nosa. Stenoza larinksa nastaje kao posljedica pojave gustog fibrinoznog filma, koji uzrokuje grč mišića grkljana, a popraćen je oticanjem sluznice. Stanje s pojavom sapi karakterizira bljedilo kože zbog nedostatka kisika, ubrzan rad srca i razvoj cerebralne hipoksije. Ako se takvom djetetu ne pruži pravodobno liječnička pomoć, to može dovesti do smrti.
Difterija nos popraćeno trajnom nagrizanjem, uglavnom iz jedne nosnice. Iscjedak iz nosa je često krvav, korozivan, u vezi s tim koža krila nosa i gornje usne nateče, postaje crvena, ponekad prekrivena čirevima i koricama. Opća intoksikacija je obično odsutna, tjelesna temperatura je često normalna. U tom stanju dijete često posjećuje Dječji vrtić i predstavlja veliku opasnost za drugu djecu.
Na difterija oko U početku postoji jednostrana lezija. Kapci postaju crveni, nabubri, prekriveni sivkastim gustim filmom, gnojni odjeljci su rijetki. Prijelazom upalnog procesa sa sluznice očnih kapaka na rožnicu može doći do perforacije šarenice i gubitka vida.
Difterija uho ponekad se odvija pod krinkom običnog upale srednjeg uha, karakterizira ga dugotrajan tijek i prisutnost oskudnog krvavo-gnojnog iscjetka.
Difterija genitalni tijela vidi se kod djevojaka. Ponekad je to samostalna bolest, ali češće prati druge oblike bolesti. Genitalije postaju crvene, nabubre, prekrivene filmovima sivkasto-gnojne boje, postoji bol tijekom mokrenja.
po najviše opasna komplikacija kod difterije je miokarditis(oštećenje mišićne membrane srca), što često uzrokuje smrt u bolesnika s teškom difterijom. Miokarditis se najčešće javlja u 1. ili 2. tjednu bolesti.
Poraz živčani sustava očituje se u središnjoj i posebno perifernoj paralizi i poluparalizi – nareženju. Češće se opaža paraliza i rezovi mekog nepca. Simptomi bolesti: nazalnost, gutanje tekuće hrane u nos, gušenje pri jelu Česte lezije nadbubrežnih žlijezda, upala bubrega. Rano liječenje (od 1. - 2. dana bolesti) u potpunosti sprječava teške oblike difterije i njene komplikacije.
Ako je pacijent identificiran ili se sumnja na difteriju, dijete ili odrasla osoba odmah se izoliraju i pokažu liječniku. Bolesnici se nakon uvođenja seruma protiv difterije šalju u bolnicu, u dječjoj ustanovi provodi se kemijska dezinfekcija, za svako cijepljeno dijete ili odraslu osobu s difterijom, u prvih 5 dana od početka bolesti i prije početka bolesti. primjenom antidifterijskog seruma (PDS), potrebno je vaditi krv na pregled na prisutnost protutijela protiv difterije 41 .
Ako je nemoguće provesti bakteriološku analizu, sva djeca i odrasli koji su bili u kontaktu s bolesnikom izoliraju se od zdravih ljudi 7 dana. Dijete oboljelo od difterije vraća se u dječju ustanovu tek nakon nestanka kliničkih manifestacija bolesti i negativne analize na bakterionoš. Ako dijete ima promjene u glasu, hodu, njegovatelji su dužni da ga odvedu liječniku Sva zdrava djeca u 3. mjesecu života aktivno su cijepljena protiv difterije. Za imunizaciju se koriste sljedeći pripravci: adsorbirano cjepivo protiv hripavca-difterije-tetanusa (DPT), adsorbirano toksoid difterije-tetanusa (ADS), adsorbirani toksoid difterije-tetanusa sa smanjenim sadržajem antigena (ADS-M), adsorbirani difterijski toksoid s toksoidom smanjen sadržaj antigena difterije (AD-M). Cijepljenje se provodi tri puta s razmakom od 1,5 mjeseca. Prva revakcinacija protiv svih ovih bolesti provodi se 18 mjeseci nakon završetka cijepljenja i 7 godina, zajedno s revakcinacijom protiv tuberkuloze i tetanusa. Toxoid ADS se cijepi kod djece koja imaju kontraindikacije za uvođenje DPT cjepiva, kao i one koja su imala hripavac.
Hripavac
Veliki kašalj je akutna zarazna bolest koju karakterizira prevladavajuća lezija živčanog sustava, dišnih puteva i osebujni napadi kašlja.. Bolest se javlja uglavnom u djece od 1 do 5 godina (vidi Dodatak 16).
Uzročnik hripavca je kratki štapić, nestabilan u vanjskom okruženju; brzo umire kada se osuši, ultraljubičasto zračenje, pod utjecajem dezinficijensa.
Bolesnik s hripavim kašljem zarazan je tijekom cijele bolesti (prosječno 30 dana).
Inkubacija razdoblje kreće se od 3 do 14 dana. Veliki kašalj ima 3 razdoblja: početno - kataralno, razdoblje konvulzivnog kašlja (grčevito) i razdoblje popuštanja. U početnom razdoblju bolesti javlja se blagi kašalj, često curenje iz nosa i niska temperatura. Unutar 7-10 dana kašalj se pojačava, postaje uporniji, napetiji, paroksizmalan, osobito noću.
Spazmatično razdoblje opaža se krajem 2. tjedna od početka bolesti i popraćeno je napadima kašlja koji počinju iznenada, često bez specifičnih uzroka. Tijekom napada djetetovo lice je preplašeno, disanje je plitko, vene glave i vrata otiču, ponekad se od napetosti trgaju male krvne žile (krvarenja u spojnici očiju ili iz nosa). Bolesnikovo lice, zbog venskog zastoja, postupno postaje natečeno, kapci oteknu, na frenulumu jezika koji se prilikom kašljanja trlja o donje zube često nastaju male ranice prekrivene bijelim premazom. Napad kašlja završava oslobađanjem viskoznog sputuma staklastog tijela ili povraćanjem. Između napadaja dijete se može osjećati dobro, veselo je i veselo, apetit i tjelesna težina se ne smanjuju, ali česti i dugotrajni napadi znatno oslabljuju organizam.
Trajanje spazmodičnog razdoblja je 3-4 tjedna (u nepovoljnim uvjetima može se značajno povećati). Tada napadi postaju rjeđi, opće stanje djeteta se poboljšava, kašalj je u ovom trenutku normalan, bez napadaja. Tijekom razdoblja povlačenja ili nakon potpunog nestanka kašlja, ponekad se javljaju "povratak napadaja" zbog prisutnosti žarišta ekscitacije u duguljasta moždina. Predstavljaju odgovor na neki nespecifični iritans, češće u obliku akutnih virusnih respiratornih bolesti; bolesnik nije zarazan.
Oboljela i sumnjiva djeca na hripavac izoliraju se kod kuće, u sobe za izolaciju ili posebne grupe dječje ustanove uz liječnički nadzor i po mogućnosti bakteriološki pregled sputuma. bolest.
Djeca mlađa od 10 godina koja su bila u kontaktu s bolesnom osobom, a nisu prije imala hripavac, stavljaju se u karantenu 14 dana (od trenutka izolacije). Sva djeca mlađa od 1 godine, posebno ona koja iz nekog razloga nisu cijepljena protiv hripavca, dobivaju gama globulin u slučaju kontakta s bolesnom osobom.
Djeca koja kašlju iz karantenske skupine prebacuju se u izoliranu skupinu koja radi 24 sata na daljnje promatranje.
Djeca s hripavim kašljem moraju što više biti na svježem zraku, stoga je izdvojeno mjesto za šetnje i spavanje pacijenata koji su ostavljeni u dječjoj ustanovi, na njenom mjestu ili u obližnjim vrtovima i parkovima. Vrlo je važno stvoriti mirno, veselo okruženje za dijete, odvratiti ga, natjerati ga da zaboravi na bolest. Najbolje je zabraniti bučne igre povezane s uzbuđenjem, iznenadnim pokretima i vrištanjem, jer svako uzbuđenje, vrištanje, plač, pojačani pokreti s hripavim kašljem često uzrokuju napade kašlja. Djecu koja često povraćaju treba hraniti češće, malo po malo, a ubrzo nakon povraćanja kada je oslabljeni gag refleks. Prostorija u kojoj se nalazi bolesnik s hripavim kašljem mora se redovito provjetravati; čišćenje se provodi mokrom metodom. Dezinficiraju se rupčići, ručnici i posuđe bolesnika.
Kod nas se aktivna imunizacija protiv hripavca provodi DTP cjepivom. Imunizacija počinje od dobi od 3 mjeseca, provodi se tri puta u razmaku od 45 dana; revakcinacija se provodi 18 mjeseci nakon obavljenog cijepljenja.
Parotitis
Epidemijski parotitis (zaušnjaci, zaušnjaci) je akutna virusna bolest koju karakterizira opća intoksikacija, oštećenje žlijezda slinovnica i živčanog sustava.. Zaušnjaci su češći u djece u dobi od 5 do 15 godina, a dječaci su 1,5 puta češći od djevojčica. (Vidi Dodatak 17).
Uzročnik zaušnjaka je virus koji se može filtrirati, a koji se, u slini pacijenta, prenosi kapljicama u zraku. Posjedujući beznačajnu otpornost izvan tijela, patogen zaušnjaka ne podnosi treće strane i vrlo se rijetko prenosi kroz posuđe, igračke, knjige, rupčiće pacijenta.
Razdoblje inkubacije je od 11 do 23 dana. Bolesnik je zarazan u zadnjim danima inkubacije i tijekom cijele bolesti.
Bolest je često u početku popraćena općom slabošću, glavoboljom, gubitkom apetita i blagim porastom tjelesne temperature, au težim slučajevima može doći do povraćanja, krvarenja iz nosa.
Bolesno dijete od prvih sati bolesti osjeća neugodnost i bol pri žvakanju. Nakon 1-1,5 dana javlja se bolna oteklina parotidnih žlijezda slinovnica, prvo s jedne, zatim s druge strane, rjeđe s obje strane odjednom, koja svoj maksimum razvija 3-4. dana bolesti (Sl. 30). Koža iznad otekline se ne mijenja. Posebno jaka bol osjeti se pri žvakanju, a zbog činjenice da žlijezde gotovo prestaju proizvoditi slinu, uzeta hrana izgleda suha i bezukusna.

Obično se nakon 4-5 dana bolne pojave smanjuju, a 8-10. dana dijete se oporavlja. Ako proces bolesti u drugoj parotidnoj žlijezdi započne kasnije ili se javi u submandibularnim i sublingvalnim žlijezdama slinovnicama, bolesniku ponovno raste tjelesna temperatura i bolest se povlači 2-3 tjedna.
Osim žlijezda slinovnica, mogu biti zahvaćene i druge, poput gušterače; kod dječaka - upala testisa, kod djevojčica - upala jajnika, rjeđe dolazi do upale mliječne žlijezde, štitnjače, gušavih žlijezda, kao i moždanih ovojnica (meningitis), moždanog tkiva (encefalitis). Komplikacije se mogu pojaviti tijekom bolesti i na njenom kraju. Tijekom bolesti, komplikacije su u obliku upale pluća i otitisa, ali su prilično rijetke.
Bolesnici s zaušnjacima izolirani su kod kuće do nestanka kliničkih pojava, u prosjeku 9 dana. Nakon izolacije bolesnika, soba se čisti i provjetra. Za djecu mlađu od 10 godina koja nisu imala zaušnjake i bila su u kontaktu s bolesnikom, karantena je propisana 21 dan. Uz točno utvrđeno razdoblje kontakta, prvih 10 dana kontakta djeca mogu posjetiti ustanove za čuvanje djece, jer u tom razdoblju ne obolijevaju. Djeca koja prethodno nisu bolovala od zaušnjaka i nisu imunizirana podliježu karanteni. Nakon 10. dana od trenutka kontakta provodi se sustavno medicinsko promatranje radi ranog otkrivanja bolesnika. Cijepljenje podliježe djeci od 12 mjeseci i 6 godina
Vodene kozice
Vodene kozice su akutna zarazna bolest uzrokovana virusom koji se može filtrirati, s pojavom već prvog dana pjegavog mjehurastog osipa na koži i sluznicama..
Posebno su osjetljiva na bolest djeca u dobi od 5 do 10 godina.
Uzročnik bolesti - virus koji se može filtrirati - vrlo je hlapljiv i pokretljiv, može prodrijeti kroz prozore, vrata, pukotine u zidovima, od poda do poda, od sobe do sobe. Budući da je nestabilan izvan ljudskog tijela, uzročnik vodenih kozica brzo umire i ne prenosi se preko trećih osoba i stvari (vidi Dodatak 18).
Izvor infekcije je pacijent, koji je opasan od početka osipa i do 5 dana nakon pojave njegovih posljednjih elemenata. U prisutnosti kora za sušenje, pacijent nije zarazan. Infekcija se javlja kapljicama u zraku. Imunitet nakon vodenih kozica ostaje doživotno.
Inkubacija razdoblje traje od 11 do 21 dan. Bolest počinje pogoršanjem općeg stanja, gubitkom apetita, letargijom, zimicama. Osip se obično opaža do kraja 1. dana bolesti i popraćen je povećanjem tjelesne temperature do 38-39 ° C, svrbežom kože. Osip se počinje pojavljivati istovremeno na različitim dijelovima tijela, licu, tjemenu, zatim prelazi na udove i često zahvaća sluznicu.
Veličina osipa je vrlo raznolika - od glavice igle do zrna leće. U teškim slučajevima bolesti, osip je vrlo obilan, njegovi se pojedini elementi mogu spojiti (sl. 31, 32).
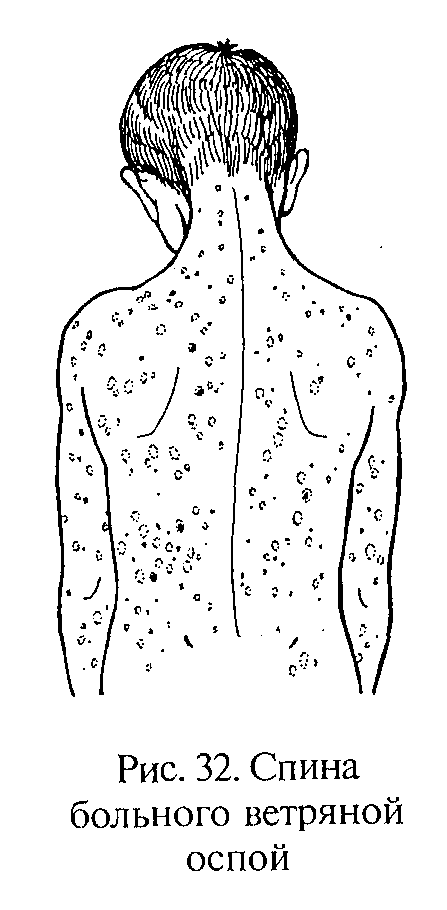
Konačni nestanak osipa kod vodenih kozica događa se 15-20. dana bolesti. S obzirom na veliku osjetljivost djece na ovu bolest, bolesna djeca se izoliraju kod kuće sve dok im kore ne otpadnu s kože. Nakon izolacije bolesnika, prostori predškolske ustanove se temeljito provjetre. Kemijska dezinfekcija nije potrebna.
Djeca mlađa od 7 godina koja su bila u kontaktu s bolesnom osobom, a nisu bolovala od vodenih kozica, podliježu karanteni od 11. dana kontakta (s točno utvrđenim rokom) do 21. dana. Bolesnoj djeci smještenoj u izolacijskom odjelu dječje ustanove propisan je odmor u krevetu tijekom razdoblja osipa i s povećanjem tjelesne temperature. Kako bi se spriječile gnojne komplikacije, potrebno je promatrati potpunu čistoću djetetove kože, njegovog donjeg rublja i prostorije u kojoj se nalazi.
Vodene kozice, koje nisu ozbiljna bolest, slabe djetetov organizam i mogu aktivirati uspavane infekcije, kao što su tuberkuloza, kožne bolesti, stoga je kod kuće, a još više u dječjim ustanovama, potrebno poduzeti sve mjere da se to spriječi.
Akutna respiratorne bolesti(ORZ)
Akutne respiratorne bolesti (ARI) su bolesti različitog podrijetla koje imaju slične epidemiološke i kliničke karakteristike.. Tipičnu kliničku sliku ove skupine bolesti karakteriziraju upalne promjene na sluznicama dišnih puteva. Trenutno postoje 2 skupine akutnih respiratornih infekcija: 1) bolesti gornjih dišnih puteva: rinitis, sinusitis, faringitis, tonzilitis, upala srednjeg uha (ARI/URT); 2) bolesti donjeg respiratornog trakta: laringitis, traheitis, bronhitis, upala pluća (ARI/NDP)
Osim toga, postoji dijagnoza ARVI - akutni respiratorni virusne infekcije kada nema jasnog razumijevanja pojedinog virusna bolest, što je uzrokovalo oštećenje dišnih puteva djeteta.
ARI izazivaju stvaranje žarišta kronične upale u djece, razvoj alergijske bolesti pogoršanje latentnih žarišta infekcije. Stoga je prevencija incidencije akutnih respiratornih infekcija u djece u predškolskim ustanovama važan zadatak. Najčešći uzročnici akutnih respiratornih bolesti u dječjim organiziranim skupinama su virusi gripe, parainfluenca, adenovirusi. Važnu ulogu u etiologiji imaju koronavirusi, infekcija mikoplazmama itd.
Bliski kontakt djece u skupinama u kojima kruže uzročnici raznih respiratornih bolesti često dovodi do bolesti mješovite etiologije.
Uzročnici akutnih respiratornih infekcija - niska otpornost u vanjskom okruženju - kada su izloženi dezinficijensima, toplini, ultraljubičastom zračenju i sušenju, brzo umiru. Neko vrijeme mogu postojati u sluzi, slini, sputumu, koje luče bolesnici i padaju na maramice, ručnike, posuđe koje koristi bolesno dijete.
Izvor zaraze za sve akutne respiratorne infekcije je pacijent, rjeđe - nositelji virusa. Maksimalna zaraznost bolesnika bilježi se u prva 3 dana bolesti, a posebno je visoka tijekom kataralnih promjena. Trajanje zaraznog razdoblja je oko tjedan dana, s infekcija adenovirusom- do 25 dana. Infekcija se javlja kapljicama u zraku, kada iscjedak gornjih dišnih puteva uđe u okolni zrak pri razgovoru, kašljanju, kihanju.
Osjetljivost djece na ARI je vrlo visoka. Osjetljivost se posebno povećava u razdoblju od 6 mjeseci do 3 godine. Djeca starija od 3 godine uglavnom su osjetljiva na gripu, stječe se relativni imunitet na sve druge akutne respiratorne infekcije, osobito u djece koja dulje pohađaju predškolske ustanove.
Domaći pedijatri klasificiraju djecu kao često bolesnu na temelju kriterija koje su predložili V. Yu. Albitsky i A. Baranov. Dakle, često bolesnom djecom od 1 godine smatraju se djeca koja su imala akutne respiratorne infekcije 4 puta ili više godišnje, od 1 godine do 3 godine - 6 puta ili više, od 4 do 5 godina - 5 puta ili više, starija od 5 godina - 4 puta ili više. U djece starije od 3 godine kao kriterij za uključivanje u skupinu često bolesne djece (FIC) koristi se infektivni indeks (II): omjer zbroja svih slučajeva akutnih respiratornih infekcija tijekom godine i dobi od god. dijete. Kod rijetko bolesne djece taj se indeks kreće od 0,2 do 0,3, kod često bolesne od 1,1 do 3,5 42 .
Žarišta parainfluence, rinovirusa, adenovirusa i drugih infekcija obično imaju ograničen, lokalni karakter, iako su za infekciju adenovirusom opisane epidemije.
Učestalost akutnih respiratornih infekcija potiče prenapučenost, nezadovoljavajuće higijensko stanje stambenih prostora, javnih mjesta, faktor hladnoće, što uzrokuje sezonsku pojavnost. Epidemije gripe mogu se pojaviti u bilo koje doba godine.
Inkubacija razdoblječesto se računa u satima, obično ne prelazi 7 dana; može se donekle produžiti infekcijom adenovirusom. Početak bolesti je akutan, uglavnom sa simptomima intoksikacije, što je posebno karakteristično za gripu, s uobičajeni simptomi lezije središnjeg živčanog sustava (groznica, pogoršanje zdravlja, spavanja, apetita, itd.).
ARI može uzrokovati oštećenje grla, dišnih puteva, počevši od gornjih dišnih puteva pa završavajući s plućima, pa stoga i različiti klinički oblici: rinitis, faringitis, tonzilitis, laringitis, traheitis, bronhitis, upala pluća. Bilo koji od ovih oblika može se pojaviti od trenutka bolesti u obliku lokalnih procesa, takoreći. Ih razlikovna značajka je pretežno kataralne prirode upalnih promjena. U male djece, astmatični bronhitis često se javlja s kratkim dahom, simptomima poremećene izmjene plinova. Možda kršenje funkcije crijeva povezano s virusnom lezijom njegove sluznice.
Tijek akutnih respiratornih infekcija je pretežno kratak, bez komplikacija, intoksikacije, uključujući visoka temperatura tijela, traje 1-2 dana, kataralni i drugi fenomeni nestaju sporije.
ARI može izazvati pogoršanje kroničnih bolesti (tonzilitis, upala pluća, tuberkuloza, reumatizam itd.).
gripe
Postoje tri nezavisne vrste virusa gripe: A, B i C. Osim toga, postoje varijante: A1, A2, B1.
Virus gripe karakterizira varijabilnost, što rezultira stvaranjem novih varijanti virusa. Kod gripe su toksikoza i lokalne promjene izraženije nego kod drugih akutnih respiratornih virusnih infekcija. Virus prvenstveno zahvaća središnji i autonomni živčani sustav, krvne žile, epitel respiratornog trakta, plućnog tkiva. Zbog toksikoze s gripom, kršenja funkcija jetre, gušterače, tanko crijevo(Vidi Dodatak 19).
Obično bolest počinje iznenada, visokim porastom tjelesne temperature (39-40°C), zimicama, općom slabošću, glavoboljom, bolovima u leđima, donjem dijelu leđa, udovima. Neki pacijenti doživljavaju apatiju, pospanost, dok drugi, naprotiv, imaju uznemirenost, nesanicu i delirij. Ponekad tjelesna temperatura ne raste, ali tijek gripe možda neće biti lakši nego u slučajevima s jakom temperaturom. Kataralne pojave: curenje iz nosa, upala krajnika, konjuktivitis - razvijaju se 2-3. dana bolesti i obično nisu toliko izražene kao kod ospica ili drugih bolesti gornjih dišnih puteva.
Ako gripa prođe bez komplikacija, tada bolest završava za 5-7 dana, ali to se rijetko događa kod djece. Gripa kod njih uzrokuje promjene u reaktivnosti, smanjenje imuniteta, što često dovodi do pogoršanja kroničnih bolesti, kao i slojevitosti novih bolesti i komplikacija.
Komplikacije u nekim slučajevima počinju u prvim danima bolesti, u drugima - 5-7 dana bolesti. Najčešća i najteža komplikacija gripe je upala pluća. Može se javiti i upala srednjeg uha, bronhitis, laringitis ili sapi gripe.
parainfluenca
Virusi parainfluence usko su povezani s virusom gripe. Poznate su 4 vrste. Bolest se promatra u obliku sporadičnih slučajeva i periodičnih (češće u proljetnim mjesecima) grupnih izbijanja. Kliničke manifestacije parainfluence slične su onima kod gripe. Bolest počinje postupno, teče s manje izraženom intoksikacijom, bez komplikacija. Razdoblje vrućice obično je duže nego kod gripe, oko tjedan dana; dolazi do kataralnih promjena u gornjim dišnim putevima i ždrijelu. Parainfluenca je često praćena laringitisom s upornim kašljem, sapi, faringitisom, rinitisom, astmatičnim bronhitisom. Postoje i vrlo blagi oblici parainfluence s blagim simptomima katara gornjih dišnih puteva i normalnom tjelesnom temperaturom. Komplikacije su iste kao i kod drugih akutnih respiratornih infekcija.
