पुरुषों में प्रोस्टेट रोगों की सूची: प्रोस्टेट समस्याओं के संभावित कारण और उपचार के तरीके। पुरुषों में प्रोस्टेट रोग: प्रोस्टेट समस्याओं के लक्षण और संकेत।
यह एक महत्वपूर्ण और साथ ही कमजोर अंग है।
वह कई बीमारियों से ग्रस्त है जो एक अनुचित जीवन शैली और एक आदमी के अपने स्वास्थ्य के प्रति असावधान रवैये के कारण उत्पन्न होती है।
अधिकांश विकृति प्रकृति में भड़काऊ हैं।अधिक विस्तार से, आप प्रोस्टेट ग्रंथि के रोग क्या हैं, साथ ही रोगों के कारण और उनके उपचार के तरीकों के बारे में जान सकते हैं।
के साथ संपर्क में
निम्नलिखित कारक प्रोस्टेट रोगों के विकास की संभावना को प्रभावित करते हैं:
- एक गतिहीन जीवन शैली के कारण श्रोणि में स्थिर प्रक्रियाएं;
- शरीर के तंत्रिका और शारीरिक अधिभार, इसकी सुरक्षा को कम करना;
- सेक्स से बहुत लंबा परहेज;
- कामुक यौन जीवन;
- धूम्रपान, शराब का सेवन;
- अधिक वसायुक्त, मसालेदार और नमकीन खाद्य पदार्थों के साथ अनुचित आहार;
- प्रोस्टेट ठंडा है और तीव्र और पुरानी सूजन को भड़काता है;
- शरीर के संक्रामक घाव। उनके पास एक जीवाणु प्रकृति (स्ट्रेप्टोकोकस, तपेदिक, सूजाक) और एक वायरल प्रकृति (फ्लू, पेपिलोमा) दोनों हो सकते हैं;
- प्रोस्टेट के दर्दनाक घाव पैल्विक हड्डियों के फ्रैक्चर के साथ होते हैं, उदाहरण के लिए, वंक्षण पेरिनेम के लिए मजबूत प्रहार के साथ। प्रोस्टेट की चोट यूरेथ्रल बोगीनेज, अनुचित प्रोस्टेट मालिश, और अन्य अनुचित नैदानिक प्रक्रियाओं के कारण हो सकती है।
आप प्रोस्टेट ग्रंथि में दर्द के कारणों के बारे में अधिक जानकारी प्राप्त कर सकते हैं।
लक्षण
यह चीरों के बिना किया जाता है, क्योंकि उच्च आवृत्ति वाले लेजर को मूत्रमार्ग के माध्यम से प्रोस्टेट में निर्देशित किया जाता है।
एक और न्यूनतम इनवेसिव तरीका है। इस ऑपरेशन के दौरान, प्रोस्टेट के जहाजों को मेडिकल पॉलिमर से भरा हुआ है।
अन्य गैर-सर्जिकल तरीकों का प्रतिनिधित्व क्रायोडेस्ट्रक्शन, अल्ट्रासाउंड थेरेपी, थर्मोथेरेपी द्वारा किया जाता है।
प्रभाव
यदि अनुपचारित छोड़ दिया जाता है, तो प्रोस्टेट के संक्रामक घाव पूरे शरीर में फैल सकते हैं और गंभीर प्रणालीगत जटिलताओं का कारण बन सकते हैं। तपेदिक प्रणालीगत जटिलताओं को विकसित करने की सबसे अधिक संभावना है।
जरूरी!प्रोस्टेटाइटिस पुराना हो सकता है और अल्सर, फोड़े और एडेनोमा को जन्म दे सकता है।
यदि एडेनोमा तीसरे चरण से पहले विकसित हो जाता है, तो गुर्दे की विफलता और टूटना विकसित होने की संभावना है मूत्राशय, जो घातक है।
सामान्य तौर पर, प्रोस्टेट के साथ सभी समस्याएं एक आदमी के लिए बहुत अप्रिय होती हैं, क्योंकि गंभीर जटिलताओं की अनुपस्थिति में भी, वे उसके जीवन की गुणवत्ता को काफी खराब कर देते हैं।
प्रोस्टेट रोगों के विकास की संभावना को कम करने के लिए, आपको निम्न करने की आवश्यकता है:

- प्रतिरक्षा को मजबूत करना;
- एक उदारवादी और व्यवस्थित नेतृत्व करें यौन जीवन;
- एसटीडी के लिए नियमित रूप से परीक्षण;
- व्यायाम;
- स्वस्थ भोजन खाने के लिए;
- तनाव कम से कम करें।
- मूत्राशय खाली करने में देरी न करें लंबे समय तक.
उपयोगी वीडियो
अगला वीडियो प्रोस्टेट रोगों के निदान और उनके उपचार के बारे में है।
भाग 1:
भाग 2:
निष्कर्ष
पुरुषों में प्रोस्टेट रोगों की विविधता बहुत बड़ी है, लेकिन उनमें से अधिकांश के कारण और उपचार समान हैं। इस तथ्य के बावजूद कि यह अंग शरीर में सबसे महत्वपूर्ण नहीं है, इसके काम के उल्लंघन से गंभीर प्रणालीगत विकार हो सकते हैं। इसलिए, उनकी रोकथाम और समय पर निदान के महत्व को कम मत समझो।
प्रोस्टेट ग्रंथि पुरुष प्रजनन प्रणाली का एक अंग है जो कई महत्वपूर्ण कार्य करता है। कोई आश्चर्य नहीं कि प्राचीन यूनानियों ने प्रोस्टेट को पुरुषों का "दूसरा दिल" कहा था। यह एक विशेष तरल स्रावित करता है, जो स्खलन की मात्रा का लगभग आधा है और शुक्राणु की गतिविधि को सुनिश्चित करता है। उसकी मदद के बिना, वे अपनी लंबी यात्रा करने और एक नए जीवन की अवधारणा में भाग लेने में असमर्थ हैं।
यह आम तौर पर स्वीकार किया जाता है कि प्रमुख प्रोस्टेट रोगों का विकास वृद्ध रोगियों के लिए अधिक विशिष्ट है। और यह एक तरह से सच है, लेकिन हर साल अधिक से अधिक पुरुष इस अंग के विभिन्न विकृति से पीड़ित होते हैं।
प्रोस्टेट रोगों का वर्गीकरण
एटियलॉजिकल कारक रोगों के विभाजन का आधार बन गया। किसी विशेष समस्या के कारण के आधार पर, ये हैं:
- प्रोस्टेट के संक्रामक रोग:
- मसालेदार ;
- क्रोनिक बैक्टीरियल प्रोस्टेटाइटिस।
- गैर संक्रामक:
- क्रोनिक पैल्विक दर्द सिंड्रोम या गैर-बैक्टीरियल प्रोस्टेटाइटिस;
- सौम्य हाइपरप्लासिया (एडेनोमा);
- कैंसर (एडेनोकार्सिनोमा)।
रोगों के प्रथम समूह का मुख्य कारण है हानिकारक माइक्रोफ्लोरा जो अंग के ऊतकों को प्रभावित करता है. इस तरह के आक्रमण के कारण निम्नलिखित हो सकते हैं:
- अंतरंग स्वच्छता के नियमों का उल्लंघन;
- आसीन जीवन शैली;
- एंटीबायोटिक दवाओं का अनुचित उपयोग, उनके उपयोग के निर्देशों का पालन किए बिना।
रोगाणुओं के साथ प्रोस्टेट के इस तरह के निपटान के परिणामस्वरूप, सभी आगामी परिणामों और लक्षणों के साथ पुरानी सूजन का फोकस बनता है।
रोगों के दूसरे समूह के विकास की स्थिति बनी हुई है स्थिरता नसयुक्त रक्तश्रोणि में और असामान्य कोशिकाओं के निर्माण की प्रक्रिया.
प्रोस्टेट रोग के लक्षण
प्रोस्टेट विकृति की घटना और पाठ्यक्रम के विभिन्न कारणों के अलावा, वे सभी मुख्य लक्षणों के गठन के लिए एक सामान्य रोगजनक तंत्र द्वारा एकजुट होते हैं - यह है अंग के आकार में ही वृद्धि. इस शारीरिक परिवर्तन के कारण, मूत्र नलिका और प्रोस्टेट ग्रंथि को खिलाने वाली छोटी वाहिकाओं को निचोड़ने का प्रभाव दिखाई देता है। यह सब कई सामान्य लक्षणों की ओर जाता है:
- बार-बार और दर्दनाक पेशाब।यह पुरुष अंग के विकारों का सबसे आम लक्षण है।
- पेरिनियल क्षेत्र में स्थानीय परेशानी या दर्द।प्रोस्टेट की बढ़ी हुई मात्रा के कारण, यह परिधीय तंत्रिका अंत को संकुचित करता है, जिससे दर्द का आभास होता है।
- स्थानीय तापमान में वृद्धि।रक्त ठहराव कोशिका झिल्ली की पारगम्यता में वृद्धि में योगदान देता है, जिसके माध्यम से प्रो-भड़काऊ पदार्थ (हिस्टामाइन और प्रोस्टाग्लैंडीन) अंग के पैरेन्काइमा में प्रवेश करते हैं। वे बढ़े हुए अपचय की प्रक्रियाओं में भाग लेते हैं, जिसके परिणामस्वरूप तापमान बढ़ जाता है।
- यौन रोग।समय से पहले या प्रतिगामी स्खलन, यौन इच्छा में गिरावट, नपुंसकता जैसे उल्लंघन अक्सर होते हैं।
- कभी-कभी पुरुषों के पास होता है शौच के दौरान दर्द और मूत्र में रोग संबंधी अशुद्धियाँ(मवाद, बलगम, रक्त)।
ये सभी घटनाएं ऊपर वर्णित लगभग सभी बीमारियों की विशेषता हैं। लेकिन प्रोस्टेट के प्रत्येक रोग पर अधिक ध्यान से विचार करना उचित है।
prostatitis

पुरुष अंग की सूजन शायद मूत्र संबंधी अभ्यास में सबसे आम विकृति है। दुनिया का लगभग हर 40वां आदमी इस बीमारी से पीड़ित है। इसके कारण बड़े पैमाने परहैं:
- निष्क्रिय जीवन शैली और गतिहीन कार्यालय कार्य।ये कारक पैल्विक अंगों और प्रोस्टेट में रक्त के ठहराव की ओर ले जाते हैं, जिससे संक्रमण का खतरा बढ़ जाता है;
- कब्ज के प्रकार से शौच के विकार।लगातार देरी स्टूलमलाशय में, पुरुष अंग के करीब शारीरिक निकटता में, वे प्रोस्टेट ऊतक में रोगजनक रोगाणुओं के प्रवास में योगदान करते हैं;
- शरीर का हाइपोथर्मियाकई बार दोहराया। ड्राइवरों, सुरक्षा गार्डों और अन्य व्यवसायों के लिए प्रासंगिक जहां काम करने की प्रतिकूल परिस्थितियां संभव हैं;
- बहुत अधिक सक्रिय यौन जीवन या इसका तीखा प्रतिबंध।किसी भी मामले में, पर नकारात्मक प्रभाव पड़ता है प्रजनन प्रणालीपुरुष;
- अक्सर तनावपूर्ण स्थिति, शराब और धूम्रपान का दुरुपयोग, अधिक भोजन करना. यह सब प्राकृतिक रक्षा तंत्र के सामान्य कमजोर होने में योगदान देता है और प्रोस्टेटाइटिस के जोखिम को बढ़ाता है।
जैसा कि कारणों से देखा जा सकता है, आधुनिक जीवन शैली के कारण अधिक रोगी क्लिनिक में प्रवेश करते हैं। सफल उपचार के लिए, आपको इसे बदलने की जरूरत है।
प्रोस्टेट की सूजन के विकास के पहले लक्षण हो सकते हैं:
- मूत्र की एक सुस्त धारा जो जल्दी से नीचे गिरती है और लंबाई में 15 सेमी तक नहीं पहुंचती है;
- पेशाब के कार्य में कठिनाइयाँ;
- मूत्राशय की पूर्ण मुक्ति की भावना की कमी;
- रात में शौचालय जाने की इच्छा।
अन्य लक्षण ऊपर वर्णित लोगों के समान हैं। यह इस तथ्य पर ध्यान देने योग्य है कि सक्रिय यौन जीवन वाले युवा लोगों में, प्रोस्टेटाइटिस ज्यादातर मामलों में स्पष्ट दर्द और नशा सिंड्रोम की प्रबलता के साथ एक तीव्र संक्रमण के रूप में आगे बढ़ता है। उच्च बुखार. जबकि वृद्ध लोगों में, डिसुरिया और हल्की सूजन के लक्षणों के साथ पुरानी प्रक्रिया सामने आती है।
ऐसी बीमारी के प्रयोगशाला लक्षण होंगे:
- रक्त में ल्यूकोसाइट्स के स्तर में वृद्धि,
- आरओई में वृद्धि,
- ल्यूकोसाइट सूत्र को बाईं ओर स्थानांतरित करना।
मूत्र न्यूट्रोफिल (सूजन कोशिकाएं), बैक्टीरिया और संभवतः हाइलिन कास्ट दिखाएगा। पैथोलॉजिकल स्राव के मामले में, एरिथ्रोसाइट्स या कोशिकाओं के असामान्य रूप यहां शामिल हो सकते हैं।
क्रोनिक पैल्विक दर्द सिंड्रोम
इस बीमारी के एटियलजि को अभी तक विश्वसनीय रूप से स्थापित नहीं किया गया है। वैज्ञानिक जो मुख्य सिद्धांत प्रस्तुत करते हैं वे हैं:
- जीवाणु;
- स्व-प्रतिरक्षित;
- वायरल;
- सोमाटोट्रोपिक;
- रासायनिक।
विशेष रूप से बोलना बहुत मुश्किल है, क्योंकि उनमें से किसी के लिए कोई विश्वसनीय प्रमाण नहीं है। इसलिए, आज जीवाणु प्रोस्टेटाइटिस बहिष्करण का निदान बना हुआ है और केवल तभी किया जा सकता है जब किसी अन्य निदान की पुष्टि नहीं की जा सकती है.
रोग के लक्षणों के बारे में बोलते हुए, इस तथ्य पर ध्यान देना आवश्यक है कि पुरुषों में दर्द सिंड्रोम और यौन रोग सामने आते हैं, जो पुरुषों के लिए विशिष्ट नहीं है। जीवाणु संक्रमण. स्खलन के दौरान और शारीरिक परिश्रम के दौरान दर्द देखा जाता है। पीठ और कमर में संभावित विकिरण के साथ पेरिनेम में स्थानीयकृत।
प्रयोगशाला निदान में, रक्त परीक्षण में कोई विशेष परिवर्तन नहीं होते हैं। मूत्र की सूक्ष्म जांच से ल्यूकोसाइट्स और एरिथ्रोसाइट्स की एक छोटी संख्या का पता चलता है।
इस तरह की बीमारी की मुख्य असुविधा पुरुषों के यौन कार्य में कमी है।और यौन विकार, जो जीवन की गुणवत्ता को बहुत कम कर देते हैं। डॉक्टर को देखने का यह पहला कारण है।
सौम्य प्रोस्टेटिक हाइपरप्लासिया या एडेनोमा

इस प्रक्रिया को संघनन (नोड्स) के क्षेत्रों के गठन के साथ अंग के पैरेन्काइमल ऊतक की वृद्धि की विशेषता है, जो कि लक्षण लक्षणों की घटना का आधार बन जाता है।
इस वृद्धि का मुख्य कारण समय के साथ मजबूत सेक्स के शरीर में हार्मोनल बदलाव है। 50 वर्ष और उससे अधिक आयु के रोगियों में यह रोग अधिक आम है। इस समय, पुरुषों के शरीर में, उनके स्वयं के सेक्स हार्मोन (एण्ड्रोजन) का उत्पादन कम हो जाता है और महिला (एस्ट्रोजेन) का उत्पादन प्रबल होता है। नतीजतन, मुख्य मस्तिष्क में गलत आवेगों की घटना और प्रोस्टेट की शिथिलता।
अंग के आकार में वृद्धि के कारण, इस क्रिया के दौरान पेशाब करने में कठिनाई और दर्द के साथ क्लासिक लक्षण विकसित होने लगते हैं।
यह केवल ध्यान देने योग्य है कि प्रक्रिया का मंचन किया जाता है और समय के साथ प्रगति प्रदान करता है। यह स्वयं को इस प्रकार प्रकट करता है:
- पहले चरण में शौचालय जाने पर दर्द नहीं होता है। केवल परिवर्तन है प्राकृतिक जरूरतों को पूरा करने के लिए थोड़ा धक्का देने की जरूरत.
- हाइपरप्लासिया की दूसरी डिग्री पहले से ही पेशाब की आवृत्ति पर अपनी छाप छोड़ रही है - यह दैनिक निर्वहन की सामान्य मात्रा को बनाए रखते हुए बढ़ जाती है। मूत्राशय के अधूरे खाली होने का अहसास होता है।
- तीसरा चरण तब होता है जब प्रोस्टेट इतना बढ़ जाता है कि अपने आप शौचालय जाना लगभग असंभव है- एक मूत्रालय का उपयोग किया जाता है। दिन और रात दोनों समय असंयम के क्षण होते हैं।
रक्त और मूत्र के प्रयोगशाला पैरामीटर सामान्य हो सकते हैं। अल्ट्रासाउंड परीक्षा में अंग के आकार में उल्लेखनीय वृद्धि दर्ज की गई। इसकी दीवार पड़ोसी अंगों में घुसपैठ के बिना चिकनी है। यदि आप मूत्र विकारों को ध्यान में नहीं रखते हैं तो रोगी की सामान्य स्थिति सामान्य होती है।
एडेनोकार्सिनोमा या कैंसर
यह पुरुषों में प्रोस्टेट ग्रंथि की सबसे जानलेवा बीमारी है। किसी अंग के ऊतक में एक असामान्य प्रक्रिया के विकास का मुख्य कारण स्थापित करना अभी भी मुश्किल है। एक घातक नियोप्लाज्म के गठन के विकास के लिए "ट्रिगर" के रूप में काम करने वाले मुख्य कारक हैं:
- आनुवंशिक कारक।यह चिकित्सकीय रूप से सिद्ध हो चुका है कि जिस परिवार में कैंसर के रोगी पहले ही मिल चुके हों, उत्तराधिकारियों में नियोप्लाज्म का जोखिम स्वस्थ आबादी की तुलना में कई गुना अधिक होता है;
- गलत पोषण।यह बिंदु अत्यधिक विवादास्पद बना हुआ है, लेकिन प्रकाशन हैं और वैज्ञानिक अनुसंधान, जहां बड़ी मात्रा में पशु वसा और शराब से भरपूर खाद्य पदार्थ लेने वाले व्यक्तियों में इस बीमारी के अधिक लगातार विकास का तथ्य साबित हुआ था;
- धूम्रपान। अब तक एक असत्यापित कारक। हालांकि, अन्य घातक ट्यूमर के विकास में इसकी भागीदारी के कारण, इस मामले में भी यह जोखिम में है।
ट्यूमर प्रक्रिया के दौरान मुख्य योजना सामान्य नशा सिंड्रोम है और हानिकारक क्रियाअनियंत्रित वृद्धि वाली कोशिकाएं।
मूत्र विकारों और यौन रोग के क्लासिक लक्षणों के अलावा, वहाँ हैं कैंसर के विशिष्ट लक्षण. वे सम्मिलित करते हैं:
- अन्य अंगों और प्रणालियों के मेटास्टेटिक घावों से जुड़े लक्षण (हड्डी में दर्द, सूजन) निचला सिरा, दुर्लभ मामलों में - पक्षाघात);
- वीर्य में रक्त की उपस्थिति;
- कैशेक्सिया - गंभीर वजन घटाने के साथ शरीर की सामान्य कमी (प्रति माह 15 किलो तक);
- एनीमिक सिंड्रोम (त्वचा का पीलापन, चक्कर आना, सामान्य कमजोरी);
- भूख में कमी;
- उनींदापन;
- अत्यंत थकावट।
प्रयोगशाला निदान में, रक्त में एरिथ्रोसाइट्स और हीमोग्लोबिन की बहुत कम मात्रा पाई जाती है, ल्यूकोसाइट्स के स्तर में कमी। मूत्र में रक्त कोशिकाएं दिखाई दे सकती हैं।
रोग का मुख्य मार्कर प्रोस्टेट-विशिष्ट एंटीजन (पीएसए) है।इसकी वृद्धि सबसे अधिक संभावना ट्यूमर प्रक्रिया के निदान की पुष्टि कर सकती है।
पुरुषों में प्रोस्टेट ग्रंथि की किसी भी विकृति के लिए पर्याप्त उपचार की आवश्यकता होती है। मुख्य समस्या मजबूत सेक्स का अपने स्वास्थ्य के प्रति गलत रवैया है। अक्सर वे की उपस्थिति के साथ भी एक सामान्य जीवन जीने की कोशिश करते हैं प्रारंभिक संकेतप्रोस्टेटाइटिस या कोई अन्य समस्या। यह या तो पैथोलॉजी के पुराने चरण या घटना में संक्रमण की ओर जाता है अतिरिक्त जटिलताएं. केवल इस समय, रोगी दवा को याद करते हैं और चिकित्सा से गुजरने के लिए बाध्य होते हैं जहां इसे टाला जा सकता है।
यह समस्या हर साल और विकट होती जा रही है। कई पुरुष, साथ ही कुछ महिलाएं, इस मुद्दे में रुचि रखती हैं। आखिरकार, घटना बढ़ रही है, और इस बीमारी का निदान, एक नियम के रूप में, बाद के चरणों में होता है। और, जैसा कि आप जानते हैं, जितनी देर में निदान किया जाता है, बीमारी उतनी ही उपेक्षित होती है, और यह किसी भी बीमारी पर लागू होता है, उपचार जितना कठिन होता है और रोग का निदान उतना ही बुरा होता है।
इसलिए, हम इस तरह की एक महत्वपूर्ण समस्या पर आपका ध्यान आकर्षित करना आवश्यक समझते हैं, क्योंकि प्रोस्टेट एडेनोमा (एपी) का उपचार संभव है, और प्रारंभिक अवस्था में यह बहुत अधिक प्रभावी है।
इस लेख में, हम इस बीमारी के विकास के कारणों, प्रोस्टेट एडेनोमा की घटना में योगदान करने वाले कारकों, लक्षण, नैदानिक विधियों, लोक से लेकर नवीनतम तरीकों तक उपचार के सभी तरीकों पर विस्तार से विचार करेंगे। हम रोकथाम के तरीकों और संभावित जटिलताओं का भी वर्णन करेंगे यदि कोई व्यक्ति समय पर प्रकट होने वाले लक्षणों पर ध्यान नहीं देता है और डॉक्टर से परामर्श नहीं करता है।
इस बीमारी का एक पर्याय है सौम्य प्रोस्टेटिक हाइपरप्लासिया (BPH), यह चिकित्सा साहित्य में होता है और नीचे दिए गए पाठ में इसका उपयोग किया जा सकता है। कुछ लोग इस बीमारी को प्रोस्टेट (प्रोस्टेटाइटिस) की सूजन से भ्रमित करते हैं, यह एक गलती है।
प्रोस्टेटाइटिस और प्रोस्टेट एडेनोमा अलग-अलग बीमारियां हैं और अलग-अलग एटियलजि हैं।
एपीजे is अर्बुदप्रोस्टेट, जो या तो से बन सकता है ग्रंथियों उपकलाया प्रोस्टेट के स्ट्रोमा से।
प्रोस्टेट का एनाटॉमी
यह समझने के लिए कि APZH के साथ कुछ लक्षण क्यों होते हैं, आइए ग्रंथि की संरचना के बारे में थोड़ी बात करें।
प्रोस्टेट ग्रंथि (प्रोस्टेट) नीचे श्रोणि में स्थित होती है मूत्राशयपुरुषों में। इसका एक गोलाकार आकार होता है और यह मूत्रमार्ग को ढकता है। मैक्रोस्कोपिक संरचना - ग्रंथि में दो लोब और एक इस्थमस होते हैं। इसका आयाम सामान्य 2*3*4 सेमी है। ग्रंथि में ग्रंथि ऊतक होते हैं, जो लोब्यूल्स और संयोजी ऊतक (स्ट्रोमा) में एकत्र होते हैं। प्रोस्टेट का कार्य स्रावी है, अर्थात द्रव का उत्पादन, जो शुक्राणु के सामान्य कामकाज को बनाए रखने के लिए आवश्यक है।
रोग कितना आम है
सौम्य प्रोस्टेटिक हाइपरप्लासिया एक बहुत ही सामान्य बीमारी है। यह अक्सर 40 से 50 वर्ष की आयु के पुरुषों में विकसित होता है। युवा रोगियों में शायद ही कभी देखा जाता है। डॉक्टरों के अनुसार, लगभग 80% पुरुष देर-सबेर इस बीमारी से ग्रसित हो जाते हैं। उम्र के साथ बीपीएच होने का खतरा बढ़ जाता है।
एडेनोमा के कारण
बीपीएच के विकास का कारण पुरुष रजोनिवृत्ति है। 40 साल के बाद पुरुषों के शरीर में हार्मोनल बदलाव होते हैं। एण्ड्रोजन ("पुरुष" हार्मोन) का स्तर कम हो जाता है और एस्ट्रोजेन ("महिला" हार्मोन) का स्तर बढ़ जाता है। सभी पुरुषों में, एण्ड्रोजन और एस्ट्रोजन हमेशा एक ही समय में शरीर में मौजूद होते हैं, लेकिन रजोनिवृत्ति के दौरान उनका संतुलन बदल जाता है।
इस अवधि के दौरान, एस्ट्राडियोल का स्तर बढ़ जाता है, यह वह है जो प्रोस्टेट कोशिकाओं के विकास और प्रजनन को प्रोत्साहित करने की क्षमता रखता है।
बीपीएच के विकास के लिए जोखिम कारक:
दीर्घकालिक टिप्पणियों के अनुसार, कई कारकों की पहचान की गई है जो सौम्य प्रोस्टेटिक हाइपरप्लासिया के विकास के जोखिम को बढ़ाते हैं।
- पुरुष उम्र 40 . से अधिक
- मोटापे की उपस्थिति (वसा ऊतक एस्ट्रोजन के उत्पादन के लिए एक सब्सट्रेट है)
- रिश्तेदारों में इस रोग की उपस्थिति
- शराब का दुरुपयोग
- धूम्रपान
- हाइपोडायनेमिया
- उच्च रक्त चाप
- अनुचित आहार - बहुत अधिक मसालेदार, वसायुक्त भोजन करना
कारक जो बीपीएच के विकास को प्रभावित नहीं करते हैं:
इस रोग की घटनाओं और निम्नलिखित कारकों के बीच कोई महत्वपूर्ण संबंध स्थापित नहीं किया गया है:
- यौन अभिविन्यास
- यौन गतिविधि
- तबादला सूजन संबंधी बीमारियांपैल्विक अंग, यौन संचारित रोगों सहित
एडेनोमा के लक्षण
इस खंड में, हम बस सूचीबद्ध करेंगे संभावित लक्षणसौम्य प्रोस्टेटिक हाइपरप्लासिया, उनके बारे में नीचे और अधिक विस्तार से चर्चा की जाएगी।
- बार-बार पेशाब आना (देखें)
- बार-बार रात का आग्रह
- नींद में खलल (देखें)
- "सुस्त जेट" का लक्षण
- बार-बार पेशाब आना
- मूत्राशय के अधूरे खाली होने का अहसास
- पेशाब के दौरान पेट की मांसपेशियों के मजबूत तनाव की आवश्यकता
- छोटे हिस्से में अनैच्छिक पेशाब (देखें)।
बीपीएच वर्गीकरण
स्थान के अनुसार:
- Subvesical रूप - ट्यूमर मलाशय की दिशा में फैलता है।
- इंट्रावेसिकल रूप - ट्यूमर मूत्राशय की ओर फैलता है।
- रेट्रोट्रिगोनल फॉर्म - ट्यूमर मूत्राशय के त्रिकोण के नीचे स्थित होता है।
हाइलाइट विभिन्न चरणों(डिग्री) एडेनोमा विकास:
चरण 1 - मुआवजा
लक्षणों में, रोगी बार-बार पेशाब आने पर ध्यान देते हैं, खासकर रात में। आवृत्ति प्रति दिन 10 बार और (या) प्रति रात 7 बार तक हो सकती है। पेशाब करने की इच्छा बहुत तेज होती है, लेकिन साथ ही पेशाब करने में देरी होती है, आदमी की कोशिशों के बावजूद पेशाब की धारा धीमी गति से बाहर निकलती है। कभी-कभी, मूत्र का अनैच्छिक रिसाव हो सकता है।
मूत्राशय का खाली होना मूत्राशय की पेशीय दीवार की प्रतिपूरक क्षमताओं के कारण होता है। यह अवस्था लंबी, 9-10 वर्ष तक की हो सकती है। लेकिन अधिक गहन प्रगति अक्सर सामने आती है। प्रतिपूरक संभावनाओं के ह्रास के बाद अगला चरण शुरू होता है।
चरण 2 - उप-मुआवजा
इस अवस्था में मूत्राशय में सूजन आ जाती है, जिससे पेशाब करते समय दर्द होता है। बार-बार पेशाब आना बना रहता है, पेशाब का अनैच्छिक उत्सर्जन अधिक बार हो जाता है। मूत्राशय के अधूरे खाली होने का अहसास होता है। पेशाब की धार न केवल सुस्त हो जाती है, बल्कि रुक-रुक कर हो जाती है। मूत्र में रक्त का मिश्रण दिखाई दे सकता है। तनाव में, शराब या हाइपोथर्मिया पीने से संभव है पूर्ण अनुपस्थितिपेशाब। इस मामले में, मूत्राशय क्षेत्र में दर्द होता है, जो काठ का क्षेत्र या जघन हड्डी के ऊपर होता है।
इस तथ्य के कारण कि पेशाब करते समय रोगी को कड़ी मेहनत करनी पड़ती है, रेक्टल प्रोलैप्स या हर्निया हो सकता है। मूत्राशय की दीवारों को दृढ़ता से फैलाया जाता है और त्रिक संरचनाएं दिखाई देती हैं, जिसमें एक लीटर तक अवशिष्ट मूत्र जमा हो सकता है। यदि लागू नहीं है आधुनिक तरीकेएडेनोमा का उपचार, फिर रोग का चरण 3 होता है।
चरण 3 - विघटित
इस स्तर पर, एक मूत्रालय का उपयोग आवश्यक है, क्योंकि एक अतिप्रवाहित मूत्राशय से मूत्र का लगातार टपकना होता है। सामान्य लक्षण प्रकट होते हैं - कमजोरी, मतली, भूख न लगना, प्यास, वजन कम होना, कब्ज दिखाई दे सकता है। रक्त में नाइट्रोजनयुक्त क्षारों के जमा होने से मुँह से मूत्र की गंध आने लगती है।
अवशिष्ट मूत्र की मात्रा दो लीटर तक पहुंच सकती है, मूत्राशय की दीवारों का अत्यधिक खिंचाव होता है, और इसकी दीवारों की सिकुड़न कम हो जाती है। गुर्दे का उल्लंघन है। मूत्र के ठहराव के साथ, मूत्र पथ की सूजन विकसित हो सकती है, जो शरीर के तापमान में वृद्धि से प्रकट होती है। इस चरण के रोगी को न केवल दवाओं के साथ, बल्कि सर्जिकल उपचार के साथ भी प्रोस्टेट एडेनोमा के उपचार की तत्काल आवश्यकता होती है।
सौम्य प्रोस्टेटिक हाइपरप्लासिया की जटिलताओं
अक्सर, रोगी ऐसी नाजुक समस्या वाले डॉक्टर को देखने से डरते हैं, या वे चिंता करते हैं कि प्रोस्टेट एडेनोमा को हटाना आवश्यक होगा, जिससे केवल उन जटिलताओं का खतरा बढ़ जाता है जो जीवन के लिए खतरा हो सकती हैं।
तीव्र मूत्र प्रतिधारण
एक बढ़े हुए प्रोस्टेट ग्रंथि द्वारा मूत्रमार्ग के एक मजबूत संपीड़न के साथ, तीव्र मूत्र प्रतिधारण विकसित होता है। हाइपोथर्मिया, एक तीव्र श्वसन संक्रमण, मूत्राशय का असामयिक खाली होना, तनाव या शराब पीना भी ट्रिगर कारक हो सकते हैं।
तीव्र मूत्र प्रतिधारण की नैदानिक तस्वीर एक पूर्ण मूत्राशय के साथ पेशाब करने में असमर्थता है। एक ही समय में, वहाँ हैं गंभीर दर्दसुप्राप्यूबिक क्षेत्र में, पीठ के निचले हिस्से और लिंग तक विकिरण।
यदि रोगी को समय पर योग्य चिकित्सा देखभाल प्रदान नहीं की जाती है, तो बिगड़ा हुआ गुर्दे समारोह, और कोमा के विकास से तीव्र मूत्र प्रतिधारण जटिल हो सकता है।
यदि तीव्र मूत्र प्रतिधारण के लक्षण हैं, तो आपको तुरंत अस्पताल जाना चाहिए!
मूत्र पथ की सूजन
मूत्र के रुकने या मूत्राशय के अधूरे खाली होने पर, बैक्टीरिया के प्रजनन के लिए बहुत अनुकूल परिस्थितियां बनती हैं। इससे मूत्रमार्गशोथ, सिस्टिटिस और पायलोनेफ्राइटिस हो सकता है।
यूरोलिथियासिस रोग
मूत्र के ठहराव और मूत्र में नमक की उच्च मात्रा के साथ, माइक्रोलिथ का निर्माण और फिर मूत्राशय में पथरी संभव है। वे, बदले में, मूत्रमार्ग के रुकावट का कारण बन सकते हैं, जिससे तीव्र मूत्र प्रतिधारण होगा।
बीपीएच का निदान
शिकायतों का संग्रह और रोगी का इतिहास और परीक्षण।मलाशय की एक डिजिटल परीक्षा आपको प्रोस्टेट ग्रंथि के आकार, स्थिरता, तालमेल पर दर्द या इसकी अनुपस्थिति का निर्धारण करने की अनुमति देती है।
40 वर्ष से अधिक आयु के प्रत्येक व्यक्ति को अपने पीएसए स्तरों की सालाना जांच करवानी चाहिए, भले ही वह चिंतित न हो। यह विश्लेषण न केवल बीपीएच, बल्कि प्रोस्टेट कैंसर के निदान में भी मदद कर सकता है।
प्रयोगशाला अनुसंधान के तरीके:
- रक्त रसायन
- सामान्य मूत्र विश्लेषण
- रक्त में प्रोस्टेट विशिष्ट प्रतिजन (PSA, PSA) का निर्धारण।
एडेनोमा में पीएसए स्तर का निर्धारण केवल नहीं है सबसे महत्वपूर्ण तरीकानिदान, लेकिन यह भी रोग के पाठ्यक्रम की निगरानी का एक तरीका है।
पुरुष की उम्र के आधार पर प्रोस्टेट विशिष्ट प्रतिजन के स्तर के मानदंड।
वाद्य अनुसंधान के तरीके:
- TRUS - ट्रांसरेक्टल अल्ट्रासाउंड। आपको अवशिष्ट मूत्र की मात्रा निर्धारित करने के लिए प्रोस्टेट ग्रंथि में वृद्धि, इसकी संरचना में नोड्यूल, मूत्राशय में पत्थरों की उपस्थिति का पता लगाने की अनुमति देता है।
- यूरोफ्लोमेट्री - पेशाब के दौरान मूत्र प्रवाह की गति का निर्धारण। आम तौर पर, यह 15 मिली प्रति सेकंड और उससे अधिक है। जब यह घटकर 10 ml/s हो जाता है, तो हम मूत्र के प्रवाह में रुकावट की उपस्थिति के बारे में बात कर सकते हैं।
- एक्स-रे - आपको पहचानने की अनुमति देता है यूरोलिथियासिसऔर गुर्दे की पाइलोकलिसियल प्रणाली में परिवर्तन।
आई-पीएसएस स्केल।यह एक प्रश्नावली है जिसमें के बारे में 7 प्रश्न हैं विभिन्न लक्षणबीपीएच। रोगी उनमें से प्रत्येक का जवाब देता है, प्रत्येक लक्षण की उपस्थिति और इसकी गंभीरता का मूल्यांकन 0 से 5 अंक तक करता है। अंकों के योग के आधार पर, डॉक्टर किसी रोगी में बीपीएच होने की संभावना का आकलन करता है।
सौम्य प्रोस्टेटिक हाइपरप्लासिया का उपचार
रूढ़िवादी उपचार
- α - 1 अवरोधक। उनका उपयोग मूत्रमार्ग के माध्यम से मूत्र के प्रवाह को बहाल करने या सुधारने के लिए किया जाता है, क्योंकि ये दवाएं मूत्रमार्ग की चिकनी मांसपेशियों को आराम देकर इसका विस्तार करती हैं।
- 5-α रिडक्टेस इनहिबिटर। वे प्रोस्टेट के विकास को धीमा कर देते हैं, जिससे इसकी मात्रा कम हो जाती है। वे आमतौर पर निर्धारित होते हैं यदि एडेनोमा की मात्रा बहुत बड़ी है। कई गंभीर हैं दुष्प्रभाव- स्तंभन दोष, बढ़ा हुआ स्तन ग्रंथियोंऔर कामेच्छा में कमी।
- हर्बल तैयारियाँ - मूत्रमार्ग की मांसपेशियों पर कार्य करके रोग के लक्षणों को थोड़ा कम करती हैं, लेकिन ट्यूमर के विकास को प्रभावित नहीं करती हैं।
दवाएं एडेनोमा से छुटकारा नहीं पाती हैं, लेकिन केवल इसके विकास को धीमा कर देती हैं या लक्षणों से राहत देती हैं, केवल इसका इलाज करती हैं दवाईसंभव नहीं लगता।
शल्य चिकित्सा
प्रोस्टेट एडेनोमा के लिए कई अलग-अलग ऑपरेशनों का उपयोग किया जाता है।
- प्रोस्टेटेक्टॉमी खोलेंप्रोस्टेट लोब को हटाना है, पेट का ऑपरेशनसामान्य संज्ञाहरण के तहत प्रदर्शन किया। इसका उपयोग प्रोस्टेट ग्रंथि के बड़े द्रव्यमान (60 जीआर से अधिक) के साथ किया जाता है और अवशिष्ट मूत्र की मात्रा 150 मिलीलीटर से कम नहीं होती है। 2 चरणों में हस्तक्षेप करना संभव है। पहले चरण में, प्रोस्टेट ग्रंथि को हटा दिया जाता है, पूर्वकाल पेट की दीवार तक एक फिस्टुला बनता है, जिसके माध्यम से मूत्र मूत्रालय में बहता है। दूसरा चरण मूत्र के सामान्य बहिर्वाह को बहाल करता है।
- ट्रांसयूरेथ्रल रिसेक्शन(टीयूआर) - ऑपरेशन बिना किसी चीरे के किया जाता है। सभी जोड़तोड़ मूत्रमार्ग के माध्यम से होते हैं। इस प्रकार के सर्जिकल उपचार की शर्तें हैं - प्रोस्टेट का वजन 60 ग्राम से अधिक नहीं है और अवशिष्ट मूत्र की मात्रा 150 मिली से कम है। ट्रांसयूरेथ्रल लकीर के दौरान, एक नियम के रूप में, प्रोस्टेट को पूरी तरह से हटाया नहीं जाता है और रोगी को निर्धारित दवाएं दी जाती हैं जो बाद में प्रोस्टेट के आगे विकास को रोक देंगी। खुले प्रोस्टेटक्टोमी की तुलना में टीयूआर कम आक्रामक है। लेकिन इस ऑपरेशन के बाद, जटिलताएं अधिक सामान्य होती हैं, जैसे रक्तस्राव, मूत्र असंयम, प्रतिगामी स्खलन, मूत्राशय की गर्दन का काठिन्य या मूत्रमार्ग का स्टेनोसिस।
- ट्रांसयूरेथ्रल माइक्रोवेव थेरेपी- मूत्रमार्ग के माध्यम से एक कैथेटर डाला जाता है, जिसके माध्यम से माइक्रोवेव वितरित किए जाते हैं। ग्रंथि का ऊतक अत्यधिक गर्म और जमा हुआ होता है। विधि का उपयोग केवल छोटे एडेनोमा के लिए किया जाता है। पश्चात की अवधि में, स्थानीय शोफ मनाया जाता है और मूत्र को हटाने के लिए एक कैथेटर स्थापित किया जाता है।
- ट्रांसयूरेथ्रल लेजर वाष्पीकरण- जैसा कि नाम से ही स्पष्ट है, ऑपरेशन एक लेजर का उपयोग करके किया जाता है। मूत्रमार्ग के माध्यम से एक कैथेटर डाला जाता है, और जब ट्यूमर एक लेजर के संपर्क में आता है, तो इसकी कोशिकाओं से पानी वाष्पित हो जाता है, जिससे उनकी मृत्यु हो जाती है। प्रोस्टेट आकार में कम हो जाता है। तकनीक का उपयोग केवल छोटे नियोप्लाज्म के लिए उचित है।
- ट्रांसयूरेथ्रल सुई पृथक्करणडॉक्टर प्रोस्टेट ऊतक में सिस्टोस्कोप के माध्यम से सुइयों को सम्मिलित करता है। इनके माध्यम से रेडियो फ्रीक्वेंसी तरंगें भेजी जाती हैं। यह गर्म हो जाता है और ट्यूमर के ऊतकों को नष्ट कर देता है। विधि बड़े ट्यूमर आकार के लिए लागू नहीं है। संभावित जटिलताएं ट्रांसयूरेथ्रल माइक्रोवेव थेरेपी के समान हैं - ऊतक शोफ के कारण मूत्र के बहिर्वाह का उल्लंघन।
- उच्च तीव्रता केंद्रित अल्ट्रासाउंड(FUVI) - एक जांच का उपयोग करके, एक सूक्ष्म वीडियो कैमरा और अल्ट्रासोनिक तरंगों का एक उत्सर्जक डाला जाता है। अल्ट्रासाउंड थर्मल रूप से कार्य करता है और ऊतकों को नष्ट कर देता है। एक महत्वपूर्ण जटिलता नपुंसकता है, जो 1-7% मामलों में विकसित होती है।
- गुब्बारा फैलाव- सिस्टोस्कोप की मदद से मूत्रमार्ग में एक गुब्बारा डाला जाता है, जिसकी मदद से मूत्रमार्ग के लुमेन का विस्तार होता है। इस पद्धति का उपयोग उन मामलों में किया जाता है जहां रूढ़िवादी उपचारअक्षम और शल्य चिकित्सा contraindicated। गुब्बारा फैलाव केवल लक्षणों को कम करता है, लेकिन ट्यूमर के विकास को प्रभावित नहीं करता है।
- स्टेंटिंग- विधि पिछले एक के समान है, मूत्रमार्ग के लुमेन में केवल एक स्टेंट डाला जाता है, इसकी मदद से मूत्र के बहिर्वाह में सुधार होता है। विधि के लिए संकेत गुब्बारे के फैलाव के समान हैं।
- क्रायोडेस्ट्रक्शन- सिस्टोस्कोप का उपयोग करके, एक फ्रीजिंग हेड डाला जाता है जिसके माध्यम से तरल नाइट्रोजन की आपूर्ति की जाती है। प्रोस्टेट ऊतक कम तापमान के प्रभाव में जम जाता है और नष्ट हो जाता है। चोट न पहुंचाने के लिए कम तामपानमूत्रमार्ग अपने क्षेत्र में एक हीटिंग तत्व का उपयोग करता है।
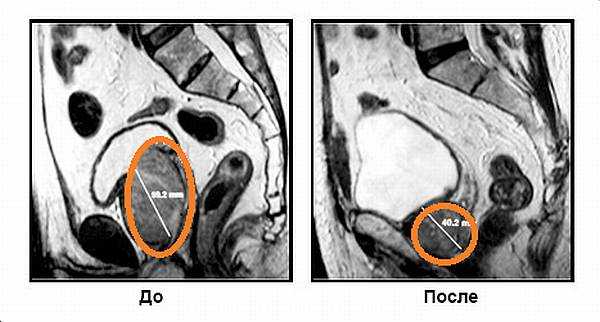
- प्रोस्टेट की धमनियों का एम्बोलिज़ेशन. नवीनतम विधि, जो एंडोवस्कुलर सर्जनों के स्वामित्व में है। प्रोस्टेट की धमनियां कैथेटर की मदद से ऊरु धमनी के माध्यम से पहुंचती हैं। 0.1-0.4 मिमी व्यास वाले मेडिकल प्लास्टिक से बने छोटे गोले उनके लुमेन में डाले जाते हैं। उन्हें रक्त प्रवाह द्वारा छोटी धमनियों में ले जाया जाता है और उन्हें रोक दिया जाता है। प्रोस्टेट ऊतक पोषण प्राप्त नहीं करते हैं और मर जाते हैं, जिससे इसमें उल्लेखनीय कमी आती है।
प्रोस्टेट धमनियों के एम्बोलिज़ेशन का परिणाम। प्रोस्टेट नारंगी हलकों के साथ चिह्नित है।
अप्रभावी उपचार
इसमे शामिल है लोक तरीकेप्रोस्टेट एडेनोमा का उपचार। इनमें कद्दू के रस से उपचार, अखरोट, देवदार का पानी, हेज़ल का काढ़ा, लेकिन वे बढ़ते एडेनोमा से छुटकारा पाने में मदद नहीं करेंगे। इनमें एडेनोमा के लिए प्रोस्टेट मालिश भी शामिल है। इस तरह के तरीके आपको केवल समय बर्बाद करने और बीमारी के उच्च स्तर तक पहुंचने की अनुमति देंगे।
सभी न्यूनतम इनवेसिव और अधिकांश सुरक्षित तरीकेउपचार केवल छोटे एडेनोमा के लिए संभव है। और इसका मतलब यह है कि बीमारी के पहले लक्षण दिखाई देने पर जितनी जल्दी आप डॉक्टर से सलाह लेंगे, इलाज करना उतना ही आसान होगा और जटिलताओं की संभावना कम होगी।
बीपीएच की रोकथाम
एडेनोमा के विकास को रोकने के लिए कई तरीके हैं:
आहार।एडेनोमा के लिए पोषण संतुलित होना चाहिए, उत्पादों में बहुत अधिक फाइबर, विटामिन और ट्रेस तत्व होने चाहिए।
संतुलित शारीरिक व्यायाम . उनके लिए धन्यवाद, न केवल श्रोणि अंगों में शिरापरक भीड़ कम हो जाती है, बल्कि शरीर के वजन को कम करने में भी मदद मिलती है। अनुशंसित लंबी दूरी पर पैदल चलनाआउटडोर, सक्रिय मनोरंजन।
मूत्र रोग विशेषज्ञ के पास नियमित दौरा। 40 साल के बाद, हर आदमी को साल में एक बार यूरोलॉजिस्ट के पास जाना चाहिए और पीएसए टेस्ट देना चाहिए। इससे इस बीमारी के शुरुआती निदान में मदद मिल सकती है।
भविष्यवाणी
डॉक्टर के पास समय पर पहुंच और उचित उपचार के साथ, रोग का निदान अनुकूल है। रोग के लंबे पाठ्यक्रम के बिना चिकित्सा देखभालपूर्वानुमान प्रतिकूल है। जटिलताएं हैं, मूत्र प्रणाली के संक्रमण, मूत्राशय में पथरी का निर्माण होता है, तीव्र मूत्र प्रतिधारण विकसित होता है।
इसके अलावा, गंभीर मामलों में, वहाँ है किडनी खराबजो मौत का कारण बन सकता है। यह मत भूलो कि घातकता का खतरा है, अर्थात, एक सौम्य ट्यूमर घातक हो सकता है, और इस मामले में, प्रोस्टेट कैंसर का पहले से ही निदान किया जाता है।
मूत्रविज्ञान में एक महत्वपूर्ण स्थान प्रोस्टेट ग्रंथि के रोगों का है, जो लंबे समय से ज्ञात हैं। प्राचीन लेखकों में भी वृद्ध पुरुषों में पेशाब की कमी का वर्णन मिलता है।
प्रोस्टेट, या प्रोस्टेट ग्रंथि, मूत्राशय के नीचे मूत्रमार्ग के आसपास स्थित एक अंग है, जिसमें 2 लोब होते हैं, इसका आकार शाहबलूत जैसा होता है। पुरुष सेक्स हार्मोन के चयापचय और उत्पादन में भाग लेता है, जो न केवल प्रदान करता है यौन क्रिया, बल्कि पुरुष शरीर में संपूर्ण चयापचय, जिसका अर्थ है सभी प्रणालियों और अंगों का काम।
कोई आश्चर्य नहीं कि प्राचीन यूनानी डॉक्टरों ने प्रोस्टेट को मनुष्य का दूसरा हृदय कहा। सबसे आम प्रोस्टेट रोग: प्रोस्टेटाइटिस, सौम्य हाइपरप्लासिया या एडेनोमा।
प्रोस्टेटाइटिस और इसकी किस्में
यह पुरुषों में प्रजनन प्रणाली की सबसे आम बीमारी मानी जाती है। इसमें आश्चर्य की कोई बात नहीं है, क्योंकि प्रोस्टेट रोगों को विकसित करने वाले कारक हमारे जीवन में बहुत आम हैं।
 मूत्रमार्ग की सूजन के साथ। अक्सर स्रोत यौन रोग है।
मूत्रमार्ग की सूजन के साथ। अक्सर स्रोत यौन रोग है।
कुछ मामलों में, रोग भड़का सकता है पुरुलेंट सूजनशरीर में (टॉन्सिलिटिस, फुरुनकल, साइनसाइटिस, आदि)। प्रोस्टेट के रहस्य में जीवाणुनाशक पदार्थ होते हैं, इसलिए, ग्रंथि में भड़काऊ फॉसी की घटना के लिए, कुछ पूर्वगामी कारकों की भी आवश्यकता होती है, जैसे कि ठहराव या शिरापरक ठहराव, जो कब्ज, गतिहीन कार्य और हाइपोथर्मिया से शुरू होता है। प्रोस्टेटाइटिस तीव्र और जीर्ण हो सकता है।
तीव्र प्रोस्टेटाइटिस
एक नियम के रूप में, इसका आसानी से निदान किया जाता है, क्योंकि इसमें रोग के स्पष्ट लक्षण होते हैं। भड़काऊ प्रक्रिया ग्रंथियों के लोब के उत्सर्जन नलिकाओं के श्लेष्म झिल्ली से शुरू होती है। भविष्य में, दीवारें सूज जाती हैं और नलिकाएं बंद हो जाती हैं। वायरस ऊतक में प्रवेश करता है और कई छोटे-छोटे दाने दिखाई देते हैं।
कभी-कभी वे एक बड़े में विलीन हो जाते हैं, और एक प्रोस्टेट फोड़ा प्राप्त होता है, जो पड़ोसी अंगों - मूत्रमार्ग, मूत्राशय या मलाशय में टूट सकता है। सबसे पहले, रोगी को दर्द के साथ बार-बार पेशाब आने का अनुभव होगा।
 आगे की सूजन के साथ, पेरिनेम में दर्द तेज हो जाता है, लिंग या गुदा के सिर से निकल जाता है।
आगे की सूजन के साथ, पेरिनेम में दर्द तेज हो जाता है, लिंग या गुदा के सिर से निकल जाता है।
शरीर का तापमान 40ºС तक बढ़ जाता है, कमजोरी और ठंड लगना दिखाई देता है। कभी-कभी जब मूत्रमार्ग में लुमेन अवरुद्ध हो जाता है, शौच और पेशाब के दौरान तेज दर्द होता है, और तीव्र मूत्र प्रतिधारण होता है। आपको तुरंत एक मूत्र रोग विशेषज्ञ से संपर्क करने और सही उपचार शुरू करने की आवश्यकता है। इस मामले में, रोग का निदान आमतौर पर अनुकूल है।
जीर्ण रूप
अपर्याप्त या गलत के कारण होता है। लेकिन अधिक बार यह विकसित होता है और एक सुस्त पुरानी सूजन प्रक्रिया की विशेषता होती है, जिससे प्रोस्टेट में सिकाट्रिकियल-स्क्लेरोटिक परिवर्तन होते हैं। नलिकाओं के रहस्य और रुकावट के ठहराव के कारण बढ़े हुए गुहा का निर्माण विशेषता है।
दूसरे चरण
मूत्राशय के अधूरे खाली होने का अहसास होता है। आग्रह दिन-रात तेज होते हैं। मुझे सुबह 2-3 बार पेशाब करना है। जेट बूंदों से बाधित होता है, सरासर हो जाता है। बिगड़ा हुआ गुर्दा समारोह के लक्षण विकसित होने लगते हैं - प्यास में वृद्धि, शुष्क मुँह।
तीसरा चरण
 अवशिष्ट मूत्र का हिस्सा 2 लीटर तक बढ़ जाता है। मूत्राशय फैला हुआ है, आकृति एक ट्यूमर के रूप में दिखाई देती है, इसकी संवेदनशीलता कम हो जाती है। रात में और फिर दिन में पेशाब का अनैच्छिक उत्सर्जन। बिगड़ा हुआ गुर्दा समारोह भूख में कमी, मतली और कमजोरी का कारण बनता है। पर्याप्त इलाज के अभाव में मरीजों की यूरीमिया से मौत हो जाती है।
अवशिष्ट मूत्र का हिस्सा 2 लीटर तक बढ़ जाता है। मूत्राशय फैला हुआ है, आकृति एक ट्यूमर के रूप में दिखाई देती है, इसकी संवेदनशीलता कम हो जाती है। रात में और फिर दिन में पेशाब का अनैच्छिक उत्सर्जन। बिगड़ा हुआ गुर्दा समारोह भूख में कमी, मतली और कमजोरी का कारण बनता है। पर्याप्त इलाज के अभाव में मरीजों की यूरीमिया से मौत हो जाती है।
आज, एडेनोमा के उपचार के तरीके अत्यधिक प्रभावी और विविध हैं, उपचार की विधि एडेनोमा के चरण और आकार पर निर्भर करती है। उपचार चिकित्सा या शल्य चिकित्सा हो सकता है। आधुनिक निदानआपको प्रोस्टेट के विकास को रोकने की अनुमति देता है और सर्जरी से बचने में मदद करता है। लेकिन यह याद रखना चाहिए कि केवल एक डॉक्टर ही आपके लिए सर्वोत्तम उपचार पद्धति का चयन कर सकता है।
प्रोस्टेट कैंसर
एक घातक ट्यूमर जो प्रोस्टेट ग्रंथि को प्रभावित करता है। पुरुषों में ऑन्कोलॉजिकल रोगों में, यह चौथे स्थान पर है। आंकड़ों के अनुसार, 50 वर्ष से अधिक उम्र के पुरुषों में कैंसर होने की संभावना अधिक होती है। लेकिन, दुर्भाग्य से, हाल के वर्षों में इस बीमारी को "कायाकल्प" करने की प्रवृत्ति रही है। ज्यादातर मामलों में, प्रोस्टेट रोग स्पर्शोन्मुख है।
फिर मूत्रजननांगी क्षेत्र में विभिन्न विकार होते हैं, सबसे अधिक शिकायतें रात में पेशाब करने की बढ़ती इच्छा में देखी जाती हैं। यह इस तथ्य की ओर जाता है कि रात के दौरान उत्सर्जित मूत्र की मात्रा दैनिक डायरिया से अधिक हो जाती है। पेशाब में देरी या असंयम होता है, साथ ही उसमें खून की उपस्थिति भी होती है। ऐसे मामले हैं जब पेशाब दिन में 20 बार, 4-5 बार की दर से तेज दर्द के साथ होता है।
प्रोस्टेट एडेनोमा के विपरीत, कैंसर न केवल पेशाब में हस्तक्षेप करता है, बल्कि अन्य अंगों को मेटास्टेसाइज करने में भी सक्षम है। जब ट्यूमर वीर्य पुटिकाओं में बढ़ता है, तो शक्ति के साथ समस्याएं होती हैं। और, जब ट्यूमर बड़े आकार में पहुंच जाता है, तो शौच के दौरान दर्द और कब्ज संभव है।
बिगड़ा हुआ लसीका जल निकासी के कारण मेटास्टेस की वृद्धि और विकास लिंग, निचले छोरों और अंडकोश की सूजन से प्रकट होता है। दर्द तब होता है जब मेटास्टेस दिखाई देते हैं हड्डी का ऊतक(फीमर, काठ कारीढ़, श्रोणि)।
जिगर की क्षति के साथ, लक्षण मेटास्टेस के आकार और संख्या पर निर्भर करते हैं। जिगर में एक ही वृद्धि के साथ, और दाहिनी ओर सुस्त दर्द होता है, और कई मेटास्टेस के साथ, पीलिया और यकृत की विफलता दिखाई देती है।
कैंसर की रोकथाम के उपाय अभी तक वैज्ञानिकों द्वारा विकसित नहीं किए गए हैं, इसलिए इसे रोकना असंभव है। लेकिन शुरुआती दौर में इसका पता लगाया जा सकता है।
कृपया ध्यान दें कि रोग के लक्षण (और वे समान हैं) रोग के अंतिम चरण में ही प्रकट होंगे। कैंसर का इलाज आज तभी संभव है जब इसका शुरुआती चरण में पता चल जाए। इसके लिए चालीस के बाद के पुरुषों को नियमित रूप से यूरोलॉजिकल जांच से गुजरना पड़ता है। परीक्षा एक आउट पेशेंट के आधार पर की जाती है और इसमें अधिक समय और पैसा नहीं लगता है।
पर पिछले सालचिकित्सा में, प्रोस्टेट ग्रंथि के उपचार और निदान में काफी प्रगति हुई है। एक आदमी जितनी जल्दी एक डॉक्टर को देखता है, उसके पूरी तरह से ठीक होने की संभावना उतनी ही अधिक होती है। यदि उपचार में विफलता है, तो सबसे अधिक संभावना है कि यह रोगी के उपचार के दौरान या डॉक्टर के देर से दौरे पर रोगी के अपर्याप्त धैर्य पर निर्भर करेगा, न कि बीमारी पर।
प्रोस्टेट कैंसर है कर्कट रोग, जो अक्सर स्पर्शोन्मुख रूप से होता है और धीरे-धीरे आगे बढ़ता है, लेकिन फिर भी, प्रोस्टेट रोगों के लक्षणों को निर्धारित किया जा सकता है, इसके निदान के लिए, प्रोस्टेट कैंसर के लिए रक्त परीक्षण किया जा सकता है। ट्यूमर की उपस्थिति में, प्रोस्टेट विशिष्ट प्रतिजन का स्तर बढ़ जाता है, जो कैंसर की उपस्थिति को इंगित करता है। आधारित ये पढाईएक विशेषज्ञ कैंसर का निदान नहीं कर सकता है, इस तथ्य के कारण कि पीएसए को प्रोस्टेटाइटिस या प्रोस्टेट एडेनोमा के साथ भी बढ़ाया जा सकता है।
प्रोस्टेट ग्रंथि की सूजन के कारण
किसी भी रोग का विकास किसी न किसी कारण से होता है। मूल रूप से रोगों का कारण शरीर में जीवाणु या विषाणु जनित वनस्पतियों का विकास है।
पुरुषों में प्रोस्टेटाइटिस का विकास कुछ वायरस के कारण होता है। लेकिन विशेषज्ञ इस बात से सहमत हैं कि ऐसे कई कारण हैं जो इस बीमारी के विकास को भड़काते हैं। कैंसर के कारणों में शामिल हैं:
- खराब पारिस्थितिकी;
- अनुचित आहार;
- बुरी आदतें।
उपरोक्त सभी केशिकाओं में रक्त के प्रवाह के उल्लंघन का कारण बनते हैं, जिससे लिपिड पेरोक्सीडेशन का विकास होता है। अपर्याप्त रक्त आपूर्ति मूत्रमार्ग के भाटा (मूत्रवाहिनी के माध्यम से मूत्र के पिछड़े प्रवाह) का कारण बन सकती है। नतीजतन, मूत्रमार्ग का बुखार होता है, जो बड़ी सूजन में विकसित होता है।
जरूरी!प्रोस्टेट ग्रंथि में भड़काऊ प्रक्रियाओं का मुख्य कारण बिगड़ा हुआ रक्त प्रवाह और केशिकाओं में रक्त का ठहराव है, जिसके खिलाफ संक्रमण का सक्रिय विकास होता है।
प्रोस्टेट ग्रंथि के साथ समस्याओं के लक्षण लंबे समय तक किसी भी तरह से प्रकट नहीं हो सकते हैं। यदि आप कोई विचलन पाते हैं, तो समय पर निदान और प्रभावी उपचार के लिए तुरंत किसी विशेषज्ञ से परामर्श लें।
सेवा प्रारंभिक लक्षणप्रोस्टेट कैंसर में शामिल हैं:
- समस्याग्रस्त (कठिन) या दर्दनाक पेशाब;
- मूत्र प्रवाह का कमजोर होना;
- बार-बार पेशाब करने की इच्छा होना।
इन लक्षणों में एक निश्चित खतरा हो सकता है, क्योंकि वे सौम्य प्रोस्टेटिक हाइपरप्लासिया के लक्षणों से मेल खाते हैं, जो एक प्राकृतिक उम्र से संबंधित परिवर्तन है।
लेकिन, साथ ही, इस स्तर पर, जबकि मेटास्टेस केवल ग्रंथि में होते हैं, रोग पूरी तरह से ठीक हो सकता है। प्रोस्टेट ग्रंथि के रोगों में नए लक्षणों का उभरना नियोप्लाज्म के विकास और अधिक जटिल चिकित्सा के उपयोग का संकेत देता है।
प्रोस्टेट ट्यूमर के लक्षण, मेटास्टेस की वृद्धि के साथ:
- मूत्रीय अन्सयम;
- मूत्र में रक्त मौजूद हो सकता है;
- सीधा होने के लायक़ समारोह कम हो जाएगा;
- शुक्राणु का रंग लाल या गुलाबी रंग का हो सकता है;
- जघन क्षेत्र में दर्द;
- मूत्रमार्ग या मूत्राशय की सूजन, जो दर्दनाक पेशाब के साथ होती है।
प्रोस्टेटाइटिस के लक्षणों और प्रकारों के बारे में अधिक जानकारी के लिए वीडियो देखें।
प्रोस्टेट कार्सिनोमा
प्रोस्टेट कार्सिनोमा के लक्षण विशिष्ट नहीं हैं, वे अन्य मूत्र संबंधी रोगों के साथ मेल खाते हैं।
कार्सिनोमा के प्रारंभिक चरणों की विशेषता है:
- पेशाब करने में कठिनाई।
- बार-बार पेशाब करने की इच्छा होना।
- मूत्र रिसाव और अनैच्छिक पेशाब।
- श्रोणि क्षेत्र में दर्द।
- नपुंसकता।
- वीर्य और पेशाब में खून आना।
यह पैरों की सूजन, कब्ज, सामान्य थकावट, परेशान मल, निचले छोरों के पक्षाघात की अभिव्यक्ति भी संभव है।
ऐसी बीमारी के उपचार के लिए, निम्नलिखित विधियों का उपयोग किया जाता है:
- हार्मोन थेरेपी;
- कट्टरपंथी प्रोस्टेटैक्टोमी (ग्रंथि को पूरी तरह से हटाना);
- विकिरण उपचार।
चिकित्सा के नए तरीके भी हैं, जिनमें शामिल हैं: क्रायोथेरेपी, स्थानीय विकिरण चिकित्सा।
ग्रंथि में पत्थरों की उपस्थिति
प्रोस्टेट स्टोन का मुख्य लक्षण पेरिनेम में दर्द है। यह संभोग या शौच की प्रक्रिया के दौरान बढ़ सकता है। वीर्य में रक्त की नसें हो सकती हैं। साथ ही:
- कमजोर निर्माण;
- स्खलन के दौरान दर्द;
- ग्रंथि में सील और जांच होने पर दर्द होता है।
प्रोस्टेट फोड़ा
Pustules का गठन भड़काऊ प्रक्रियाप्रोस्टेट में प्रोस्टेटिक फोड़ा कहा जाता है। इस तरह की बीमारी की उपस्थिति बुखार, बुखार, नशा और मलाशय में दर्द के साथ होती है। मज़बूत दर्दशौच और पेशाब की दर्द रहित प्रक्रिया में हस्तक्षेप।
फोड़े प्राथमिक और माध्यमिक हैं। प्राथमिक सूजन के दूसरे फोकस से संक्रमण के स्थानांतरण के कारण बनता है। प्रोस्टेट ग्रंथि की सूजन के अनुचित उपचार से माध्यमिक फोड़ा उकसाया जाता है।
प्रोस्टेट फोड़ा के लक्षण:
- घुसपैठ की अवस्था में, ठंड लगना, बुखार और बुखार. शायद चेतना का उल्लंघन, पेट के निचले हिस्से में दर्द।
- एक प्युलुलेंट-विनाशकारी चरण के साथ, लक्षण कमजोर हो जाते हैं, जो बाद में फोड़े के टूटने का कारण बन सकता है।
पैरायूरेथ्रल ऊतक या पेरिवेसिकल स्पेस में फोड़े के टूटने से कफ का विकास होगा। मूत्रमार्ग में मवाद की उपस्थिति मूत्र, पायरिया, मवाद और बादल मूत्र में तीखी गंध की उपस्थिति को भड़काती है।
आंत में एक फोड़ा के टूटने से एक रेक्टल फिस्टुला होगा, जिसमें मल में मवाद मौजूद होगा।
जरूरी!फोड़े के फटने से कीटाणुशोधन नहीं होता है, इसलिए दमन की प्रक्रिया आगे भी जारी रहेगी। जटिलताओं में पेरिटोनिटिस और सेप्सिस शामिल हैं।
उपरोक्त सभी, पुरुषों में प्रोस्टेट रोग के लक्षण हमेशा एक जैसे होते हैं। उन्हें स्पष्ट रूप से व्यक्त नहीं किया जा सकता है, लेकिन किसी भी मामले में उन्हें आपको सतर्क करना चाहिए। प्रोस्टेट क्षेत्र में किसी भी दर्दनाक अभिव्यक्तियों के लिए, आपको मदद के लिए किसी विशेषज्ञ से संपर्क करना चाहिए।
