1 заполнить таблицу по детским инфекционным заболеваниям. Классификация инфекционных заболеваний
Возбудители инфекционных болезней, как мы видели выше, передаются от больных здоровым различными путями, т. е. для каждой инфекции характерен определенный механизм передачи. Механизм передачи инфекции и положен Л. В. Громашевским в основу классификации инфекционных болезней. По классификации Л. В. Громашевского инфекционные болезни делятся на четыре группы.
I. Кишечные инфекции. Основным источником инфекции являются больной человек или бактерионоситель, выделяющие с испражнениями огромные количества возбудителей. При некоторых кишечных инфекционных заболеваниях возможно также выделение возбудителя с рвотными массами (холера), с мочой (брюшной тиф).
Заразное начало проникает в организм через рот вместе с пищей или питьевой водой, загрязненными во внешней среде теми или иными способами. Механизм передачи заразного начала при кишечных инфекциях схематически представлен на рис. 1.
К кишечным инфекционным болезням относятся брюшной тиф, паратифы А и В, дизентерия, амебиаз, токсикоинфекции, холера, болезнь Боткина, полиомиелит и др.
II. Инфекции дыхательных путей. Источником инфекции является больной человек или бактерионоситель. Воспалительный процесс на слизистых оболочках верхних дыхательных путей вызывает кашель и чиханье, что обусловливает массовое выделение заразного начала с капельками слизи в окружающий воздух. Возбудитель проникает в организм здорового человека при вдыхании воздуха, содержащего зараженные капельки (рис. 2). К инфекциям дыхательных путей относятся грипп, инфекционный мононуклеоз, натуральная оспа, эпидемический менингит и большинство детских инфекций.
III. Кровяные инфекции. Возбудители этой группы болезней имеют основную локализацию в крови и лимфе. Инфекция из крови больного может попасть в кровь здорового лишь при помощи кровососущих переносчиков (рис. 3). Человек, больной инфекцией данной группы, для окружающих при отсутствии переносчика практически не опасен. Исключением является чума (легочная форма), высокозаразная для окружающих.
К группе кровяных инфекций относятся сыпной и возвратный тифы, клещевой риккетсиоз, сезонные энцефалиты, малярия, лейшманиозы и другие болезни.
IV. Инфекции наружных покровов. Заразное начало обычно проникает через поврежденные наружные покровы. К ним относятся венерические болезни, передающиеся половым путем; бешенство и содоку, заражение которыми происходит при укусе больными животными; столбняк, возбудитель которого проникает в организм раневым путем; сибирская язва, передающаяся прямым контактом от животных или через загрязненные спорами предметы обихода; сап и ящур, при которых заражение происходит через слизистые оболочки, и др.
Следует отметить, что при некоторых болезнях (чуме, туляремии, сибирской язве и др.) может быть множественный механизм передачи инфекции.
ногообразие возбудителей, способов их проникновения в организм, клинических вариантов течения инфекционных болезней затрудняют их классификацию.
В нашей стране наибольшее распространение и признание получила классификация академика Л.В.Громашевского (1947), положившего в ее основу принцип преимущественной локализации возбудителя в организме и связанный с нею механизм передачи.
В соответствии с основными четырьмя механизмами передачи возбудителей, определяющими локализацию их в организме, выделены: кишечные инфекции с фекально-оральным механизмом передачи, инфекции дыхательных путей с воздушно-капельным механизмом передачи, кровяные - с трансмиссивным, инфекции наружного покрова - с контактным (раневым) механизмом передачи.
Были попытки изменить, дополнить эту классификацию. Так, И.И.Елкин (1952) предложил свою классификацию, в основу которой заложил принцип взаимоотношения человек - животное - возбудитель (антропонозы и зоонозы), но при этом классификация Л.В.Громашевского не нарушается.
Как отдельную группу в последние годы выделяют САПРОНОЗЫ - болезни, вызываемые возбудителями, главной средой обитания которых является абиотическая среда (ботулизм, столбняк и др.). Тем не менее, не для всех сапронозов почва - единственная среда обитания, к тому же способность большинства из них жить, размножаться и вызывать патологический процесс в организме человека (антропонозы) или человека и животных (зоонозы) позволяет пока описывать их соответственно в группе антропонозов или зоонозов.
В основе классификации В.С.Киктенко (1986) лежит экологический подход.
В нашей стране продолжают пользоваться классификацией Л.В.Громашевского: она не громоздка, дает простую, удобную для клиницистов и эпидемиологов систематизацию болезней.
В зарубежных классификациях инфекционных болезней принят другой подход: за основу берут видовую специфику возбудителя.
Попытки сделать сопоставимой информацию о многочисленных бо-
лезнях, регистрируемых в различных регионах, привели к созданию ВОЗ единой номенклатуры болезней, которая регулярно пересматривается и обновляется.
В приведенной в данной главе систематизации инфекционных болезней мы попытались, не отходя от основных принципов классификации Л.В.Громашевского, приблизить ее в какой-то степени к Международной, связав механизм передачи с видовой спецификой возбудителя (табл. 1).
При дальнейшем изложении материала в главах, посвященных различным инфекционным болезням, часто будут встречаться такие термины: «механизм передачи инфекции», «пути передачи», «факторы передачи».
Механизм передачи - совокупность фаз, определяющих перемещение возбудителя инфекционной болезни от источника инфекции в восприимчивый организм (выделение из зараженного организма -> пребывание в окружающей среде или в организме переносчика -> внедрение в восприимчивый организм). Например, при фекально-ораль-ном механизме передачи названные три фазы реализуются следующим образом: локализующийся преимущественно в кишечнике возбудитель поступает в окружающую среду с фекалиями -> сохраняется или даже накапливается в воде, пищевых продуктах, почве и проч. -> через рот с загрязненными продуктами или водой попадает в пищеварительный тракт.
Путь передачи - форма реализации механизма передачи от источника инфекции к восприимчивому организму при участии объектов окружающей среды. Например, при фекально-оральном механизме передачи путь передачи может быть водный, пищевой (через загрязненные возбудителями воду, пищевые продукты).
Факторы передачи инфекции - конкретные объекты, элементы окружающей среды, с помощью которых возбудитель передается от зараженного организма к здоровому. При знакомстве со специальной зарубежной литературой нельзя не обратить внимание на то, что порядок изложения инфекционных болезней нередко подчинен другим, непривычным для нас принципам. Так, в монографии "Infectious Diseases" (Mandal В. К., Wilkins Е. G. L. et al., 1999) отдельные инфекции распределены по системному принципу: инфекции глаз и верхних дыхательных путей, инфекции нижних отделов респираторного тракта, инфекции кардиоваскулярной, нервной систем и т. д. Так, в одном разделе описаны, например, трахома, дифтерия, эпидемический паротит, туберкулезный лимфаденит. Ни в коем случае это не должно смущать врачей нашей отечественной школы, так как свидетельствует лишь о том, сколь тесна связь инфектологии с другими медицинскими науками и как много в ней еще непознанного и спорного.
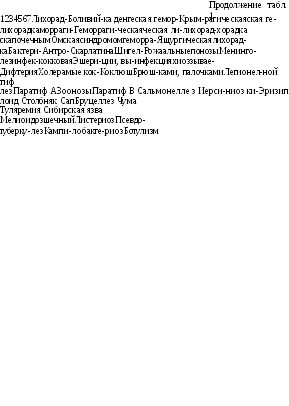
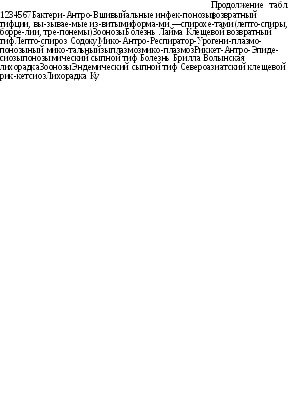
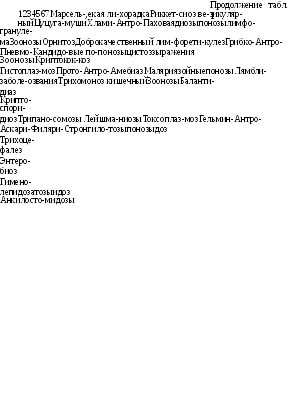
Таблица!. Классификация инфекционных болезней
|
Преимущественный механизм передачи |
||||||
|
Этиологические факторы |
Антропо-нозы или ЗООНОЗЫ |
Воздушно-капельный |
Фекаль-но-ораль-ный |
Трансмиссивный |
Раневой и иноку-ляцион- |
Множественный |
|
Инфекция, |
||||||
|
Парагрипп | ||||||
|
Риновирус- |
энтериты |
мая виру- |
||||
|
ная инфек- |
сом прос- |
|||||
|
того герпе- |
||||||
|
Аденовирус- | ||||||
|
ная инфек- |
Цитомега- |
|||||
|
ловирусная |
||||||
|
Респиратор- |
инфекция |
|||||
|
но-синцити- | ||||||
|
альная ин- | ||||||
|
Краснуха Эпидемиче- |
ные гепатиты А, Е, F | |||||
|
ский паро- | ||||||
|
Инфекция, | ||||||
|
вызываемая | ||||||
|
Натуральная | ||||||
|
леоз инфек- | ||||||
|
Клещевой энцефалит Японский энцефалит Желтая лихорадка |
Бешенство |
Лихорадка Ласса Лихорадка Эбола Лихорадка Марбурга Аргентинская геморрагическая лихорадка |
||||

Принципы диагностики инфекционных болезней
Диагноз (греч. diagnosis - познание, знание) - медицинское заключение о состоянии здоровья обследуемого, об имеющемся заболевании (травме) или о причине смерти, выраженное в терминах, обозначающих название болезни, ее форму, вариант течения, тяжесть и т.д.
Установление диагноза - сложный процесс, результат которого свидетельствует о квалификации врача, умении его логически мыслить, анализировать отдельные признаки болезни и лабораторные данные, обобщать их в синдромы и делать достоверный вывод.
Диагностирование состоит из нескольких этапов, и важнейший из них - это сбор анамнеза, который следует выполнять последовательно и очень внимательно. Общий анамнез включает в себя жалобы больного, анамнез болезни, эпидемиологический анамнез, анамнез жизни.
Жалобы больного на момент осмотра его врачом - первый шаг к установлению диагноза. Врач должен внимательно и терпеливо выслушать больного, а при необходимости - задать наводящие и дополнительные вопросы. Но ни в коем случае нельзя «выжимать» из больного жалобы, которые подтверждали бы сложившееся у врача мнение о состоянии больного. Лучше, если врач, впервые встретившись с больным, сначала сам внимательно расспросит и осмотрит его и лишь потом, если возникнет необходимость, ознакомится с документами, выписками, анализами, заключениями других специалистов. Тогда его выводы будут беспристрастными.
Анамнез болезни врач собирает очень подробно, обращая внимание на характер и очередность возникновения основных клинических симптомов, сопоставляя соответствие жалоб периоду болезни и состоянию больного. Важно знать, какие препараты больной принимал во время данного заболевания, их эффективность. Это может оказать в дальнейшем помощь не только при выборе оптимальной лечебной тактики, но и при обосновании диагноза, объяснить появление или отсутствие некоторых клинических симптомов.
Эпидемиологический анамнез особенно важен при инфекционных заболеваниях. Он позволяет связать анамнез болезни с определенной эпидемической ситуацией (например, общение с больным вирусным гепатитом А, гриппом с учетом инкубационного периода этих заболеваний) или отвергнуть какую-то группу инфекционных болезней на ос-
новании их эндемичности. Обязательно врач выявляет возможные пути заражения, крут контактных лиц, что при необходимости позволяет срочно провести профилактические мероприятия в очаге.
Изучая анамнез жизни, врач уточняет, какие инфекционные и неинфекционные заболевания перенес пациент, в какие сроки, так как есть заболевания, которые дают пожизненный иммунитет (корь, краснуха), а есть такие, которые могут рецидивировать (герпетическая инфекция, рожа), некоторые могут возникать повторно, поскольку стойкий иммунитет после них не формируется (дифтерия, грипп). Наличие у больного других, неинфекционных, заболеваний (хронический нефрит, язвенная болезнь, миокардит) может существенно сказаться на клинической картине инфекционного заболевания и затруднить постановку правильного диагноза. Врач собирает сведения о прививках: когда и от каких болезней пациент прививался, были ли при этом реакции. Уточняет, на какие медикаменты, пищевые продукты и другие факторы он реагирует в форме патологических реакций и в чем это выражается. Детальный аллергологический анамнез особенно важен ввиду частых у инфекционных больных аллергических реакций. Очень важно знать, получает ли больной на данный момент какую-либо терапию в связи с наличием у него хронической патологии (нефрит, язвенная болезнь, ИБС, сахарный диабет), поскольку возникшее инфекционное заболевание может потребовать существенной коррекции лечения (изменение дозы, отмена прежней терапии в связи с несовместимостью медикаментов или неблагоприятным влиянием принимаемых больным лекарств на течение инфекционного процесса).
Следующий этап - осмотр больного. Собственно, осмотр начинается уже в момент беседы врача с больным, во время которой врач обращает внимание на поведение больного (эйфория, заторможенность, ориентация в окружающем), положение в постели (вынужденное, активное), характер дыхания (нормальное, одышка), окраску губ, лица, склер, верхних конечностей, наличие высыпаний на лице, губах, конечностях и других участках тела.
Затем врач приступает к детальному осмотру больного последовательно: кожа (цвет, наличие и характер сыпи и других образований), слизистые оболочки (цвет, отечность, энантема), миндалины, язык. Осматривает суставы, их подвижность, обращая внимание на симметричность поражений, наличие местной гиперемии кожи, пастозности, отечности суставов. Внимательно осматривает грудную клетку, обращая внимание на ее подвижность, симметричность, участие в дыхании; при осмотре живота - на его размеры, форму, участие в дыхании, наличие на поверхности патологических образований (сыпь, кровоизлияния, расширенные вены и пр.).
Пальпаторно врач определяет размеры, плотность, болезненность всех доступных пальпации лимфатических узлов. Пальпирует живот по классическому методу Образцова-Стражеско, уточняя состояние кишечника (вздутие, болезненность и ее локализация, усиленная перистальтика, спазм кишечника), размеры печени и селезенки, пальпирует зону проекции желчного пузыря, поджелудочной железы.
При необходимости проверяются специальные симптомы (Падалки, Воскресенского, Пастернацкого и т.д.).
Перкуторно врач выявляет характер звука над легкими, аускульта-тивно - наличие патологических изменений. Аускультацию сердца проводит по классическим точкам, обращая внимание на ясность и чистоту тонов сердца, сопоставляя частоту пульёса, температуру, артериальное давление.
Даже при отсутствии жалоб больного на головную боль и явных признаков поражения нервной системы следует проверять хотя бы наличие менингеальных знаков и патологических рефлексов, симметричность рефлексов, чувствительность и др.
После такого осмотра врач имеет достаточно информации о больном и может приступать к формированию (созданию) предварительного диагноза, который и определит характер дальнейших диагностических и лечебных мероприятий.
«Во времени рассматривай симптом,
Что было, есть и быть чему потом...
Познай, что есть, и предскажи, что будет:
Врач по симптомам о болезни судит,
Затем из них выводит он причины -
И в том основа нашей медицины.
Об общих и о местных говорят
Симптомах. Их известен целый ряд...» Эти слова бессмертного Авиценны являются руководством для каждого врача. Действительно, при обосновании диагноза одно из важнейших правил - во времени рассматривать симптом, помнить о цикличности инфекционных болезней и о соответствии клинических симптомов определенному периоду болезни.
Что же такое симптомы общие и местные, о которых пишет Авиценна?
Местные (чаще это специфические) симптомы обусловлены преимущественной локализацией возбудителя в организме. Так, при гриппе обязательным будет катаральный синдром, связанный с локализацией вируса в дыхательных путях, при дизентерии - спазм дистального отдела кишечника, обусловленный локализацией возбудителя в этом отделе.
Общие - неспецифические симптомы - обычно являются проявлением токсикоза, они имеют общие для большинства инфекционных болезней черты, чаще всего это:
лихорадка;
головная и мышечная боль;
слабость и т.д.
Лихорадка - защитно-приспособительная реакция организма, возникающая в ответ на действие патогенных раздражителей и выражающаяся в перестройке терморегуляции.
Центр терморегуляции находится в гипоталамусе. При инфекционном заболевании возбудитель или токсин действует на моноциты, в результате чего образуется эндогенный пироген (интерлейкин-1), воздействующий на центр терморегуляции. Характер температурной кривой, ее динамика под действием медикаментов, сопоставление лихорадки и сроков заболевания могут служить в совокупности с другими (особенно специфическими) признаками довольно надежными диагностическими и прогностическими критериями.
Различают следующие типы лихорадок:
С учетом высоты температурной реакции:
субфебрильная (до 38 °С);
умеренная (от 38 до 39 °С);
высокая (39-41 °С);
гиперпиретическая (выше 41 °С). По характеру температурной реакции:
извращенная (febris inversa) - утренняя температура выше вечерней;
неправильная (f.irregularis) - нет закономерности во времени подъемов и спадов температуры;
перемежающаяся (f.intermittens) - чередуются периоды повышенной температуры с периодами нормальной или даже значительно пониженной;
ремиттирующая, послабляющая (f.remittens) - возникают суточные колебания температуры в пределах 1-1,5 °С без снижения до нормы;
постоянная (f.continua) - суточные колебания температуры составляют не более 0,5-1 °С;
гектическая, изнуряющая (f.hectica) - суточные колебания температуры достигают 2-3 °С и более;
ундулирующая, волнообразная (f.undulans) - происходит постепенный подъем температуры, в течение нескольких дней она сохраняется, затем постепенно снижается до субфебрильных показателей, но не до нормы, а затем следует очередная волна лихорадки. Классическим примером является Боткинский тип лихорадки при брюшном тифе;
рецидивирующая (f.recidiva) - после снижения температуры до нормы на один или несколько дней следует снова подъем ее на различный срок с дальнейшим падением до нормы (например, при малярии, возвратном тифе).
Лихорадка - далеко не обязательный признак инфекционного заболевания. Например, такие болезни, как холера, вирусный гепатит В, многие гельминтозы протекают без лихорадки, для некоторых (вирусный гепатит А) она характерна лишь в определенный период болезни. Вместе с тем, лихорадка может наблюдаться при многих неинфекционных заболеваниях.
Головная боль может быть проявлением общей интоксикации (брюшной тиф), поражения сосудов мозга и нарушения питания мозга (тропическая малярия, сыпной тиф), повышения внутричерепного давления при заболеваниях, сопровождающихся выраженной интоксикацией. По данным В.Н.Шток (1988), головная боль является единственным или ведущим симптомом по крайней мере при 45 болезнях, большинство из которых не являются инфекционными. Поэтому в клинике инфекционных болезней этот симптом следует оценивать в совокупности с другими признаками. Но головная боль может быть специфическим симптомом, когда речь идет о таких заболеваниях, как менингит, энцефалит. В таких случаях возбудитель локализуется в ЦНС (в оболочке, веществе мозга), что и получает соответствующее клиническое отражение.
Мышечная боль может быть разлитой или локализованной. Для большинства инфекционных болезней, сопровождающихся токсикозом, умеренная разлитая мышечная боль является практически постоянным симптомом, в значительной степени коррелирующим со степенью интоксикации. Основные причины ее возникновения - гипоксия тканей, действие токсических субстанций, циркулирующих в крови.
Следует, однако, помнить, что локализованная мышечная боль может быть специфическим симптомом при некоторых инфекционных болезнях, указывая на избирательную локализацию возбудителя. Так, при трихинеллезе появляется сильная боль в икроножных мышцах, обусловленная проникновением туда личиночных стадий гельминтов. Боль в области раны при столбняке может быть первым его симптомом. При повреждении межреберных мышц энтеровирусами возникает сильнейшая боль при дыхании и пальпации этих мышц.
Проявлением общеинтоксикационного синдрома могут быть также слабость, головокружение, тошнота, отсутствие аппетита, бессонница. Но слабость, головокружение могут быть и проявлением гипово-лемии, а тошнота, отсутствие аппетита - признаком поражения органов дигестивной системы. Никогда нельзя строить диагноз на одном синдроме и тем более - симптоме. Только совокупность их, установление логической связи между ними с учетом периода болезни и тяжести состояния больного, вычленение специфических симптомов дает возможность врачу обосновать предварительный диагноз, который и определит дальнейший объем обследования и характер лечения.
Лабораторные исследования - следующий этап установления диагноза.
Гемограмма (общий анализ крови), урограмма (общий анализ мочи) и копроцитограмма (общий анализ кала) относятся к числу обязательных.
Гемограмма имеет свои особенности в зависимости от этиологии заболевания (вирусная или бактериальная), периода болезни (лейкопения в период разгара брюшного тифа, умеренная эозинофилия наблюдается при кишечных гельминтозах, гиперэозинофилия характерна для миграционной стадии их). Сдвиг формулы крови влево до палочко-ядерных и юных форм, токсическая зернистость нейтрофильных гра-нулоцитов - показатели тяжести процесса. Длительно протекающие инфекционные заболевания нередко сопровождаются анемией, которая может возникать также и при заболеваниях, осложненных кровотечением (лептоспироз, ГЛПС). Но следует помнить, что на гемограмму значительное влияние может оказывать сопутствующий патологический процесс (особенно наличие хронических очагов инфекции, иммунодефицит). При обезвоживании организма (такие состояния наблюдаются при повышенной потливости, многократной рвоте, диарее, недостаточном приеме жидкости) следует определять гематокрит, иначе боль в животе и выявляющийся при этом ложный лейкоцитоз могут послужить основанием для госпитализации больного в хирургическое отделение. Иногда при тяжелом течении бактериальной инфекции может наблюдаться лейкопения (количество лейкоцитов менее 3,0*10 9 /л). Нередко это зловещий прогностический признак, свидетельствующий о невозможности мобилизовать резервы организма на борьбу с инфекцией. Чаще всего бывает такое у алкоголиков, больных сахарным диабетом, пациентов в терминальной стадии ИТШ, больных с иммунодефицитом. Исследование гемограммы в динамике позволяет оценить эффективность лечения, своевременно выявить осложнения, прогнозировать исходы.
Урограмма при большинстве инфекционных болезней либо не изменена, либо появляются признаки, свидетельствующие о незначительных или умеренных токсических нарушениях в виде следов белка, единичных эритроцитов, цилиндров. Но характерные изменения урограм-мы могут появиться при целом ряде инфекционных болезней (лепто спирозе, малярии, ГЛПС и др.). Возникающие при этом изменения очень помогают в диагностике, а динамика их позволяет прогнозировать течение и исход болезни.
Копроцитограмма, как правило, ограничивается поисками яиц гельминтов. При кишечных инфекциях следует обращать внимание на характер (жидкий или оформленный), вид (наличие крови, слизи и дру
Кроме крови и мочи, объектом исследования являются и другие биологические жидкости - желчь, асцитическая, спинномозговая, плевральная жидкость. Однако их получение для исследования далеко не безразлично для организма, более того, оно может быть опасно. Например, дуоденальное зондирование на 3-й неделе брюшного тифа может спровоцировать такое тяжелое осложнение, как перфорация брюшнотифозной язвы, а при вирусном гепатите в период разгара болезни - нарастание холестатического или даже цитолитического синдрома. Неосторожно проведенная спинномозговая пункция без предварительного осмотра глазного дна и оценки тяжести состояния больного может привести к вклинению продолговатого мозга в большое затылочное отверстие (в случае невыявленного отека мозга). Необходимость этих процедур должна быть четко обоснована, и когда они показаны, информативность их может быть очень велика.
четко знать локализацию возбудителя в определенный период болезни. Это определит тот материал, который необходим для исследования, его количество. Так, при брюшном тифе с первого и до последнего дня лихорадочного периода для посева берут кровь, со 2-й недели - мочу и кал, перед выпиской из стационара - желчь; при лептоспирозе лептоспиры могут быть обнаружены в спинномозговой жидкости даже при отсутствии менингеальных знаков у больного на 1-й неделе, тогда как уже со 2-й недели развивается менингит асептический;
проводить бактериологическое исследование необходимо до назначения антибактериальной терапии, поскольку даже однократный
Инфекционные (заразные) болезни – это болезни, возникающие вследствие внедрения в макроорганизм (человек, животное, растение) живого специфического возбудителя инфекции (бактерии, вирус, грибок и др.).
Классификация инфекционных заболеваний представлена в табл. 3.
Таблица 3. Классификация инфекционных заболеваний
Процесс распространения инфекционных болезней – сложное явление, на которое помимо чисто биологических моментов (свойств возбудителя и состояния организма человека) огромное влияние оказывают и социальные факторы: плотность населения, условия жизни, культурные навыки, характер питания и водоснабжения, профессия и т. д.
Процесс распространения инфекционных болезней состоит из трех взаимодействующих звеньев:
Источника инфекции, выделяющего микроба-возбудителя или вируса;
Механизма передачи возбудителей инфекционных болезней;
Восприимчивости населения.
Без этих звеньев новые случаи заражения инфекционными болезнями возникнуть не могут.
Источником инфекции при большинстве болезней является человек или больное животное, из организма которых возбудитель выводится тем или иным физиологическим (выдох, мочеиспускание, дефекация) или патологическим (кашель, рвота) путем.
Интенсивность выделения возбудителей в разные периоды болезни различна. При некоторых болезнях они начинают выделяться уже в конце инкубационного периода (корь у человека, бешенство у животных и др.). Однако наибольшее эпидемическое значение при всех острых инфекционных заболеваниях имеет разгар заболевания, когда выделение микробов происходит особенно интенсивно.
При ряде инфекционных болезней (брюшной тиф, паратифы, дизентерия, дифтерия) возбудители продолжают выделяться и в период выздоровления. Даже после выздоровления человек долгое время может оставаться источником инфекции. Таких людей называют бактерионосителями. Кроме этого, наблюдаются и так называемые здоровые бактерионосители – люди, которые сами не болели либо перенесли заболевание в легчайшей форме, в связи с чем оно осталось нераспознанным.
Бактерионоситель – это практически здоровый человек, выделяющий тем не менее возбудителей болезни. Различают острое носительство, если оно, как, например, при брюшном тифе, длится 2 – 3 месяца, и носительство хроническое, когда переболевший в течение десятков лет выделяет возбудителя во внешнюю среду.
Бактерионосители представляют собой наибольшую эпидемиологическую опасность. Вот почему так важно обращаться к врачу и совершенно недопустимо переносить заболевание на ногах, рассеивая вокруг себя возбудителей болезни (особенно часто это наблюдается у больных гриппом).
Инфекционные болезни характеризуются интенсивностью развития и распространения (эпидемический процесс).
Эпидемический (эпизоотический, эпифитотический) процесс – это непрерывный процесс возникновения и распространения инфекционных болезней человека (животных, растений), поддерживаемый наличием и взаимодействием трех составных элементов: источника возбудителя инфекционной болезни; путей передачи возбудителей инфекции; восприимчивых к данному возбудителю людей, животных, растений.
После того как возбудитель выделяется из источника инфекции (зараженного организма) во внешнюю среду, он может погибнуть либо на длительное время сохраниться в ней, пока не попадет к новому носителю. В цепи перемещения возбудителя от больного к здоровому большое значение имеют сроки пребывания и способность существования возбудителя во внешней среде. Именно в этот период, пока они еще не перешли к другому носителю, возбудители болезни легче подвергаются уничтожению. На многих из них губительно действуют солнечные лучи, свет, высушивание. Очень быстро, в течение нескольких минут, во внешней среде погибают возбудители гриппа, эпидемического менингита, гонореи. Другие микроорганизмы, наоборот, устойчивы к внешней среде.
В передаче возбудителей участвуют различные составляющие внешней среды: вода, воздух, пищевые продукты, почва и т.д., которые называются факторы передачи инфекции.
Пути передачи возбудителей инфекционных болезней чрезвычайно разнообразны. В зависимости от механизма и путей передачи инфекции они могут быть объединены в четыре группы.
Контактный путь передачи (через наружный покров) возможен в тех случаях, когда возбудители передаются через соприкосновение больного или его выделений со здоровым человеком. Различают прямой контакт, т.е. такой, при котором возбудитель передается при непосредственном соприкосновении источника инфекции со здоровым организмом (укус или ослюнение человека бешеным животным, передача венерических болезней половым путем и т.д.), и непрямой контакт, при котором инфекция передается через предметы домашнего и производственного обихода (например, человек может заразиться сибирской язвой через меховой воротник или другие меховые и кожаные изделия, загрязненные бактериями сибирской язвы).
При фекалъно-оральном механизме передачи возбудители болезней выделяются из организма людей с фекалиями, а заражение происходит через рот с пищей и водой, если те загрязнены.
Пищевой путь передачи инфекционных болезней является одним из наиболее частых. Этим путем передаются как возбудители бактериальных инфекций (брюшной тиф, паратифы, холера, дизентерия, бруцеллез и др.), так и некоторых вирусных заболеваний (болезнь Боткина, полиомиелит и др.). При этом возбудители могут попасть на пищевые продукты различными путями. Не требует объяснения роль грязных рук: инфицирование может произойти как от больного человека или бактерионосителя, так и от окружающих лиц, не соблюдающих правил личной гигиены. Если их руки загрязнены фекалиями больного или бактерионосителя, заражение неизбежно. Кишечные инфекционные болезни недаром называют болезнями грязных рук.
Заражение может произойти и через инфицированные продукты животных (молоко и мясо бруцеллезных коров, мясо животных или куриные яйца, содержащие сальмонеллезные бактерии и т.д.). Возбудители болезней могут попасть на туши животных при разделке на загрязненных бактериями столах, при неправильном хранении и транспортировке и т.д. При этом надо помнить, что пищевые продукты не только сохраняют микробы, но и могут служить питательной средой для размножения и накопления микроорганизмов (молоко, мясные и рыбные продукты, консервы, различные кремы).
Возбудители болезней часто распространяются летающими насекомыми-передатчиками, птицами; это так называемый трансмиссивный путь. В одних случаях насекомые могут быть простыми механическими переносчиками микробов. В их организме не происходит развития и размножения возбудителей. К ним относятся мухи, переносящие возбудителей кишечных инфекций с фекалиями на пищевые продукты. В других случаях в организме насекомых происходит развитие или размножение возбудителей (вошь – при сыпном и возвратном тифе, блоха – при чуме, комар – при малярии). В таких случаях насекомые являются промежуточными хозяевами, а основными резервуарами, т.е. источниками инфекции, служат животные или больной человек. Наконец, возбудитель может длительно сохраняться в организме насекомых, передаваясь зародышевым путем через откладываемые яйца. Так передается от одного поколения клещей следующему вирус таежного энцефалита.
Одним из видов болезни, передаваемой больными птицами, является птичий грипп. Птичий грипп – это инфекционная болезнь птиц, вызываемая одним из штаммов вируса гриппа типа А. Переносчиками вируса являются перелетные птицы, в желудке которых и прячутся смертоносные бактерии, но сами птицы не болеют, а вот поражает вирус именно домашнюю птицу (кур, уток, индюшек). Заражение происходит при контакте с загрязненным птичьим пометом.
Для некоторых инфекций путем передачи является почва, откуда микробы проникают в источники водоснабжения. Для спорообразующих микробов (сибирская язва, столбняк и другие раневые инфекции) почва бывает местом длительного хранения.
Индивидуальная профилактика инфекционных заболеваний предусматривает соблюдение правил личной гигиены в быту и на производстве, общественная профилактика включает систему мероприятий по охране здоровья коллективов.
Мероприятия в отношении источника инфекции, направленные на его обезвреживание (или устранение);
Мероприятия в отношении механизма передачи, проводимые с целью разрыва путей передачи;
Мероприятия по повышению невосприимчивости населения.
К общим мероприятиям по профилактике инфекционных заболеваний относятся государственные мероприятия, направленные на повышение материального благосостояния, улучшение медицинского обеспечения, условий труда и отдыха населения, а также санитарно-технические, агролесо-технические, гидротехнические и мелиоративные комплексы работ, рациональная планировка и застройка населенных пунктов и многое другое, что способствует успехам в ликвидации инфекционных болезней.
Лечение инфекционных больных должно быть комплексным и основываться на тщательном анализе состояния больного. Организм каждого больного имеет свои индивидуальные особенности, обусловливающие своеобразие течения болезни, что необходимо учитывать при назначении лечения. Поэтому лекарства и другие терапевтические средства назначает только врач после тщательного исследования заболевшего.
>>ОБЖД: Основные инфекционные заболевания, их классификация и профилактика
Основные инфекционные болезни их классификация и профилактика.
Инфекционные болезни - это группа болезнеи, которые вызываются специфическими возбудителями: болезнетворными бактериями, вирусами, простейшими грибками.
Непосредственной причиной возникновения инфекционной болезни является внедрение в организм человека болезнетворных возбудителей и вступление их во взаимодействие с клетками и тканями организма. Иногда возникновение инфекционной болезни может быть вызвано попаданием в организм, главным образом с пищей, токсинов болезнетворных возбудителей.
Тяжесть течения, клинические особенности и исход инфекционной болезни в большой степени зависят от состояния организма человека, его физиологических особенностей и состояния иммунной системы. Люди, ведущие здоровый образ
жизни, менее подвержены инфекционным болезням и более успешно их переносят,
Большинству инфекционных болезней свойственна цикличность развития. Различают следующие периоды развития болезни: инкубационный (скрытый), начальный, основных проявлений болезни и угасания симптомов болезни (выздоровление).
Инкубационный период - это промежуток времени от момента заражения до появления первых клинических симптомов заражения.
Для каждой инфекционной болезни существуют определенные пределы продолжительности инкубационного периода, которые могут составлять от нескольких часов (при пищевых отравлениях) до одного года (при бешенстве) и даже нескольких лет.
Начальный период сопровождается общими проявлениями инфекционной болезни: недомоганием, часто ознобом, повышением температуры тела, головной болью, иногда тошнотой, т. е. признаками болезни, не имеющими сколько-нибудь четких специфических особенностей. Начальный период наблюдается не при всех болезнях и длится, как правило, несколько суток.
Период основных проявлений болезни характеризуется возникновением наиболее существенных и специфических симптомов данной болезни. В этот период может наступить смерть больного или, если организм справился с действием возбудителя, болезнь переходит в следующий период - выздоровление.
Период угасания симптомов болезни характеризуется постепенным исчезновением основных симптомов. Клиническое выздоровление почти никогда не совпадает с полным восстановлением жизнедеятельности организма.
Выздоровление может быть полным, когда все нарушенные функции организма восстанавливаются, или неполным, если сохраняются остаточные явления.
Содержание урока конспект уроку и опорный каркас презентация урока акселеративные методы и интерактивные технологии закрытые упражнения (только для использования учителями) оценивание Практика задачи и упражнения,самопроверка практикумы, лабораторные, кейсы уровень сложности задач: обычный, высокий, олимпиадный домашнее задание Иллюстрации иллюстрации: видеоклипы, аудио, фотографии, графики, таблицы, комикси, мультимедиа рефераты фишки для любознательных шпаргалки юмор, притчи, приколы, присказки, кроссворды, цитаты Дополнения внешнее независимое тестирование (ВНТ) учебники основные и дополнительные тематические праздники, слоганы статьи национальные особенности словарь терминов прочие Только для учителейОсновы медицинских знаний и здорового образа жизни December 5th, 2010
Основные инфекционные болезни, их классификация и профилактика
Инфекционные болезни - - это группа болезней, которые вызываются специфическими возбудителями: болезнетворными бактериями, вирусами, простейшими грибками.
Профилактика инфекционных заболеваний - комплекс мероприятий, направленных на обеспечение высокого уровня здоровья людей, их творческого долголетия, устранения причин заболеваний, улучшение условий труда, быта и отдыха населения, охрану окружающей среды.
Непосредственной причиной возникновения инфекционной болезни является внедрение в организм человека болезнетворных возбудителей и вступление их во взаимодействие с клетками и тканями организма.
Иногда возникновение инфекционной болезни может быть вызвано попаданием в организм, главным образом с пищей, токсинов болезнетворных возбудителей.
Ветряная оспа, грипп, дифтерия, коклюш, корь, краснуха, оспа натуральная, скарлатина
III. Кровяные инфекции
Возвратный тиф эпидемический (вшивый), окопная лихорадка, сыпной тиф.
Вирусный гепатит В, вирусный гепатит С, вирусный гепатит D, ВИЧ-инфекция, гонорея, рожа, сифилис, трахома
Инфекционные болезни, к возбудителям которых восприимчив человек (зоонозы)
**************************************** *********************
I. Кишечные инфекции
Ботулизм, бруцеллез, сальмонеллез
II. Инфекции дыхательных путей
Геморрагическая лихорадка с почечным синдромом, орнитоз.
III. Кровяные инфекции
Блошиный тиф эпидемический, возвратный тиф клещевой, желтая лихорадка, клещевой энцефалит, комариный энцефалит, туляремия, чума.
IV. Инфекции наружных покровов
Бешенство, сап, сибирская язва, столбняк, ящур.
Тяжесть течения, клинические особенности и исход инфекционной болезни в большей степени зависят от состояния организма человека, его физиологических особенностей и состояния иммунной системы.
Люди, ведущие здоровый образ жизни, менее подвержены инфекционным болезням и более успешно их переносят
Большинству инфекционных заболеваний свойственна цикличность развития.
Различают следующие периоды развития болезни:
инкубационный (скрытый), начальный, основных проявлений болезни и угасание симптомов болезни (выздоровление).
Инкубационный период - это промежуток времени от момента заражения до появления первых клинических симптомов заражения.
Для каждой инфекционной болезни существуют определенные пределы продолжительности инкубационного периода, которые могут составлять от нескольких часов (при пищевых отравлениях) до одного года (при бешенстве) и даже нескольких лет.
Например, инкубационный период при бешенстве составляет от 15 до 55 дней, но может иногда затянуться до года и больше.
Начальный период сопровождается общими проявлениями инфекционной болезни: недомоганием, часто ознобом, повышением температуры тела, головной болью, иногда тошнотой, т.е. признаками болезни, не имеющими сколько-нибудь четких специфических особенностей.
Начальный период наблюдается не при всех болезнях и длится, как правило, несколько суток.
Период основных проявлений болезни характеризуется возникновением наиболее существенных и специфических симптомов данной болезни.
В этот период может наступить смерть больного или, если организм справится с действием возбудителя, болезнь переходит в следующий период – выздоровление.
Период угасания симптомов болезни
характеризуется постепенным исчезновением основных симптомов.
Клиническое выздоровление почти никогда не совпадает с полным восстановлением жизнедеятельности организма.
Выздоровление может быть полным, когда все нарушенные функции организма восстанавливаются, или неполным, если сохраняются остаточные явления.
Для своевременной профилактики инфекционных заболеваний ведется регистрация возникновения заболеваний.
В нашей стране обязательной регистрации подлежат заболевания
>туберкулезом,
>брюшным тифом,
>паратифом А,
>сальмонеллезом,
>бруцеллезом,
>дизентерией,
>вирусными гепатитами,
>скарлатиной,
>дифтерией,
>коклюшем,
>гриппом,
>корью,
>ветряной оспой,
>сыпным тифом,
>малярией,
>энцефалитами,
>туляремией,
>бешенством,
>сибирской язвой,
>холерой,
>ВИЧ-инфекцией и др.
Профилактика инфекционных заболеваний
Профилактика подразумевает проведение оздоровительных мероприятий, направленных на повышение иммунитета организма человека для поддержания его невосприимчивости к инфекционным болезням.
Иммунитет - это невосприимчивость организма к инфекционным и неинфекционным агентам и веществам, обладающим антигенными свойствами.
Такими агентами могут быть бактерии, вирусы, некоторые ядовитые вещества растительного и животного происхождения и другие продукты, чужеродные для организма.
Иммунитет обеспечивается комплексом защитных реакций организма, благодаря которым поддерживается постоянство внутренней среды организма.
Различают два вида иммунитета: врожденный и приобретенный.
Врожденный иммунитет – передается по наследству, как и другие генетические признаки. (так, например, есть люди, невосприимчивые к чуме рогатого скота)
Приобретенный иммунитет возникает в результате перенесенной инфекционной болезни или после вакцинации (вакцинация – метод создания активного иммунитета против инфекционных болезней путем введения в организм человека специальных препаратов из ослабленных живых или убитых микроорганизмов – вакцин)
Приобретенный иммунитет по наследству не передается.
Он вырабатывается к определенному микроорганизму, попавшему в организм или введенному в него.
Различают активно и пассивно приобретенный иммунитет.
Активно приобретенный иммунитет возникает в результате перенесенного заболевания или после вакцинации.
Он устанавливается через 1-2 недели после заболевания и сохраняется относительно долго – годами и десятками лет.
Так после кори остается пожизненный иммунитет.
При других инфекциях, например при гриппе, активно приобретенный иммунитет сохраняется относительно недолго – в течение 1-2 лет.
Пассивно приобретенный иммунитет может быть создан искусственно – путем введения в организм антител (иммуноглобулинов), полученных от переболевших какой-либо инфекционной болезнью либо вакцинированных людей или животных.
Пассивно приобретенный иммунитет устанавливается быстро (через несколько часов после введения иммуноглобулина) и сохраняется непродолжительное время, в течение 3-4 недель. (Антитела – иммуноглобулины, синтезируемые в организме в ответ на воздействие антигена, нейтрализуют активность токсинов, вирусов, бактерий.)
Общие понятия об иммунной системе
Иммунная система – это совокупность органов, тканей и клеток, обеспечивающих развитие иммунного ответа и защиту организма от агентов, обладающих чужеродными свойствами и нарушающими постоянство состава и свойств внутренней среды организма.
К центральным органам иммунной системы относятся костный мозг и вилочковая железа, к периферическим – селезенка, лимфатические узлы и другие скопления лимфатической ткани.
Иммунная система мобилизует организм на борьбу с патогенными микробами, или вирусом.
В теле человека микроб-возбудитель размножается и выделяет яды – токсины.
Болезнь чаще всего проявляется в повышении температуры, учащении пульса и в общем ухудшении самочувствия.
Иммунная система мобилизует специфическое оружие против возбудителей инфекции – лейкоциты, которые вырабатывают активные химические комплексы – антитела.
ВЫВОДЫ
1. Инфекционные болезни – патологическое состояние человеческого организма, вызванное болезнетворной микрофлорой.
2. Причинами инфекционных заболеваний являются вирусы, но и многочисленные и разнообразные микроорганизмы.
3. У человека имеется иммунная система, которая мобилизует организм на борьбу с патогенными возбудителями и его токсинами.
4. Большинству инфекционных болезней свойственна цикличность развития.
5. Люди, ведущие здоровый образ жизни, менее подвержены инфекционным болезням и более успешно их переносят.
ВОПРОСЫ
1. Какие инфекционные заболевания возникают наиболее часто на территории РФ?
2. Что такое иммунитет? Назовите его основные виды. Кратко охарактеризуйте каждый из видов.
3. Какие мероприятия проводятся по профилактике инфекционных заболеваний? Для ответа используйте раздел «Дополнительные материалы».
4. К каким болезням у вас есть иммунитет?
5. Какой вид иммунитета на передается по наследству?
ЗАДАНИЯ
1. Из таблицы выберите инфекционные заболевания, наиболее часто возникающие в регионе вашего проживания.
2. Обобщите имеющиеся рекомендации специалистов по их профилактике.
3. Определите меры индивидуальной профилактики для каждого заболевания.
ТЕКСТ: Учебник «Основы безопасности жизнедеятельности» под редакцией А.Т. Смирнова, 2009 год, Москва, «Просвещение»
