थायरॉयड ग्रंथि के हाइपरप्लासिया: लक्षण और उपचार। थायरॉयड ग्रंथि के इस्थमस का हाइपरप्लासिया। थायरॉयड ग्रंथि के हाइपरप्लासिया का निदान
थायरॉयड ग्रंथि के हाइपरप्लासिया या अन्यथा गण्डमाला का अर्थ है अंग की मात्रा में अत्यधिक वृद्धि। गण्डमाला सौम्य प्रकृति की होती है। रोग के विकास का प्रारंभिक चरण शांति से आगे बढ़ता है, रोगी को आमतौर पर कोई विशेष समस्या महसूस नहीं होती है। और एक निश्चित बिंदु तक, रोग खतरनाक नहीं है, लेकिन एक गैर-खतरनाक बीमारी एक गंभीर ऑन्कोलॉजिकल समस्या में बदल सकती है यदि उपचार की उपेक्षा की जाती है।
कैंसर थाइरॉयड ग्रंथि, विशेष रूप से पैपिलरी, थायरो-निगलने वाली वाहिनी के अवशेष वाले बच्चों में वर्णित किया गया है। लिम्फोमा और थायरॉयड टेराटोमा के बाल चिकित्सा मामलों का भी वर्णन किया गया है। थायरॉइड कार्सिनोमा वाले बच्चों की तुलना में लड़कियां दोगुनी बार प्रभावित होती हैं। निदान की औसत आयु 9 वर्ष है, लेकिन यह जीवन के पहले वर्ष की शुरुआत में हो सकती है। रोग का पहला संकेत आमतौर पर एक अस्वस्थ थायरॉयड ग्रंथि या ग्रीवा नोड है। आस-पास के ऊतकों से जुड़ी एक बड़ी, कठोर गांठ की उपस्थिति, साथ ही वोकल कॉर्ड पाल्सी, थायराइड कैंसर के विकास के जोखिम कारक हैं।
रोग का निदान इतना दुर्लभ नहीं है। पृथ्वी ग्रह पर 740 मिलियन लोग इस समस्या से पीड़ित हैं।
कभी-कभी ऐसा होता है कि कई कारणों से अंतःस्रावी अंग में कुछ रोग परिवर्तन होते हैं। परिवर्तन से कोई असुविधा नहीं होती है। इसलिए, एक निश्चित बिंदु तक उन पर ध्यान नहीं दिया जाता है। पैथोलॉजी कभी-कभी दिखाई देने के बिना प्रगति करती है, लेकिन लक्षण निश्चित रूप से मौजूद होंगे।
सरवाइकल नाड़ीग्रन्थि की भागीदारी आमतौर पर प्रारंभिक निदान के समय मौजूद होती है। किसी भी अस्पष्टीकृत ग्रीवा लिम्फैडेनोपैथी में थायरॉयड ग्रंथि की जांच की आवश्यकता होती है, जिसमें कभी-कभी प्राथमिक ट्यूमर बहुत छोटा होता है; बायोप्सी परिणामों के आधार पर निदान लसीकापर्व. फेफड़े गर्दन के बाहर मेटास्टेस की सबसे आम साइट हैं। उनके लिए कोई नैदानिक अभिव्यक्तियाँ माध्यमिक नहीं हो सकती हैं; रेडियोलॉजिकल घुसपैठ फैलाना या गांठदार दिखाई देते हैं, खासकर ठिकानों पर।
उन्हें तपेदिक, हिस्टोप्लास्मोसिस या सारकॉइडोसिस के साथ भ्रमित किया जा सकता है। मेटास्टेसिस की अन्य साइटें मीडियास्टिनम, लंबी हड्डियां, खोपड़ी और कुल्हाड़ी हैं। लगभग सभी बच्चे यूथायरॉयड हैं, लेकिन शायद ही कभी एक कार्सिनोमा कार्यात्मक हो सकता है और लक्षण पैदा कर सकता है।
शरीर की स्वस्थ स्थिति, सभी अंगों का समन्वित कार्य पर्याप्त मात्रा में हार्मोन पर निर्भर करता है। जब परिवर्तन होते हैं, संश्लेषण विफल हो जाता है, तो थोड़ी देर बाद, एक प्रतिध्वनि की तरह, यह विफलता व्यवहार, थकान की अभिव्यक्तियों, सिरदर्द में परिलक्षित होती है। यह विकृति पहली बार में किसी भी तरह से प्रकट नहीं हो सकती है, लेकिन इसे तेज विकास घोषित किया जाना चाहिए।
थायरॉयड कार्सिनोमा के लिए इष्टतम उपचार अभी भी विकसित हो रहा है क्योंकि विभेदित थायरॉयड कार्सिनोमा है स्थायी बीमारीलंबे समय तक जीवित रहने के साथ। बड़े पैपिलरी कार्सिनोमा, फॉलिक्युलर कार्सिनोमा, या क्षेत्रीय लिम्फ नोड्स के साथ व्यवहार करते समय, पसंद का उपचार क्षेत्रीय लिम्फ नोड्स के उच्छेदन के साथ कुल थायरॉयडेक्टॉमी है।
गर्भाशय ग्रीवा का कट्टरपंथी विच्छेदन जारी है। थायराइडेक्टोमी आमतौर पर पृथक की एक खुराक के बाद किया जाता है। केवल कुल थायरॉयडेक्टॉमी से गुजरने वाले रोगियों की निगरानी रेडियोधर्मी आयोडीन के साथ एक सामान्य शरीर परीक्षा और प्लाज्मा थायरोग्लोबुलिन के मापन द्वारा की जा सकती है।
इस स्थिति में, एक असंतुलन होता है, और आगे के कार्य बदल जाते हैं। ग्रंथि थायराइड की आवश्यक मात्रा का उत्पादन नहीं करती है। इसलिए, इसकी कोशिकाएं गतिविधि दिखाना शुरू कर देती हैं, अर्थात निर्मित असंतुलन को खत्म करने के लिए वे गुणा करती हैं। लोगों में रोग का विकास विभिन्न तरीकों से होता है। कमजोर प्रतिरक्षा वाले लोगों में शिक्षा अधिक तेजी से बढ़ती है।
थायरॉयड कार्सिनोमा के किसी भी उपचार के लिए, सर्वाइकल लिम्फ नोड की भागीदारी वाले या बिना रोगियों में उत्तरजीविता या पुनरावृत्ति भिन्न नहीं दिखाई देती है। यहां तक कि सर्वाइकल या फेफड़े के मेटास्टेस के मरीज भी कई सालों तक जीवित रहे। 95% से अधिक रोगियों को प्रारंभिक उपचार के बाद 25 साल की उम्मीद है यदि ट्यूमर एक इंट्राट्रोइड था, व्यास में 2 सेमी से कम था, और एक बड़े वर्ग ए के रूप में वर्गीकृत किया गया था, ट्यूमर का आकार, दूर का फैलाव और उच्च ग्रेड एटिपिया उच्च संचयी मृत्यु दर से जुड़ा हुआ है।
बच्चों में एकान्त थायराइड नोड्यूल दुर्लभ हैं। आनुवंशिक कारक एटियलजि में हस्तक्षेप करते हैं। अधिकांश थायराइड नोड्यूल हैं सौम्य ट्यूमर. आवृत्ति प्राणघातक सूजनलगभग 15% है, संभवतः बच्चों के विकिरण के कम जोखिम के कारण। विकिरण के संपर्क में आने वाले बच्चों में, थायरॉयड ग्रंथि के सौम्य एडेनोमा और कार्सिनोमा की उच्च घटना होती है।
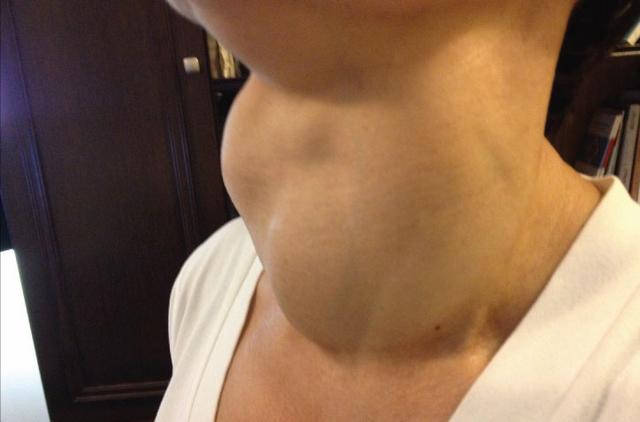
थायरॉयड ग्रंथि का हाइपरप्लासिया कभी-कभी इसके केवल एक हिस्से में ही प्रकट होता है। दो पालियों में से एक पर, किसी भी प्रकार की शिक्षा अपना विकास शुरू कर सकती है। यही है, यह फैलाना या गांठदार हो सकता है। इस मामले में, मापदंडों को बदलने से केवल एक ही प्रभावित होता है - सही हिस्सा, हालांकि, इस बात की कोई निश्चितता नहीं है कि ऐसी स्थिति बनी रहेगी। क्या कोशिका वृद्धि पूरे अंग पर कब्जा कर सकती है। जब हार दायां लोबचरण 3 पर पहुंच गया, इस मामले में गर्दन को एक विषम रूप से विकृत गठन प्राप्त होता है।
सौम्य विकार जो एकान्त थायरॉयड नोड्यूल के रूप में हो सकते हैं, उनमें सौम्य एडेनोमा, कोलाइड नोड्यूल, सरल पुटी, लिम्फोसाइटिक थायरॉयडिटिस, थायरॉयड फोड़ा, और विकास संबंधी असामान्यताएं जैसे कि थायरोग्लोसल डक्टल सिस्ट या हेमियाजेनेसिस शामिल हैं। एक थायरॉयड द्रव्यमान जो अचानक प्रकट होता है या जो आकार में बढ़ जाता है, उसे भी शांत किया जा सकता है। इसका परिणाम मृत्यु हो सकता है, लेकिन यह आमतौर पर दीर्घकालिक अस्तित्व है।
थायराइड कार्सिनोमा छिटपुट रूप से होता है, एक ऑटोसोमल प्रमुख पारिवारिक विकार के रूप में, और दो अलग ऑटोसोमल प्रमुख सिंड्रोम के घटकों के रूप में। जब ट्यूमर छिटपुट रूप से होता है, तो यह आमतौर पर गैर-केंद्रीय होता है, लेकिन पारिवारिक रूप में यह आमतौर पर बहुकेंद्रीय होता है और पैराफॉलिक्युलर सेल हाइपरप्लासिया के रूप में शुरू होता है।
यदि वृद्धि बाएं लोब पर बनाई गई थी, तो पूरी प्रक्रिया दाएं लोब की वृद्धि के समान है। बायां लोब दिल के करीब है। यदि एक कैंसरयुक्त घाव की प्रक्रिया उसके ऊतकों पर शुरू हो जाती है, तो मेटास्टेस हृदय को ही प्रभावित कर सकता है।
पैथोलॉजी के कई प्रकार हैं और प्रत्येक मामले में एक अलग परिदृश्य के अनुसार विकसित होता है।
इन परिवारों में जोखिम वाले रोगियों में थायरॉइड कार्सिनोमा ट्यूमर अक्सर पैल्पेशन, स्किंटिग्राफी या अल्ट्रासाउंड द्वारा पता लगाने के लिए बहुत छोटा होता है। कैंसर निदान मेरुदण्डसंबंधित ट्यूमर, विशेष रूप से फियोक्रोमोसाइटोमा की गहन खोज की सुविधा प्रदान करनी चाहिए। ऊंचा स्तरकैल्सीटोनिन जीन से जुड़े प्लाज्मा कैल्सीटोनिन या पेप्टाइड नैदानिक अभिव्यक्तियों का कारण नहीं बनते हैं। हालांकि, ये परीक्षण चयनात्मक पहचान और उपचार निगरानी के लिए उपयोगी हैं।
हाइपरप्लासिया या सी-सेल ट्यूमर आमतौर पर फियोक्रोमोसाइटोमा से पहले दिखाई देते हैं, जो आमतौर पर द्विपक्षीय होता है और कई हो सकता है। अधिवृक्क अधिवृक्क हाइपरप्लासिया फियोक्रोमोसाइटोमा से पहले जाना जाता है, लेकिन पता लगाने योग्य विलंबता अवधि कम है। हाइपरलकसीमिया देर से प्रकट होता है और हाइपरपैराथायरायडिज्म को इंगित करता है।
 थायराइड हाइपरप्लासिया इस प्रकार विकसित हो सकता है:
थायराइड हाइपरप्लासिया इस प्रकार विकसित हो सकता है:
- फैलाना देखो;
- नोडल दृश्य;
- फैलाना-गांठदार उपस्थिति।
थायरॉयड ग्रंथि का डिफ्यूज हाइपरप्लासिया एक समान विस्तार का सुझाव देता है। यह मुख्य रूप से शरीर में काफी लंबे समय तक आयोडीन की कमी के साथ प्रकट होता है। इसलिए, जितना संभव हो आयोडीन को अवशोषित करने और आवश्यक मात्रा में T3 और T4 का उत्पादन करने के लिए यह मात्रा में वृद्धि करता है। सबसे अधिक बार, एक फैलने वाली वृद्धि का निदान उन क्षेत्रों में किया जाता है जहां भोजन में पर्याप्त आयोडीन नहीं होता है।
पैराथायरायड ग्रंथियां बेसल सेल हाइपरप्लासिया या केवल हाइपरसेल्यूलरिटी दिखा सकती हैं। न्यूरोमा जीभ, ओरल म्यूकोसा, होंठ और कंजाक्तिवा पर अधिक आम हैं। थायरॉयड कैंसर पर परिधीय न्यूरोफिब्रोमा और भूरे रंग के दूध के धब्बे हो सकते हैं, और आंतों के नाड़ीग्रन्थि रोमाटोसिस आम है। तंत्रिका और नाड़ीग्रन्थि कोशिकाओं का फैलाना प्रसार छोटी और बड़ी आंत के श्लेष्म, सबम्यूकोसल, मायरिटोरियल और निचले प्लेक्सस के साथ-साथ अन्नप्रणाली में स्थित होता है। रोगी लम्बे, अरचनोडैक्टाइल और मार्फन जैसे हो सकते हैं।
निम्नलिखित कारक भी फैलाना गठन को भड़का सकते हैं:
- आनुवंशिक प्रवृतियां;
- खाद्य पदार्थों का उपयोग जो आयोडीन के अवशोषण को रोकते हैं: गोभी, शलजम, मक्का;
- कैल्शियम के अधिक सेवन से सेलेनियम, जस्ता, मैंगनीज की कमी होती है, यह स्थिति T3 और T4 के संश्लेषण में विफलता को भी भड़काती है;
- दवाएं जो आयोडीन के अवशोषण को कम करती हैं।
 छोटे गठन खतरनाक नहीं हैं, यह स्थिति कई लोगों में देखी जाती है, लेकिन एक लंबी विकास प्रक्रिया एक गंभीर समस्या को जन्म देगी - हाइपोथायरायडिज्म। और हाइपोथायरायडिज्म को उपचार की लंबी अवधि की आवश्यकता होगी। माइनर सेल विकास के लिए किसी विशेषज्ञ द्वारा पोषण और अवलोकन के नियमों के अनुपालन की आवश्यकता होती है।
छोटे गठन खतरनाक नहीं हैं, यह स्थिति कई लोगों में देखी जाती है, लेकिन एक लंबी विकास प्रक्रिया एक गंभीर समस्या को जन्म देगी - हाइपोथायरायडिज्म। और हाइपोथायरायडिज्म को उपचार की लंबी अवधि की आवश्यकता होगी। माइनर सेल विकास के लिए किसी विशेषज्ञ द्वारा पोषण और अवलोकन के नियमों के अनुपालन की आवश्यकता होती है।
पलकें मोटी और सूजी हुई हो सकती हैं, होंठ सूजे हुए और खिंचे हुए होते हैं, और जबड़ा दिखाई देता है। दूध पिलाने और चूसने में कठिनाई, दस्त, कब्ज और बौनापन शैशवावस्था या प्रारंभिक बचपन में शुरू हो सकता है, न्यूरोमा या अंतःस्रावी लक्षण प्रकट होने से कई साल पहले। इस ट्यूमर के परिचित रूपों की पहचान जोखिम वाले बच्चों के शुरुआती निदान के लिए मौलिक है।
इन सभी बच्चों में सर्जरी से पहले फियोक्रोमोसाइटोमा का चयनात्मक पता लगाया जाना चाहिए। मेटास्टेटिक घावों के हस्तक्षेप और पता लगाने के बाद रोग के विकासवादी अनुवर्ती के लिए कैल्सीटोनिन के स्तर की निगरानी उपयोगी है। जलन अक्सर तब देखी जाती है जब हाइपोथायरायडिज्म हाशिमोटो के थायरॉयडिटिस, आयोडीन की कमी, थायरॉयड एंजाइमों में आनुवंशिक दोष, गोजोट्रोपिक दवाओं, आयोडीन की कमी वाले क्षेत्रों में आहार गोइट्रोजन, या शायद ही कभी, थायरॉयड हार्मोन या रोग घुसपैठ एजेंटों के परिधीय प्रतिरोध के कारण होता है।
थायरॉयड ग्रंथि के गांठदार हाइपरप्लासिया - कभी-कभी एकल नोड्स द्वारा प्रकट होते हैं, कभी-कभी कई। यह माना जाता है कि हाइपोथायरायडिज्म उनके गठन को भड़का सकता है। गांठदार गण्डमाला सबसे खतरनाक है, क्योंकि हमेशा नोड्स के घातक होने का खतरा होता है।
डिफ्यूज़-नोडुलर पैथोलॉजी में विसरित विकास के साथ-साथ गांठदार गठन के साथ बहुत कुछ है। इस विकृति के विकास की अलग-अलग दरें हो सकती हैं।
प्राथमिक हाइपोथायरायडिज्म भी अज्ञातहेतुक हो सकता है। अमियोडेरोन, इसकी उच्च आयोडीन सामग्री के कारण, लगभग 8% रोगियों में नैदानिक महत्व के हाइपोथायरायडिज्म का कारण बनता है। रोगसूचक अमियोडेरोन-प्रेरित हाइपोथायरायडिज्म वाले हृदय रोगियों को लक्षणों से राहत के लिए मुश्किल से पर्याप्त मात्रा में थायरोक्सिन के साथ इलाज किया जाता है।
वे पुष्प myxedema, जो कम या ज्यादा दुर्लभ है, से लेकर हल्के हाइपोथायरायडिज्म तक हो सकते हैं, जो बहुत अधिक सामान्य है। प्रारंभिक: मुख्य लक्षण: थकान, सुस्ती और कमजोरी, जोड़ों का दर्द या myalgia; मांसपेशियों में ऐंठन, ठंड असहिष्णुता, कब्ज, शुष्क त्वचा, सरदर्दऔर मेनोरेजिया।
कभी-कभी नोड्स बढ़ते हैं और जल्दी बनते हैं, जबकि फैलाना विकास धीमा हो जाता है। एक अन्य विकल्प यह है कि विसरित वृद्धि तेजी से बढ़ती है, और नोड्स लगभग नहीं बढ़ते हैं। इसलिए, डिफ्यूज़-नोडुलर वेरिएंट को पूरी तरह से जांच की आवश्यकता होती है।
निदान अल्ट्रासाउंड मशीन पर एक परीक्षा के बाद किया जाता है। निदान शरीर की गतिविधि में परिवर्तन की उपस्थिति की पुष्टि करता है, जो सबसे अधिक संभावना है कि किसी प्रकार की बीमारी या कुपोषण से जुड़ा हो।
कोई भौतिक डेटा या बहुत कम डेटा नहीं हो सकता है। सुविधाओं में पतले, नाजुक शामिल हो सकते हैं: श्लेष्म झिल्ली की खराब मतली के साथ बालों का पतला होना और पीलापन। गहरी कण्डरा सजगता की वापसी में अक्सर देरी होती है। कुछ महिलाओं को एमेनोरिया होता है; दूसरों में - मेनोरेजिया: गैलेक्टोरिया हो सकता है। भौतिक निष्कर्षों में चेहरे और पलकों की सूजन, एक कैरोटेनोहेमोटिक रंग की त्वचा, भौहों के बाहरी आधे हिस्से का पतला होना, जीभ का मोटा होना, सख्त गूदे के साथ एडिमा और फुफ्फुस, पेरिटोनियल, पेरिकार्डियल और आर्टिकुलर गुहाओं में बहाव शामिल हैं।
हृदय की वृद्धि आमतौर पर पेरिकार्डियल इफ्यूजन के कारण होती है। हृदय गति धीमी है: धमनी दाबलगभग हमेशा सामान्य और निम्न, और यहां तक कि डायस्टोलिक उच्च रक्तचाप भी उपचार से दूर हो सकता है। हाइपोथायरायडिज्म में सच्चा मोटापा अपेक्षाकृत दुर्लभ है।
 पैथोलॉजी हार्मोनल संश्लेषण की कमी से जुड़ी है। हार्मोन की कमी की अवधि के दौरान, हाइपोथैलेमस की गतिविधि सक्रिय होती है, जो बढ़े हुए संश्लेषण को उत्तेजित करती है। श्रृंखला के आगे: बढ़ी हुई उत्तेजना कोशिका वृद्धि का कारण बनती है।
पैथोलॉजी हार्मोनल संश्लेषण की कमी से जुड़ी है। हार्मोन की कमी की अवधि के दौरान, हाइपोथैलेमस की गतिविधि सक्रिय होती है, जो बढ़े हुए संश्लेषण को उत्तेजित करती है। श्रृंखला के आगे: बढ़ी हुई उत्तेजना कोशिका वृद्धि का कारण बनती है।
प्रयोगशाला परीक्षणों में अन्य असामान्यताएं अक्सर देखी जाती हैं। हाशिमोटो के थायरॉयडिटिस के रोगियों में, थायरोक्सिन और थायरोग्लोबुलिन के खिलाफ एंटीबॉडी की मात्रा बढ़ जाती है।
- सीरम कोलेस्ट्रॉल, लीवर एंजाइम और क्रिएटिन किनसे में वृद्धि।
- सीरम प्रोलैक्टिन में वृद्धि।
- हाइपोनेट्रेमिया, हाइपोग्लाइसीमिया और एनीमिया।
थायराइड हाइपरप्लासिया के मुख्य लक्षण कारकों के दबाव में अपर्याप्त हार्मोनल स्राव के कारण होते हैं:
- पहला लक्षण आयोडीन का अपर्याप्त सेवन है।
- हार्मोनल परिवर्तन, संभवतः जन्मजात।
- गर्भावस्था की अवधि।
- प्रतिरक्षा की कमी की स्थिति।
- हाशिमोटो के गण्डमाला के निर्माण के दौरान।
- संक्रामक रोग, साथ ही संभावित जटिलताएं।
- पिट्यूटरी ग्रंथि या हाइपोथैलेमस पर घातक नवोप्लाज्म की उपस्थिति।
- प्रगतिशील ऑटोइम्यून बीमारियों की अगली कड़ी।
- कुछ दवाओं की कार्रवाई का परिणाम।
- विकिरण की क्रिया का परिणाम।
 समस्या के विकास के कारण को सटीक रूप से निर्धारित करना हमेशा संभव नहीं होता है। इस स्थिति को इडियोपैथिक कहा जाता है। वो सोचो संभावित कारणउसका रूप है भड़काऊ प्रक्रियाएंथायरॉयड ग्रंथि में होता है।
समस्या के विकास के कारण को सटीक रूप से निर्धारित करना हमेशा संभव नहीं होता है। इस स्थिति को इडियोपैथिक कहा जाता है। वो सोचो संभावित कारणउसका रूप है भड़काऊ प्रक्रियाएंथायरॉयड ग्रंथि में होता है।
अवसाद, प्राथमिक मनोविकृति और संरचनात्मक मस्तिष्क रोग के कुछ मामलों को गलती से myxedema समझ लिया गया है। वे ज्यादातर कार्डियक प्रकृति के होते हैं और उन्नत कोरोनरी धमनी रोग और कंजेस्टिव अपर्याप्तता के कारण होते हैं, जो एक बहुत ही जोरदार थायराइड ग्रंथि के कारण हो सकता है। संक्रमण के लिए संवेदनशीलता में वृद्धि।
लंबे समय से चली आ रही हाइपोथायरायडिज्म में मेगाकॉलन देखा गया है। पैरानॉयड भ्रम के साथ एक जैविक मनोविकृति है। शायद ही कभी, थायरॉयड उपचार से अधिवृक्क संकट उपजी है। हाइपोथायरायडिज्म बांझपन का एक दुर्लभ कारण है जो आमतौर पर थायराइड दवाओं के प्रति प्रतिक्रिया करता है। अनुपचारित हाइपोथायरायडिज्म वाली महिला में गर्भावस्था अक्सर गर्भपात में समाप्त होती है। दूसरी ओर, यदि हाइपोथायरायडिज्म के कारण है स्व - प्रतिरक्षी रोग, गर्भावस्था के दौरान इसमें सुधार हो सकता है।
निम्नलिखित कारकों के साथ इडियोपैथिक संभव है:
- वह अवधि जब रोग प्रतिरोधक तंत्रकमजोर। गर्भावस्था के दौरान जोखिम संभव है, बुजुर्गों में रजोनिवृत्ति से जुड़े शरीर में परिवर्तन।
- ऑटोइम्यून या ऑन्कोलॉजिकल रोग जो बहुत करीबी रिश्तेदारों से पीड़ित थे।
- दवाएं।
- रेडियोधर्मी पदार्थों की क्रिया।
लेवोथायरोक्सिन - दवापसंद। लेवोथायरोक्सिन को शरीर के टी3 में बदल दिया जाता है, जो सबसे सक्रिय थायराइड हार्मोन है, एंजाइमेटिक विनियमन के साथ जो रोगी के चयापचय की जरूरतों को बेहतर ढंग से पूरा करता है। बुजुर्ग रोगियों या कोरोनरी अपर्याप्तता वाले लोगों को लेवोथायरोक्सिन की कम खुराक के साथ इलाज किया जाता है।
प्रत्येक रोगी के लिए इष्टतम प्रभाव प्राप्त करने के लिए खुराक को समायोजित किया जाना चाहिए। उपयुक्त दृष्टिकोण मुख्य रूप से सावधानी से निर्धारित होता है नैदानिक मूल्यांकन. रोगी के ठीक होने के बाद, खुराक को काफी स्थिर मूल्य पर बनाए रखा जाता है।
सबसे अधिक बार, रोग का गठन लंबे समय तक आयोडीन युक्त उत्पादों के अपर्याप्त सेवन से जुड़ा होता है।
प्रकटीकरण लक्षण। इलाज
 रोग के विकास के विभिन्न चरणों में, विभिन्न लक्षण दिखाई देते हैं। जैसा कि ऊपर उल्लेख किया गया है, प्रारंभिक अवधि लगभग लक्षणों के बिना गुजरती है। अल्ट्रासाउंड उपकरणों पर किसी समस्या की उपस्थिति का पता लगाया जा सकता है। बाद के चरण में, पैल्पेशन के दौरान वृद्धि का पता लगाया जाता है। और थोड़ी देर बाद, आप एक लक्षण देख सकते हैं जो गर्दन के परिवर्तित रूपों का संकेत देता है। ये बाहरी कारक हैं जो किसी समस्या की उपस्थिति का संकेत देते हैं।
रोग के विकास के विभिन्न चरणों में, विभिन्न लक्षण दिखाई देते हैं। जैसा कि ऊपर उल्लेख किया गया है, प्रारंभिक अवधि लगभग लक्षणों के बिना गुजरती है। अल्ट्रासाउंड उपकरणों पर किसी समस्या की उपस्थिति का पता लगाया जा सकता है। बाद के चरण में, पैल्पेशन के दौरान वृद्धि का पता लगाया जाता है। और थोड़ी देर बाद, आप एक लक्षण देख सकते हैं जो गर्दन के परिवर्तित रूपों का संकेत देता है। ये बाहरी कारक हैं जो किसी समस्या की उपस्थिति का संकेत देते हैं।
सीरम थायरोक्सिन आमतौर पर थोड़ा या उच्च स्तर पर बढ़ता है। सामान्य मूल्यलेवोथायरोक्सिन की उचित खुराक प्राप्त करने वाले रोगियों में। सीरम थायरोक्सिन यूथायरॉइड रोगियों में, साथ ही साथ एस्ट्रोजन की तैयारी करने वाले रोगियों में भी बढ़ सकता है।
लघु आंत्र सिंड्रोम में थायरोक्सिन का खराब अवशोषण हो सकता है: मध्यम ट्राइग्लिसराइड तेल के साथ थेरेपी दस्त और अवशोषण में सुधार कर सकती है। कुछ पदार्थ थायरोक्सिन के आंतों के अवशोषण में हस्तक्षेप करते हैं, विशेष रूप से सुक्रालफेट, एल्यूमीनियम हाइड्रॉक्साइड एंटासिड, लोहे की तैयारी और फ़िनाइटोइन।
ऐसे अन्य लक्षण हैं जो अंग के उल्लंघन का संकेत देते हैं:
- पसीना बढ़ गया;
- लगातार थकान;
- तेज पल्स;
- सिरदर्द के हमले;
- चेहरे पर गर्मी की चमक;
- दिल की बीमारी।
अंग के महत्वपूर्ण विस्तार के साथ सांस लेने, निगलने में कठिनाई होती है।
थायरॉयड हाइपरप्लासिया की विकृति के लिए, इसका उपचार मुख्य रूप से उस कारण को समाप्त करने के उद्देश्य से होता है, जो रोग की आगे की परिपक्वता में योगदान देता है। सबसे आम रूप ग्रेड 1 थायराइड हाइपरप्लासिया है, लेकिन इसका इलाज करना अपेक्षाकृत आसान है। दाहिने लोब के उपचार के लिए, रोग की जटिलता को ध्यान में रखते हुए, आमतौर पर मानक तरीकों का उपयोग किया जाता है।
हर चीज़ चिकित्सा के तरीकेपरीक्षा के बाद कड़ाई से व्यक्तिगत रूप से चुने जाते हैं।
 जब पहली डिग्री के बढ़े हुए थायरॉयड ग्रंथि को समय पर निर्धारित किया जाता है, तो उपयोग करें रूढ़िवादी उपचार. हार्मोनल दवाएंहार्मोन की कमी को पूरा करने में मदद करता है। और जब हार्मोन का स्तर सामान्य हो जाता है, तो वृद्धि रुक जाती है।
जब पहली डिग्री के बढ़े हुए थायरॉयड ग्रंथि को समय पर निर्धारित किया जाता है, तो उपयोग करें रूढ़िवादी उपचार. हार्मोनल दवाएंहार्मोन की कमी को पूरा करने में मदद करता है। और जब हार्मोन का स्तर सामान्य हो जाता है, तो वृद्धि रुक जाती है।
के साथ शरीर का आयतन कम करें दवाईहमेशा संभव नहीं है, लेकिन यह विधि इसके आगे के विकास को रोकने के लिए काफी संभव है। उपेक्षित स्थितियां, जब एक घातक गठन के लक्षण पहले ही प्रकट हो चुके हैं, इन परिस्थितियों में, रूढ़िवादी उपचार असंभव हो जाता है। ऐसे मामलों में, दवाओं का उपयोग वांछित प्रभाव नहीं देगा, तो वे उपयोग करते हैं शल्य चिकित्सा संबंधी व्यवधान. यदि रोगी के अनुरोध पर एक घातक ट्यूमर का संदेह होता है या गर्दन के विकृत आकार को ठीक करने के लिए ऑपरेशन किया जाता है।
थायराइड हाइपरप्लासिया ग्रेड 2 को डिफ्यूज गोइटर के रूप में परिभाषित किया गया है। इस मामले में, निगलने में कठिनाई दिखाई देती है, सांस लेना मुश्किल होता है, अर्थात संपीड़न दिखाई देता है, बढ़े हुए अंग आस-पास के ऊतकों पर दबाते हैं। ऐसे में विषैले गोइटर का निर्माण संभव है। कभी-कभी दूसरी डिग्री के इलाज के लिए रेडियोधर्मी आयोडीन का उपयोग किया जाता है। यह उपचार विकल्प आपको मात्रा को कम करने और ग्रंथि के विस्तार को रोकने की अनुमति देता है।
उपचार के सभी तरीकों के बाद, पोषण के नियमों का सख्ती से पालन करना आवश्यक है। भोजन सबसे पहले और सबसे उपयोगी होना चाहिए, विटामिन से भरपूर, खनिज, और तभी यह स्वादिष्ट हो सकता है।
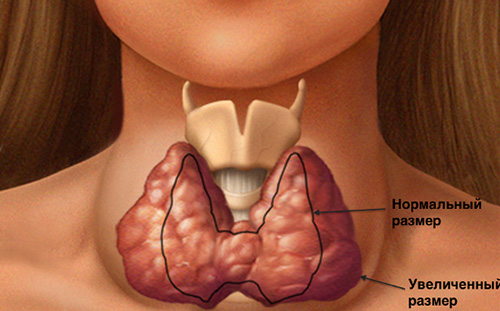
आयोडीन-गरीब क्षेत्र में रहने वाले लोगों में शरीर में आयोडीन यौगिकों के अपर्याप्त सेवन से जुड़े थायरॉयड ग्रंथि की वृद्धि (हाइपरट्रॉफी) को गोइटर कहा जाता है। यह शब्द लगभग सभी एंडोक्रिनोलॉजिस्ट द्वारा उपयोग किया जाता है और पुराने को बदल दिया है - थायराइड हाइपरप्लासिया। लेकिन कुछ डॉक्टर, आदत से बाहर, अपने रोगियों को थायरॉयड हाइपरप्लासिया का निदान करना जारी रखते हैं।
सामान्य तौर पर, ये शब्द समान विकृति की विशेषता रखते हैं, इसलिए आपको डर नहीं होना चाहिए कि डॉक्टर ने पुराने शब्द का इस्तेमाल किया। मुख्य बात यह है कि आप समझते हैं कि यह क्या है और किसी विशेषज्ञ की सभी सिफारिशों को सुनें।
कारण
आयोडीन की सामान्य सामग्री वाले क्षेत्रों में, इसके यौगिक मुख्य रूप से तीन तरीकों से शरीर में प्रवेश करते हैं: भोजन, पानी, वायु के माध्यम से। त्वचा के माध्यम से एक नगण्य राशि अवशोषित होती है। थायराइड हार्मोन (ट्राईआयोडोथायरोनिन टी 3 और थायरोक्सिन टी 4) के उत्पादन के लिए इस ट्रेस तत्व की आवश्यकता होती है। यदि किसी व्यक्ति के आस-पास के वातावरण में आयोडीन की अपर्याप्त मात्रा होती है, तो तदनुसार, शरीर में इसका सेवन कम हो जाता है। यदि माइक्रोएलेटमेंट की कमी को पूरा नहीं किया जाता है, तो थायरॉयड ग्रंथि, आकार में छोटी, आयोडीन के भंडार को फिर से भरने के तरीकों की तलाश शुरू कर देती है। सबसे आसान तरीका थायरॉइड ऊतक का क्रमिक हाइपरप्लासिया (विस्तार) है।वह रोग जिसमें आयोडीन की कमी से थायरॉइड ग्रंथि में वृद्धि हो जाती है, कहलाती है। और यह हाइपरप्लासिया का सबसे आम कारण है।
हालांकि, अन्य बीमारियां हैं जो हाइपरप्लासिया का कारण बनती हैं। इस:
- गांठदार गण्डमाला
- फैलाना विषाक्त गण्डमाला
- थायराइड ऑन्कोलॉजी
- ऑटोइम्यून थायरॉयडिटिस
- और अन्य थायरॉयडिटिस
बढ़े हुए थायरॉयड ग्रंथि के कारणों और परिणामों के बारे में और पढ़ें
वर्गीकरण
थायरॉयड ग्रंथि का आकार रोग के विकास की डिग्री निर्धारित करता है। इंटरनेट पर पोस्ट की गई कई सामग्रियों में, आप थायराइड वृद्धि के पांच डिग्री के अनुसार वर्गीकरण पा सकते हैं। यह एक पुराना ग्रेडेशन है और, शायद अधिक जानकारीपूर्ण होने के बावजूद, अब आमतौर पर इसका उपयोग नहीं किया जाता है। हालाँकि, हमारे पाठकों की अधिक संपूर्ण जानकारी के लिए, हम इसे प्रस्तुत करते हैं:
- 0 ("शून्य") सेंट। - थायरॉइड ग्रंथि पल्पेबल नहीं है;
- 1 डिग्री - ग्रंथि का शरीर पल्पेबल नहीं है, लेकिन निगलते समय, इस्थमस को निर्धारित किया जा सकता है;
- ग्रेड 2 - ग्रंथि स्पष्ट है, निगलने पर ही ध्यान देने योग्य है;
- ग्रेड 3 - थायरॉइड ग्रंथि में वृद्धि के कारण गर्दन का आकार बदल जाता है;
- 4 डिग्री - एक बढ़ी हुई ग्रंथि गर्दन के आकार को काफी बदल देती है;
- ग्रेड 5 - गण्डमाला का आकार इतना बड़ा होता है कि यह उनके कार्यों का उल्लंघन करते हुए आस-पास के अंगों (श्वासनली, अन्नप्रणाली) पर दबाव डालता है।
डब्ल्यूएचओ द्वारा अनुमोदित आधुनिक वर्गीकरण में थायरॉइड इज़ाफ़ा के केवल तीन डिग्री शामिल हैं:
- 0 डिग्री - हाइपरप्लासिया या गण्डमाला अनुपस्थित;
- 1 डिग्री - थायरॉइड ग्रंथि आकार में बढ़ी हुई है, लेकिन दृष्टि से दिखाई नहीं दे रही है;
- ग्रेड 2 - थायरॉइड ग्रंथि इतनी बढ़ जाती है कि गर्दन की विकृति पहले से ही ध्यान देने योग्य होती है।
"पुराने" वर्गीकरण के अनुसार, पहली डिग्री के थायरॉयड हाइपरप्लासिया को थायरॉयड हार्मोन की सामान्य एकाग्रता के साथ आदर्श का एक प्रकार माना जाता है। दूसरी डिग्री का हाइपरप्लासिया आदर्श का एक चरम संस्करण है, और 3-5 डिग्री के आकार में वृद्धि को एक विकृति माना जाता है।
नए ग्रेडेशन के अनुसार, मानदंड 0 (शून्य) डिग्री है।
हाइपरप्लासिया के रूप
हाइपरट्रॉफाइड ग्रंथि की संरचना के अनुसार, थायरॉयड हाइपरप्लासिया के निम्नलिखित रूप प्रतिष्ठित हैं:
- फैलाना (ग्रंथि का इज़ाफ़ा एक समान है);
- गांठदार (थायरॉयड ग्रंथि के शरीर में, गांठें उभरी हुई होती हैं, जो उपकला और कोलाइडल द्रव्यमान का संचय होती हैं);
- मिश्रित (ग्रंथि में एक समान वृद्धि की पृष्ठभूमि के खिलाफ, नोड्स की जांच की जाती है)।
सबसे बड़ी चिंता थायरॉयड ग्रंथि की गांठदार हाइपरप्लासिया है। इस रूप के साथ, कैंसर को बाहर करना आवश्यक है, इसलिए निदान को स्पष्ट करने के लिए अक्सर बायोप्सी निर्धारित की जाती है।
हाइपरप्लासिया के मुख्य लक्षण थायरॉयड ग्रंथि की शिथिलता पर निर्भर करते हैं। कुछ मामलों में, एक व्यक्ति को अच्छा लगेगा, केवल गर्दन में एक कॉस्मेटिक दोष ही उसे परेशान करेगा।
थायराइड हाइपरफंक्शन की नैदानिक अभिव्यक्तियाँ तालिका संख्या 1 में प्रस्तुत की गई हैं।
| सामान्य अभिव्यक्तियाँ | समान मात्रा में खाना, प्यास, अत्यधिक पसीना, मासिक धर्म की अनियमितता के कारण वजन में अचानक परिवर्तन होना |
|---|---|
| नेत्र संबंधी लक्षण | धुंधली दृष्टि, दोहरी दृष्टि। आँखों का चमकना, दुर्लभ झपकना, तालुमूल के विदर का विस्तार नोट किया जाता है, जब आप अपने टकटकी को निकट दूरी वाली वस्तुओं पर ठीक करने का प्रयास करते हैं, तो आपकी टकटकी थोड़ी टल जाती है (मोबियस लक्षण), ऊपरी पलकऊपर से नीचे की ओर टकटकी लगाने पर परितारिका से (ग्रेफ का लक्षण), एक्सोफथाल्मोस (फलाव) आंखों), पलक त्वचा रंजकता |
| चमड़ा | गीला, गर्म |
| मांसपेशियों | मांसपेशियों की ताकत में कमी |
| कार्डियोवास्कुलर सिस्टम | तचीकार्डिया (तेजी से दिल की धड़कन), अतालता (असामान्य हृदय ताल) |
| पाचन तंत्र | आंतों के क्रमाकुंचन में वृद्धि |
| तंत्रिका तंत्र | बढ़ी हुई उत्तेजना, चिड़चिड़ापन। एकाग्रता भंग होती है। कण्डरा सजगता में वृद्धि। अंगों का कंपन है। |
लक्षण हाइपोफंक्शन की विशेषता - तालिका संख्या 2।
बच्चों में थायरॉयड ग्रंथि के हाइपरप्लासिया, उपरोक्त सभी के अलावा, शुरुआती, हड्डी के विकास में देरी का कारण बनता है। हाइपरप्लासिया का जन्मजात रूप क्रेटिनिज्म (मानसिक और शारीरिक मंदता) की ओर जाता है।
इलाज
थायराइड ग्रंथि के हाइपरप्लासिया का इलाज करने के लिए सबसे पहले इसके कारण का पता लगाना जरूरी है। और उसके बाद ही इलाज शुरू करें। हालांकि, एंडोक्रिनोलॉजिस्ट जिन तरीकों का इस्तेमाल करेंगे, वे विशिष्ट बीमारी पर निर्भर करते हैं। इस लेख के ढांचे के भीतर उन सभी का वर्णन करने का कोई मतलब नहीं है। आप यह जानकारी हमारी वेबसाइट पर अन्य सामग्रियों में पा सकते हैं।
याद रखें कि उपचार आपके डॉक्टर द्वारा निर्धारित किया जाना चाहिए। स्व-दवा स्वीकार्य नहीं है।
इसके अलावा, बड़े गण्डमाला के साथ जो रोगी के जीवन की गुणवत्ता (निगलने, सांस लेने में कठिनाई) को खराब करता है, लागू करें शल्य चिकित्सा. संकेत कैंसर का संदेह भी हो सकता है (थायराइड हाइपरप्लासिया के गांठदार रूप के साथ)।
निवारण
किसी भी स्थिति में, किसी बीमारी का इलाज करने की तुलना में उसे रोकना आसान होता है। आयोडीन की कमी वाले क्षेत्रों में थायराइड हाइपरप्लासिया की रोकथाम के लिए, जन अभिविन्यास के सिद्धांत का उपयोग किया जाता है। यह आयोडीन युक्त नमक की मदद से किया जाता है, जिसे उपभोक्ता उत्पादों में मिलाया जाता है। यह रोटी है, हलवाई की दुकान। साथ ही खाना पकाने में समृद्ध नमक का स्वतंत्र उपयोग।
इसके अलावा, जीवन के कुछ निश्चित अवधियों (बच्चों, किशोरों, गर्भवती और स्तनपान कराने वाली महिलाओं) में, उपस्थित चिकित्सक द्वारा निर्धारित सख्त खुराक में आयोडीन युक्त दवाओं का एक अतिरिक्त सेवन आवश्यक है।
